雙相情緒障礙
重點整理
- 雙相情緒障礙涉及在憂鬱與躁症/輕躁症之間反覆出現的情緒極性轉換。
- 躁症需至少一週持續高昂或易怒情緒,並伴隨精力增加與顯著功能受損;嚴重發作可能需要住院且可進展為精神病性症狀。
- 單一次已確認的躁症發作,即可使診斷由單極性憂鬱轉為雙相譜系疾病。
- 雙相 I 型包含躁症加憂鬱;雙相 II 型包含輕躁症加憂鬱;循環性情感障礙包含未達診斷閾值的波動症狀。
- 當類雙相症狀具臨床意義,但未完全符合雙相 I/II 型或循環性情感障礙標準時,可使用
其他特定與未特定雙相診斷。- 嚴重躁症性精神病可類似思覺失調症譜系表現;鑑別診斷需依縱向情緒發作型態,而非僅憑單一橫斷面精神病性快照。
- 急性躁期需要安全、結構化與清楚的溝通界線。
- 雙相憂鬱期具有高度自殺風險;部分世代研究中其自殺死亡率約為一般人口的 20 倍。
- 長期結果可透過藥物、心理治療、節律/復發管理的整合而改善;當重度症狀在標準治療後仍持續時,可升級為 ECT 或其他腦刺激選項。
- 護理照護會依不同病程階段調整,同時維持自主、尊嚴與連續性。
病理生理
雙相情緒障礙可能源自遺傳易感性、神經傳導物質失調、晝夜節律不穩定,以及環境壓力觸發因子的交互作用。極性轉換會改變睡眠、判斷、衝動控制與功能能力。
焦慮、物質使用與自殺傾向共病會增加複雜度與風險。
新興神經生物學研究也指出,雙相譜系疾病可能存在細胞內鈣訊號改變,這與部分治療計畫中特定抗癲癇情緒穩定劑所觀察到的效益相符。
具有混合特徵的憂鬱發作是重要風險訊號,因為在部分個案中,這類發作可能先於後續雙相 I/II 型診斷演變出現。
分類
- 極性狀態:憂鬱發作、躁症發作、輕躁症發作與混合特徵。
- 雙相 I 型障礙:躁症發作(可伴或不伴精神病性症狀),並隨時間出現憂鬱發作。
- 雙相 II 型障礙:輕躁症發作與憂鬱發作,且無完整躁症發作。
- 循環性情感障礙:情緒在輕躁症/憂鬱症狀間波動,但未達完整雙相標準。
- 其他特定/未特定雙相障礙:呈現雙相型態症狀且造成臨床相關痛苦/功能受損,但不符合核心雙相類別的完整標準。
- 快速循環型態:12 個月內至少 4 次躁症/輕躁症/憂鬱發作;可能呈現非常短的循環間隔與較高功能負擔。
- 嚴重度脈絡:症狀負擔可從輕度功能干擾到需住院危機不等。
- 治療階段:急性穩定期對比維持/復發預防期。
發作標準速覽
- 躁症發作:高昂/易怒情緒加上精力增加,持續至少 1 週且有明顯功能受損;可能需住院。
- 輕躁症發作:相似症狀群持續至少連續 4 天並有可觀察改變,但無明顯功能受損/住院需求。
- 精神病性規則:若存在精神病性特徵,該發作依定義即分類為躁症。
- 雙相 憂鬱發作:至少 2 週且至少有 5 項憂鬱症狀,包含憂鬱情緒或興趣/愉悅喪失。
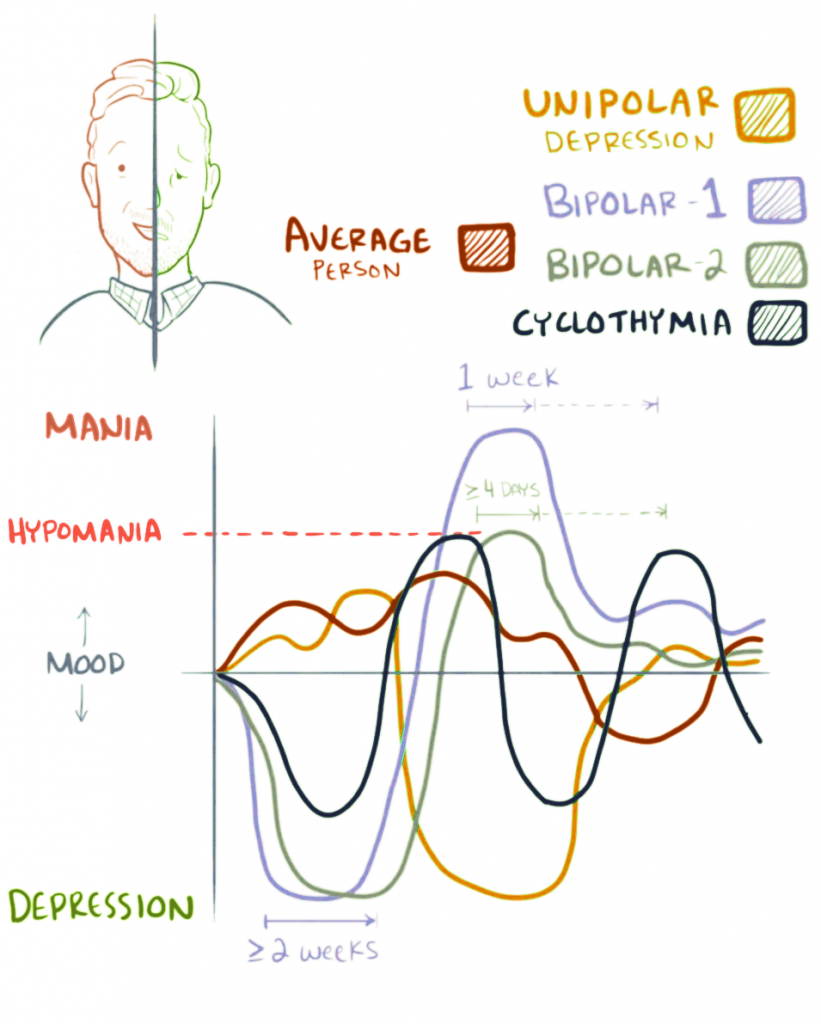 Illustration reference: OpenRN Nursing Mental Health and Community Concepts 2e Ch.8.2.
Illustration reference: OpenRN Nursing Mental Health and Community Concepts 2e Ch.8.2.
護理評估
NCLEX 重點
先區分躁症與輕躁症,並優先評估即時安全與衝動風險。
- 評估目前極性狀態、症狀強度與精神病性症狀是否存在。
- 當躁症、輕躁症或精神病性症狀降低洞察力時,從家屬/重要他人取得補充病史以提升病程時間軸與風險判斷準確性。
- 評估典型躁症線索:誇大、自覺睡眠需求降低、語速急迫、意念飛躍/思緒奔馳、易分心、目標導向過度活躍與高風險行為。
- 於躁期 MSE 中,記錄定向力變異、由欣快到易怒的情緒不穩、挑釁/誇張或忽略儀容、過度說話/語速急迫、思路鬆散/押韻聯想、幻覺/偏執線索,以及注意力/判斷受損。
- 若有精神病性症狀,評估縱向情緒病程與既往發作型態,以區分雙相譜系精神病與原發性精神病障礙軌跡。
- 評估睡眠中斷、衝動性、冒險行為與自殺意念。
- 同時評估自我傷害與他向危險(自殺、他殺或暴力意念),包括衝動相關法律/財務危害(例如魯莽消費)是否需要暫時外部控制。
- 在雙相憂鬱期,評估精神病性憂鬱內容(例如罪惡/災難妄想或強化無價值感的聲音),一旦出現須立即升級自殺風險處置。
- 評估共存障礙(例如焦慮障礙、ADHD、物質使用障礙與飲食障礙型態),因共病會改變風險與治療優先順序。
- 初始躁期評估時,篩檢甲狀腺功能異常及物質中毒/戒斷型態(例如酒精、鎮靜劑、古柯鹼、甲基安非他命、PCP),這些可能模擬雙相譜系發作。
- 在可用時,使用雙相聚焦工具做基線與趨勢追蹤(例如 MDQ、YMRS 含家長版本,以及 Altman 自評躁症量表)。
- 評估躁期的生理不穩定,包括脫水風險、營養/液體攝取不足、睡眠缺失、便祕、衛生不足與電解質異常。
- 對疑似雙相發作納入基線醫療檢查(TSH、CBC、生化檢驗、尿液毒物學),並隨治療進程追蹤用藥安全檢驗(治療藥物濃度、腎/肝功能、甲狀腺/鈣、鈉、血比容、白蛋白、前白蛋白)。
- 以個案自己的敘述展開心理社會評估,再用聚焦提問(例如 PQRSTU)釐清躁期觸發型態、症狀強度、持續時間與洞察力。
- 整合文化構念與靈性病史提問(例如 CFI/FICA 領域)以個別化照護,並避免將文化常態或靈性詮釋經驗誤標為病理。
- 評估用藥遵從性、副作用與過往反應史。
- 評估共存物質使用與社會決定因子壓力源。
- 在兒科個案中,評估與 ADHD/ODD/品行/焦慮表現的重疊並評估照顧者負荷。
- 在兒科雙相表現中,留意顯著易怒、重度情緒不穩、睡眠型態改變、破壞性爆發,以及憂鬱性退縮/身體化主訴。
- 在高齡成人中,若約 60 歲後新發躁症應視為非典型,並升級醫療病因評估(例如中風、甲狀腺功能異常、失智症)。
- 評估家庭動力品質(支持性 vs. 衝突/壓力放大型),因其可能改變復發風險與治療遵從性。
- 評估個案/家屬/支持系統回報的早期復發線索。
護理介入
- 在躁期使用低刺激環境、精簡指令,以及堅定且尊重的界線設定。
- 在躁症升高期,使用簡短具體語句、中性設限與重新導向;避免權力拉扯、玩笑/套話及探索式追問。
- 在憂鬱期使用同理溝通,並主動監測自殺風險。
- 躁期溝通時維持平穩語調與清楚指令,除非即時安全需要重新導向,否則避免直接對抗誇大內容。
- 在急性躁期執行生理照護:頻繁提供高熱量/高蛋白點心與液體(含手拿食物)、保護性休息常規、避免咖啡因、預防便祕,並以步驟化方式提示個人衛生。
- 在急性躁期住院規劃中,目標為症狀穩定與安全,並降低刺激/活動、保護睡眠時段(穩定早期常至少約 4-6 小時/夜),同時維持水分與營養攝取。
- 依指徵建立雙相照護計畫時,納入常見高優先護理診斷:
受傷風險、自殺風險、暴力風險、溝通/認知受損、自我照顧缺失、營養受損、睡眠障礙、疲憊、社會孤立與靈性痛苦風險。 - 依病程階段區分結果目標:急性躁期目標強調即時安全與生理穩定;維持期目標強調觸發預防、治療參與與可持續因應技巧。
- 撰寫分期對應 SMART 結果(例如:本班次內在行動前先表達自傷想法;送餐後一小時內進食;於維持期規劃期間每日參加預定門診團體)。
- 支持用藥遵從與常規實驗室/副作用監測(例如鋰鹽安全監測)。
- 使用 APNA 執行領域來建構雙相介入:照護協調、健康教學/健康促進、藥理-生物-整合療法、治療性環境,以及治療關係/諮商。
- 在照護協調工作中,維持跨人員的一致安全期待,支持轉銜(入院/出院),並於需要時連結門診/社區/同儕支持或住房資源。
- 在健康教學工作中,強化早期警訊辨識、情緒追蹤、復發預防常規與避免物質使用;並處理污名與自我倡議障礙。
- 在藥理/整合工作中,說明預期藥物反應時程與毒性線索、檢視監測檢驗,並於有風險時採用觀察給藥安全措施(例如在個案面前拆封藥物)。
- 在環境規劃中,維持結構化低刺激情境;躁期升高時避免競爭性活動,並在判斷不安全時保管貴重物品以降低財務或法律損害。
- 重度躁期時,在注意力與界線改善前,優先短時 1:1 結構化接觸而非大型團體活動。
- 在維持期規劃中,評估並處理發作後後果(人際、職業、教育、財務)、治療矛盾,以及增加復發風險的物質自我藥療型態。
- 對於升高中的激躁,應及早嘗試降階;若迫切受傷風險仍持續,依政策執行限制最少的緊急控管與處方快速鎮靜藥物流程(例如抗精神病藥 +/- 苯二氮平類)。
- 雙相自我管理教學主要在急性躁症症狀開始緩解後進行,因重度躁症可能降低學習準備度。
- 納入實務教育目標:治療承諾、按約回診、用藥遵從、每日結構(睡眠/用餐/活動)、早期警訊(例如睡眠需求下降)、壓力管理技巧與支持團體連結。
- 依 SMART 目標持續再評估:醫療穩定(營養/睡眠/檢驗/活動)、自我照顧參與、自/他安全、治療環境參與、界線控制、溝通適切性、疾病洞察、治療濃度下的用藥耐受性,以及出院計畫參與度。
- 在急性躁期使用精簡、行為導向紀錄(例如 SOAP 風格),主觀敘述使用直接引述,客觀線索記錄語速急迫、易分心、侵擾行為、活動過多、界線違反,以及目前自/他傷風險狀態。
- 強化維持工具,如自我照護日誌(life charts),以長期追蹤情緒、睡眠、治療與觸發因子。
- 強化關於觸發因子、睡眠規律與復發行動計畫的心理衛教。
- 在可行時整合雙相聚焦心理治療路徑,包括人際與社會節律治療(IPSRT)與家庭焦點治療。
- 指導支持復發預防的生活保護常規:規律有氧活動(加上可耐受的肌力/柔軟度訓練)、一致睡眠-清醒作息、均衡飲食型態、正念/壓力調節練習,以及避免酒精/菸草/娛樂性藥物。
- 協調心理治療與家庭焦點介入,以改善長期穩定性。
極性不匹配治療
若極性評估不足,可能導致讓不穩定惡化的介入(例如抗憂鬱藥活化未被妥善監測)。
藥理學
核心藥物群包括情緒穩定劑、部分非典型抗精神病藥與輔助療法。鋰鹽可在約 1-3 週內減少躁症症狀,具抗自殺效益,且需嚴格血中濃度監測(典型治療範圍:急性目標約 0.8-1.2 mEq/L、維持目標約 0.8-1.0 mEq/L;嚴重毒性風險在約或高於 2.0 mEq/L 時上升)。valproate 在部分個案可降低發作頻率/嚴重度。護理優先事項包含毒性監測(尤其鋰鹽)、交互作用檢核、水分補充指導,以及跨階段遵從支持。
在雙相憂鬱發作中,抗憂鬱劑通常與情緒穩定劑及/或抗精神病藥併用,而非單一療法,因為未被對沖的抗憂鬱劑暴露可能誘發躁轉。
鋰鹽衛教應包含鈉與水分平衡(脫水或鈉濃度突然變動可誘發毒性)以及分期毒性線索:早期腸胃不適/細顫抖/多尿-無力,中度粗顫抖-意識混亂-步態不穩,重度癲癇-昏迷-少尿/無尿-心律不整,需緊急升級處置。
臨床判斷應用
臨床情境
一位急性躁症個案幾乎不睡、語速急迫、誇大、自發性揮霍,且在拒絕例行藥物時易怒升高。
- 辨識線索:高風險躁症候群,伴隨判斷受損與潛在安全威脅。
- 分析線索:在進行更深層洞察導向介入前,需先完成即時穩定。
- 優先假設:優先事項為行為安全與快速情緒穩定。
- 擬定方案:執行結構化治療環境、用藥支持與密切監測。
- 採取行動:進行降階處置、協調處方調整並連結支持系統。
- 評估結果:追蹤睡眠恢復、激躁下降與決策控制改善。