皮内给药
关键要点
- 皮内注射将小体积药物注入真皮层,用于检测及部分特定药物给药。
- 真皮血流有限使多数 ID 适应证吸收较慢且全身暴露较小。
- 常见 ID 注射体积较小(如结核/过敏试验常约 0.1 mL);较大治疗性 ID 剂量受政策限制,因为过量会增加渗漏与判读误差风险。
- 正确技术采用浅插入角度(常约 5-15 度)并选择细针规。
- 形成风团/皮丘提示皮内置入正确。
- 常见 ID 用途包括结核检测、过敏检测、局麻测试/给药、部分病灶内激素注射及某些肉毒毒素方案。
- 对曼图结核菌素皮试(Mantoux TST),判读依据为硬结(非红斑),需在规定读取时间窗内以毫米测量。
- ID 技术采用针尖斜面向上浅层进针,不需要回抽,且避免注射后按摩以防药液扩散至更深组织。
设备
- 医嘱皮内药物与注射器
- 常用针头为 25 至 27 号,长度 3/8 至 5/8 in(9.5 至 15.9 mm)
- 消毒液、纱布及可选粘性敷料
- 用于记录途径、部位、剂量与反应的记录工具
流程步骤
- 配药前核实患者身份、医嘱及给药权利,并确认医嘱 ID 体积在途径上限内(通常 ⇐ 0.5 mL)。
- 按检测/给药流程选择合适部位(如前臂内侧/前侧、上臂后侧、肩胛下上背部或上胸部)。
- 评估皮肤完整性及既往皮内不良反应史;避免选择有病损、皮疹、痣、瘢痕、溃疡或明显静脉部位。病灶内激素注射时,避开活动性感染部位及已知激素过敏情境。
- 若皮肤可见污染,先用肥皂清水清洁;随后以酒精棉片从中心向外环形消毒(半径约 2 in/5 cm)约 30 秒并待干。
- 针尖斜面向上以浅角度(常约 5-15 度)进针,仅推进至覆盖针尖斜面(常不超过约 1/8 in)进入真皮层。
- 缓慢注药以减少组织创伤与渗漏;ID 技术常规无需回抽。
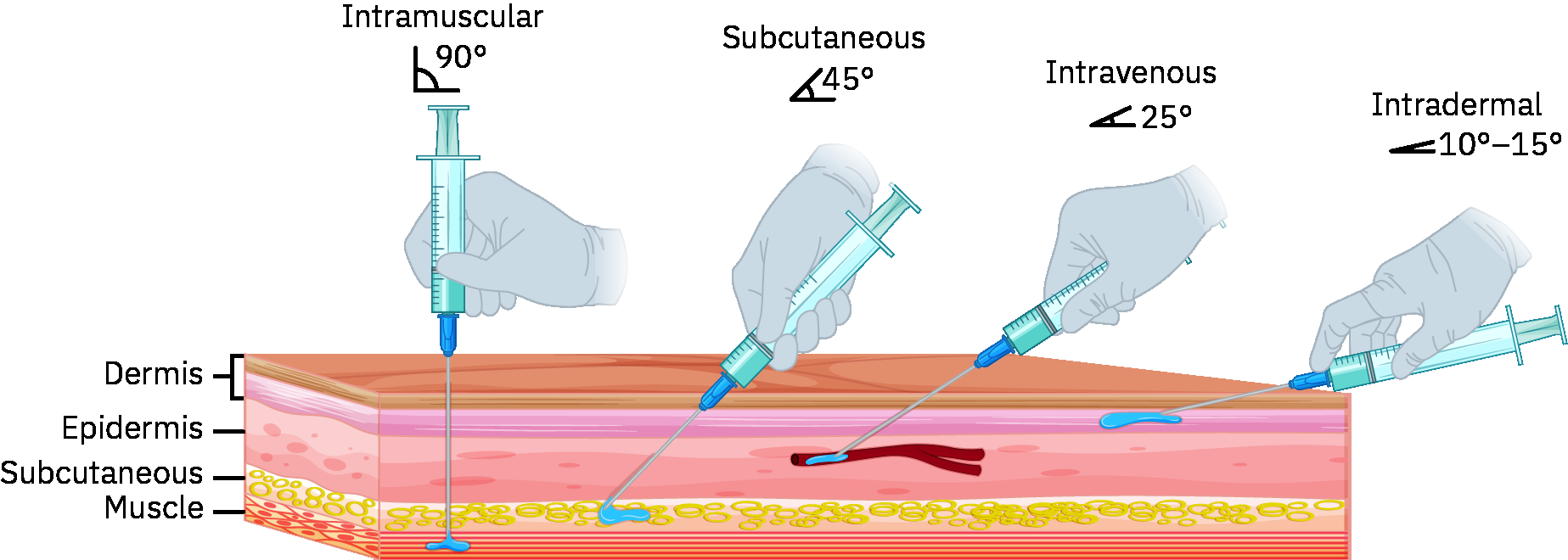 Illustration reference: OpenStax Pharmacology Ch.2.3.
Illustration reference: OpenStax Pharmacology Ch.2.3. - 确认形成风团/皮丘,提示置入正确。
- 对多过敏原测试,清晰标记或绘图每个部位以保证过敏原-结果判读正确。
- 以与进针相同角度拔针;可用时启用安全装置且不回套针帽;避免对皮试部位按摩或封闭覆盖;若有轻微出血仅用纱布轻压。
- 按流程监测部位局部红斑/风团及全身反应(如全身皮疹、呼吸症状或过敏性休克)。
- 进行过敏原测试时,确保可立即获得急救过敏反应用药/设备。
- 结核菌素皮试需安排/执行 48-72 小时读取;若错过读取窗口按政策重复检测。
- TST 判读时评估并测量硬结直径(毫米,非红斑);无硬结时记录 0 mm。
- 注射后不要按摩注射部位。
- 教育患者避免抓挠或摩擦注射部位。
- 记录药物、剂量、途径、适用时的部位标记、适用时的结核测量细节及患者反应。
常见错误
- 注射角度或深度错误会导致皮内置入失败并使测试结果无效。
- 未确认风团/皮丘形成会导致药物沉积位置不确定。
- 摩擦/抓挠部位会引发刺激并导致皮试判读不准确。
- 多过敏原测试时缺少部位标记会导致判读与治疗错误。
- 无急救准备即进行过敏测试会延迟重度反应处置。
- 以红斑而非硬结判读 TST,或在读取窗口外判读,会导致 TB 筛查解释失效风险。
- ID 注射后按摩部位会使药液意外扩散至皮下组织并扭曲反应。
- 记录不完整会造成护理连续性与判读方面的不安全缺口。
相关
- 口服给药安全 - 途径特异安全核对与共用给药权利流程一致。
- 给药权利与三检查点核对 - 护理评估、记录与评价职责的完整框架。