产后期生理变化
关键要点
- 产后期(常称第四孕期)约持续6周,包含快速的即刻变化与逐步的全身恢复。
- 关键趋势包括子宫复旧、恶露转变、利尿/多汗及血流动力学变化。
- 产后前 5 至 7 天通常可排出约2升过量细胞外液;若产时静脉补液暴露较大,水肿可能持续更久。
- 产后早期尿量可很高(24小时可达约 3,000 mL),但尿潴留/膀胱过度膨胀仍需及时干预以保护子宫复旧。
- 早期识别异常生命体征、出血、感染征象和尿潴留可预防重大并发症。
病理生理
分娩后,内分泌撤退与胎盘娩出触发快速的心血管、液体、生殖及代谢调整。产后即刻变化包括血管内回流增加、明显利尿/多汗、子宫收缩止血及泌乳通路启动。由于细胞外液回流至血管内并短暂增加前负荷,血压和心输出量在前约48小时常升高。
随后数周进入恢复期,器官逐步回归孕前状态。产后早期子宫每日复旧约 1 cm,前 24 至 48 小时预期在脐平附近,约第10天接近耻骨上水平。随着胎盘附着面愈合进展,恶露由血性(rubra)转为浆液性(serosa)再转为白色(alba)。宫颈扩张通常在约第7天收缩至小于 1 cm,但阴道分娩后宫颈外口形态可仍为横裂状。
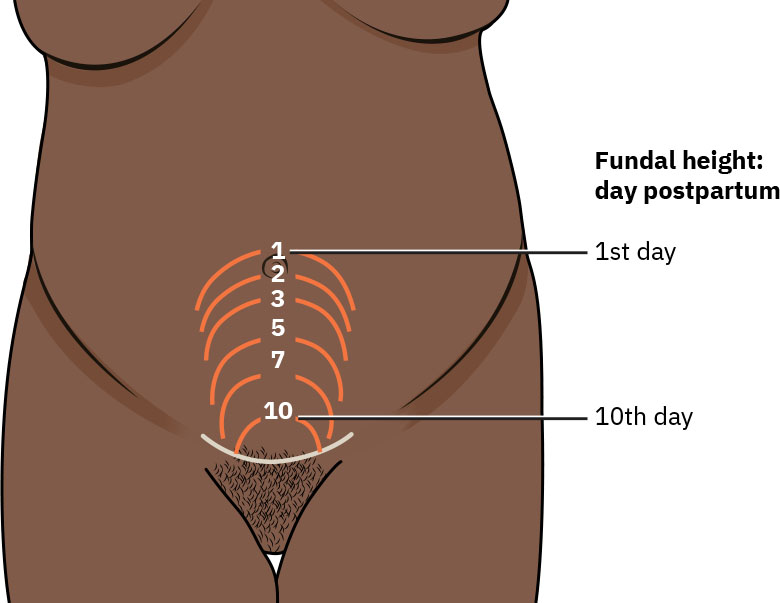 Illustration reference: OpenStax Maternal-Newborn Nursing Ch.20.1.
Illustration reference: OpenStax Maternal-Newborn Nursing Ch.20.1.
预期分娩失血量跨越较宽生理范围(在阴道分娩与剖宫产分娩情境下常约 150 至 1000 mL),且残余胎盘血容量可造成额外可测量产后失血。该基线重叠要求进行趋势导向评估,而非一次性目测估算。
分娩后阴道和会阴组织可仍有肿胀,裂伤/会阴切开修复通常需约 2 至 3 周愈合。产后盆底张力常短暂下降,可导致压力性漏尿,目标化盆底训练后可改善。
泌乳生理同样快速演变:初乳在出生时即存在,过渡乳常在产后第 2 至 3 天增加,成熟乳通常在约2周建立。
肌肉骨骼恢复包括分娩后短期疲劳/全身酸痛、妊娠相关骨盆松弛逐渐减轻及核心力量逐步恢复。妊娠激素效应(包括松弛素介导的韧带软化)可遗留短暂骨盆不稳、腰椎前凸相关不适和重心改变,并在产后数月逐步改善。若产后6周腹直肌分离仍宽于约 2 cm,宜进行评估并转介物理治疗。皮肤变化如妊娠线和广泛色素沉着通常减退,妊娠纹常变浅但不会完全消失。
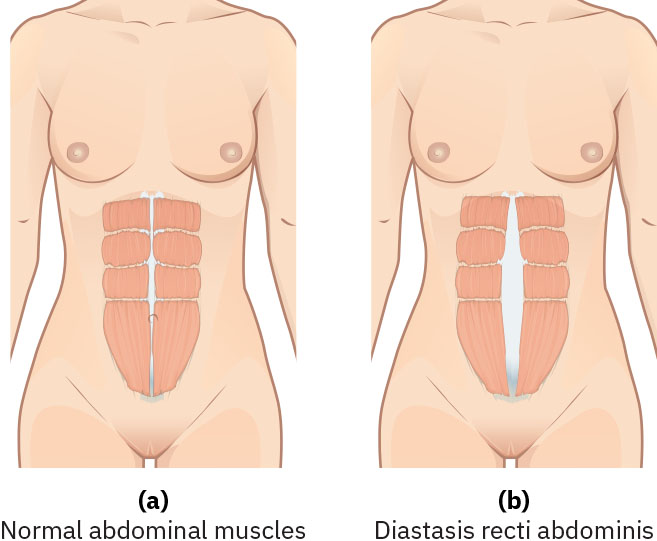 Illustration reference: OpenStax Maternal-Newborn Nursing Ch.20.1.
Illustration reference: OpenStax Maternal-Newborn Nursing Ch.20.1.
胃肠恢复可包括短暂恶心、肠动力延迟(在剖宫产分娩后更明显)以及由脱水、进食减少、镇痛药/麻醉药和会阴不适相关的便秘。排气是肠动力恢复的早期信号,规律排便通常在产后约 2 至 3 天恢复。
营养恢复通常包括产后即刻体重下降(分娩产物导致约 10 至 15 lb 减重),随后逐步减少剩余妊娠体重。泌乳患者通常需要额外日能量(前6个月约 +330 kcal/日,孕前体重恢复后6个月以后约 +400 kcal/日)。
椎管内麻醉后神经适应可出现短暂下肢感觉症状,但坐起时加重的严重体位性头痛需警惕硬膜穿刺后头痛。若头痛在体位改变后仍持续,尤其伴血压升高或视觉/上腹症状,需紧急评估产后子痫前期;子痫惊厥风险可持续至产后6周。
产后血液学模式也会变化:应激性白细胞增多可达约 20,000 至 30,000 cells/microL,且可持续数日后在约1周内回落至接近孕前水平;血小板最低值常在产后第1天出现后恢复;纤维蛋白原和红细胞沉降率在早期恢复期可维持升高。分娩失血后产后贫血常见;许多指南以产后48小时及以后血红蛋白低于 10 g/dL 作为评估和治疗规划的操作阈值。
分类
- 即刻生理变化(前24小时):血流动力学/液体转移、早期复旧及急性出血监测。
- 早期产后变化(第1 至 10天):持续复旧、恶露演变、膀胱/肠道恢复及乳房变化。
- 延伸产后变化(至6周):持续子宫恢复、组织愈合与功能适应。
- 恢复延迟模式:子宫复旧不全(子宫未充分回归孕前大小),常与残留组织或子宫感染风险相关。
- 抑制复旧因素:产程延长、多胎妊娠/分娩、胎盘组织残留及持续膀胱过度膨胀。
护理评估
NCLEX 重点
优先考查产后预期与异常发现的区分,以及出血风险线索的首要干预。
- 评估体温、血压、脉搏和氧合趋势;持续异常模式应及时报告。
- 结合情境解读产后早期趋势:前24小时可见短暂体温升高(脱水/分娩消耗),但持续高于 38 C 的发热提示感染;产后心动过缓(约 50 至 70/min)可持续 6 至 10 天,而 HR 高于100需升级处理。
- 将产后血压与基线比较:即刻恢复期约 130/80 mm Hg 可见于疼痛/焦虑情境,但 BP 高于 140/90 且伴头痛/视觉症状提示产后子痫前期,BP 低于 90/60 且伴头晕/乏力/心动过速提示低血容量。
- 在高风险患者中监测液体负荷过多警示征象(呼吸困难加重、心动过速、湿啰音、粉红色泡沫痰或低氧血症)。
- 评估宫底硬度、高度和中线位置;评估恶露量/颜色/气味。
- 区分预期恶露时间线(rubra 约第 1 至 4 天,serosa 约第 4 至 10 天,alba 约第 10 至 28 天)与异常持续或反向变为更多鲜红出血。
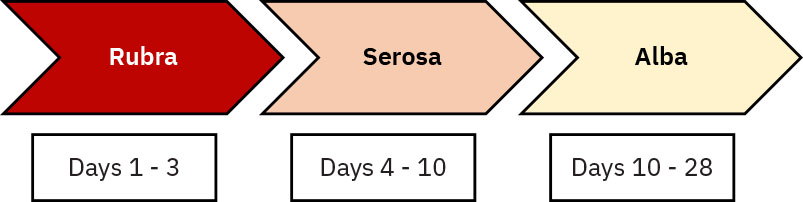 Illustration reference: OpenStax Maternal-Newborn Nursing Ch.20.1.
Illustration reference: OpenStax Maternal-Newborn Nursing Ch.20.1.
- 筛查膀胱膨胀、尿潴留及肠道恢复障碍因素。
- 膀胱过度膨胀线索包括耻骨上饱满、频繁少量排尿(如低于 150 mL)、不适、宫底意外偏高、宫底向侧方偏移、宫底松软或恶露增多。
- 识别产后即刻尿潴留驱动因素:阴道分娩后尿道周围水肿、裂伤/会阴切开修补后会阴疼痛,以及硬膜外或脊麻后排尿感觉延迟。
- 评估肠功能恢复(尤其剖宫产后)、便秘负担及随着动力恢复进行饮食进阶的准备度。
- 评估疼痛、乳房/泌乳适应以及感染或复旧延迟征象。
- 区分椎管内麻醉后预期不适与需警惕神经征象(持续重度头痛、视力改变、畏光、反射亢进或高血压加重)。
- 结合症状(疲劳、头晕、呼吸困难、心悸、感染线索、单侧下肢 DVT 征象)追踪产后 CBC/凝血结果,并及时升级异常模式。
护理干预
- 在有指征时实施宫底支托/按摩,并复评出血反应。
- 促进频繁排尿;若尿潴留持续,按流程导尿。
- 对体温、血压、脉搏或出血趋势异常升级时使用结构化交接(如 SBAR)。
- 宣教预期恶露进展及警示信号(大量出血、异味、较大血块)。
- 教授后缩痛通常在分娩后最初数小时最明显,可持续约 2 至 3 天,经产妇和哺乳时常更明显。
- 提供后缩痛舒适措施(如侧卧并宫底支托、温热敷/加热垫,以及适用时医嘱 NSAID 路径)。
- 依据个体目标支持泌乳或抑乳教育与舒适措施。
- 在有指征时通过早期下床活动、补液、高纤摄入及医嘱软便剂/泻药路径支持肠道恢复。
产后出血风险
宫底松软或偏移并伴大量恶露时,需立即纠正并升级处理,以防快速失代偿。
药理学
| 药物类别 | 示例 | 关键护理注意事项 |
|---|---|---|
| [uterotonics] | Oxytocin 产后使用情境 | 维持子宫张力并在早期恢复阶段降低出血风险。 |
| [nsaids] | 产后痉挛性疼痛情境 | 有助于控制后缩痛,同时维持功能与喂养参与。 |
临床判断应用
临床情景
一名产后患者主诉大量出血;评估显示宫底质地坚实但右偏,且可触及膀胱充盈。
- 识别线索:恶露增多并伴子宫偏移和尿潴留指征。
- 分析线索:膀胱膨胀可能正在影响子宫有效位置和张力动力学。
- 优先假设:立即优先任务是恢复子宫对中并防止出血进展。
- 生成方案:协助排尿/按流程导尿,复评宫底/恶露并监测生命体征。
- 采取行动:实施膀胱排空并重复聚焦性产后评估。
- 评价结局:宫底回到中线,出血降至预期产后范围。
相关概念
- 第四产程护理 - 产后即刻监测始于此阶段。
- 第三产程并发症 - 产后早期趋势可能反映第三产程问题未解决。
- 产后出血 - 与子宫张力、胎盘因素及延迟处置相关的关键并发症。
- 乳房与母乳喂养 - 早期泌乳支持新生儿营养和母体适应。
- 为人父母的心理社会适应 - 生理恢复与情绪过渡相互交织。
自我检测
- 在 rubra、serosa 和 alba 各阶段,预期恶露模式是什么?
- 为什么膀胱膨胀会加重产后出血风险?
- 产后评估中哪些生命体征组合应触发紧急升级处理?