胎心率与宫缩模式基础术语
病理生理
胎心率(FHR)模式反映胎儿氧合、自主神经平衡及对宫缩活动的反应。宫缩模式会影响子宫胎盘灌注,从而影响胎儿状态。
交感张力倾向于提高 FHR,副交感张力会降低 FHR,而与低氧/高碳酸血症相关的化学感受器激活可改变模式表现。
分类
- 基线:正常为 10 分钟平均 110 至 160 bpm,以 5-bpm 递增报告,计算时排除周期性变化和显著变异。心动过速为 >160 bpm 持续 10 分钟;心动过缓为 <110 bpm 持续 10 分钟。
- 变异性:轻微(⇐5 bpm)、中等(6 至 25 bpm)、显著(>25 bpm)或缺失;变异性反映中枢神经-自主神经完整性与酸碱适应。轻微变异可见于酸血症担忧情境,但不能单独诊断胎儿受损。
- 加速:突发上升(起始至峰值 <30 秒),在 32 周及以后为高于基线至少 15 bpm、持续至少 15 秒且 <2 分钟;32 周前标准为 10 bpm 持续 10 秒。加速通常提示较安心状态。
- 减速:早期减速(与宫缩呈渐进镜像,常见于胎头受压迷走反应,通常良性)、晚期减速(随宫缩开始,宫缩结束后恢复,最低点在宫缩峰后)、变异减速(突降,常为低于基线至少 15 bpm 且持续至少 15 秒,通常与脐带受压相关,且不一定与宫缩同步)、延长减速(单次下降至少 15 bpm,持续 2 至 10 分钟)。
- 子宫活动:充分模式一般为 10 分钟内宫缩 ⇐5 次,且多数宫缩持续约 45 至 60 秒(第二产程附近有时可至约 90 秒);子宫过频收缩为连续至少两个时间窗内 10 分钟 >5 次,或出现约 2 分钟或更长的持续性宫缩负担。
- 宫缩术语:频率为“开始到开始”间隔,持续时间为“开始到结束”秒数,强度为宫缩力度。
- 监护纸比例方向:较深垂直线通常表示 1 分钟,较浅线表示 10 秒间隔;FHR 横轴常以 10-bpm 刻度显示,子宫压力刻度常以 5 至 10 mm Hg 步进。
- 分级系统:I 类为安心,II 类为未定,III 类为异常且高风险;NICHD 三分层术语支持更一致的解读与团队沟通。 I 类常表现为中等变异且无令人担忧的减速模式,可伴加速。 II 类常含需持续复评的中间型发现,如轻微变异。
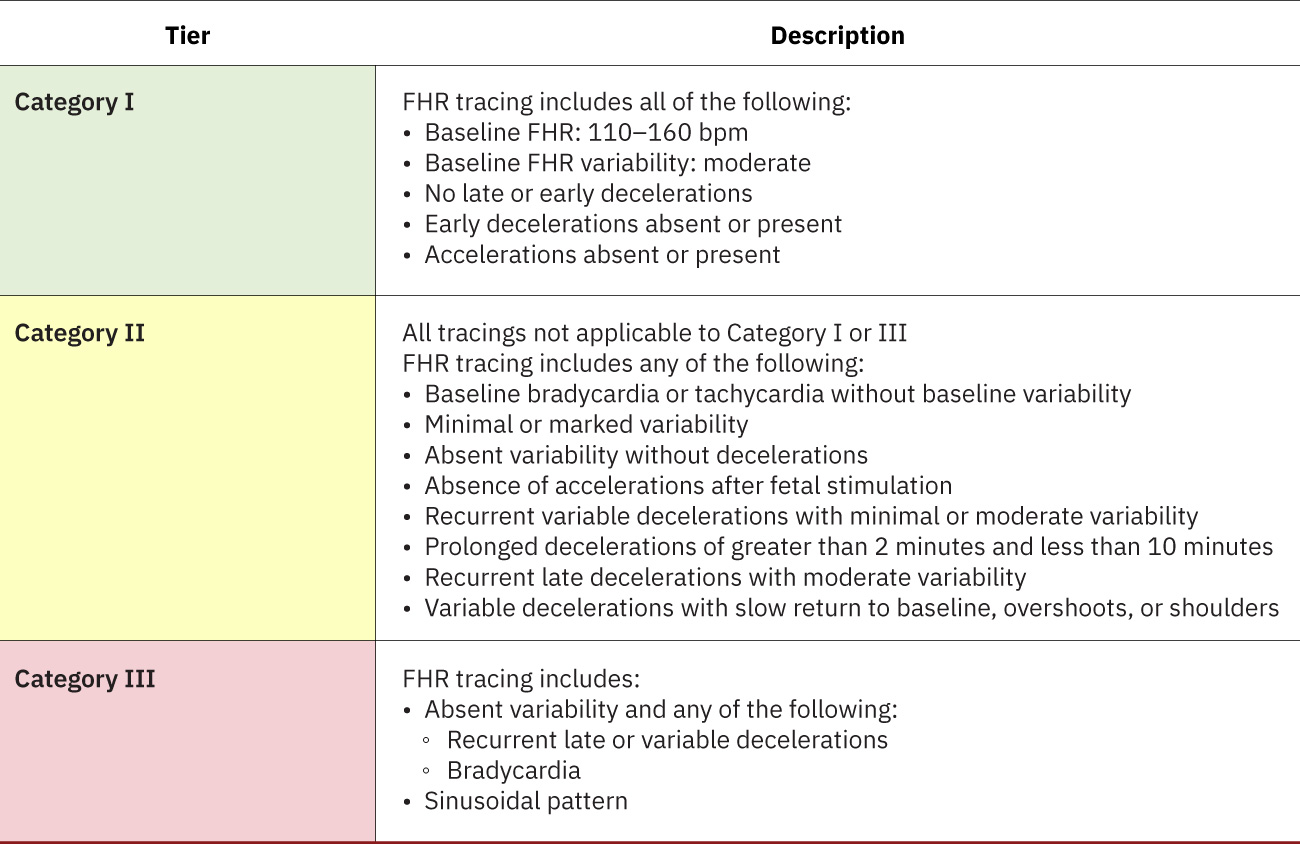 Illustration reference: OpenStax Maternal-Newborn Nursing Ch.16.2.
Illustration reference: OpenStax Maternal-Newborn Nursing Ch.16.2.
- 正弦波模式:平滑规则波形(约每分钟 3 至 5 个周期),无真实变异,常与重度胎儿受损相关(如贫血/失血情境)。
常见基线心率风险情境:
- 心动过速诱因(母体):发热/感染、焦虑、脱水、尼古丁暴露、甲亢状态及部分药物(如阿托品或特布他林情境)。
- 心动过速诱因(胎儿):低氧/受损、感染、贫血、早产或心律失常。
- 心动过缓诱因(母体):低血压、神经轴麻醉/麻醉影响、低血糖、低体温、部分药物(如 硫酸镁 或 β 受体阻滞剂暴露)、重大产科急症(如胎盘早剥或子宫破裂)、甲状腺功能异常,或将母体脉搏误判为胎心。
- 心动过缓诱因(胎儿):胎头受压情境、先天性心传导阻滞、低氧及持续脐带受压。
护理评估
- 识别基线、变异性、加速与减速类型。
- 在判断“安心性”时应用孕周相关加速阈值(32 周前 10x10;32 周及以后 15x15)。
- 将正弦波形态与变异性分类分开识别,因为其提示高风险受损。
- 判定基线时确认完整 10 分钟窗口,避免纳入加速/减速或显著变异片段。
- 区分安心与警示模式(心动过速、心动过缓、延长/晚期/变异减速)。
- 对晚期减速,优先考虑子宫胎盘灌注不足鉴别(宫缩过频/催产素效应、神经轴麻醉后低血压、高血压疾病、胎盘病变、母胎贫血情境)。
- 对延长减速,评估高风险病因(子宫高活动、脐带受压、低血压、胎盘早剥、抽搐、临近娩出),并识别“更深/更久”事件具有更高低氧风险。
- 对轻微变异,回顾可逆/非低氧情境(如胎儿睡眠周期、药物影响含镁剂暴露、早产),同时持续序贯复评。
- 将“变异缺失”视作高风险直至证实并非如此;由中等变异恶化为轻微再至缺失时,需快速升级并通知医生。
- 对显著变异(>25 bpm),识别其可使基线判定困难,并及时评估低氧相关应激模式,尤其在第二产程。
- 在完整背景下解读基线心动过速:母体发热是常见可逆因素;单纯心动过速且无减速警示并不单独证明胎儿窘迫。
- 在判断病因与紧迫性前,先区分“持续性基线心动过缓”与“延长减速事件”。
- 疑似心动过缓时核实信号来源为胎儿而非母体,以避免误判导致响应延迟。
- 解读子宫模式:频率、持续时间、强度和静息张力。
- 作为标准化解读的一部分,识别监护条带属于 I、II 或 III 类。
- 将模式变化与母体状态和产程分期相关联。
护理干预
- 对非安心性变化启动及时的模式导向复评与升级。
- 按分级轨迹匹配干预紧迫度:I 类常规照护,II 类加强监测/复评,III 类立即升级。
- 对胎儿心动过缓担忧,立即启动一线序列:母体改体位、必要时静脉补液,并携趋势摘要紧急通知医生。
- 若心动过缓合并宫缩过频,且按医嘱/政策考虑特布他林,需先评估母体脉搏;脉搏 >120 bpm 时暂缓给药。
- 记录标准化解读与应对计划,包括监测方式和分级。
- 向团队及患者/家属清晰沟通发现结果。