Talamak na Obstructive Pulmonary Disease (Chronic Obstructive Pulmonary Disease)
Mga Pangunahing Punto
- Ang COPD ay isang progresibong nagpapaalab na limitasyon sa daloy ng hangin na dulot ng chronic bronchitis, emphysema, o pareho.
- Mataas pa rin ang bigat ng COPD, na may malaking epekto sa pagkaka-ospital at dami ng namamatay sa Estados Unidos.
- Ang talamak na hypoxemia at hypercapnia ang nagtutulak ng tindi ng sintomas at panganib ng exacerbation.
- Ang mga exacerbation ang pangunahing sanhi ng pagka-ospital na kaugnay ng COPD at pagbilis ng dami ng namamatay.
- Sa COPD, ang mababang BMI at progresibong pagkawala ng kalamnan ay mga palatandaan ng masamang prognosis na kaugnay ng panghihina ng diaphragm, mas mababang paggana ng baga, at mas mataas na panganib ng kamatayan.
- Maaaring mabawasan ang dyspnea na may kaugnayan sa pagkain sa pamamagitan ng maliliit at madalas na pagkain, tuwid na posisyon, at pacing na nakakatipid ng enerhiya.
- Sa COPD na may hypoxemia, ang mga pattern na mayaman sa antioxidants kabilang ang pagkaing mayaman sa lycopene ay maaaring makatulong sa mga layunin sa pulmonary nutrition.
- Ang progresibong kawalan ng ganang kumain at malnutrisyon ay maaaring magpahina sa bisa ng pag-ubo, magpataas ng pagpigil ng secretions, at magdagdag ng panganib sa pneumonia.
- Ang mga prayoridad sa pag-aalaga ay nakatuon sa pagmamanman ng oxygenation, bronchodilator therapy, at edukasyon sa self-management.
Pathophysiology
Nagreresulta ang COPD mula sa matagal na pagkakalantad sa mga irritant (pangunahing usok ng sigarilyo) na nagdudulot ng pamamaga ng daanan ng hangin, sobrang produksyon ng mucus (chronic bronchitis), at pagkasira ng alveoli na may pagkawala ng elastic recoil (emphysema). Ang limitasyon sa daloy ng hangin ay kadalasang hindi naibabalik at progresibo.
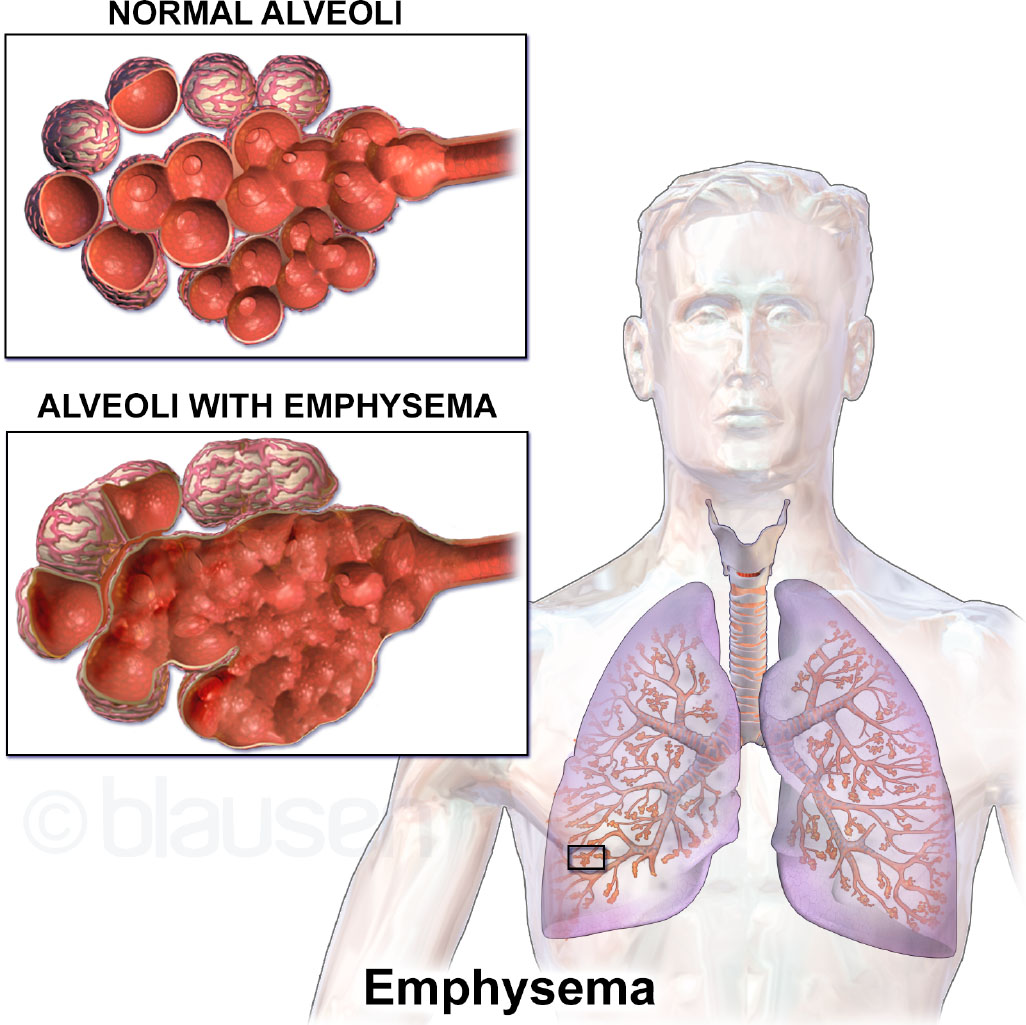 Illustration reference: OpenStax Medical-Surgical Nursing Ch.11.5.
Illustration reference: OpenStax Medical-Surgical Nursing Ch.11.5.
Ang nagpapaalab na pinsala ay maaaring sumangkot sa mga daanan ng hangin, pulmonary vasculature, at tissue ng baga; karaniwang pagbabago sa remodeling ay kinabibilangan ng pagkipot ng daanan ng hangin, smooth-muscle hypertrophy, at kalaunang fixed narrowing na kaugnay ng peklat. Kapag nawalan ng elastisidad ang mga pader ng alveoli, nagiging hindi gaanong epektibo ang pagbuga at lumalala ang pag-ipon ng carbon dioxide. Nagagamot ang COPD ngunit hindi nalulunasan; kadalasang nagiging kapansin-pansin lang ang mga sintomas pagkatapos ng malaking pinsala sa baga at karaniwang lumalala sa paglipas ng panahon kapag nagpapatuloy ang pagkakalantad sa usok.
Sa piling mga pasyente, ang kakulangan sa alpha-1 antitrypsin ay nakakatulong sa emphysematous na pinsala sa baga sa pamamagitan ng pagbawas ng proteksiyon laban sa protease-mediated tissue damage. Ang COPD na kaugnay ng kakulangan sa alpha-1 antitrypsin ay maaaring magpakita ng emphysematous involvement na mas nangingibabaw sa lower lobe kumpara sa smoking-related distribution patterns.
Ang talamak na hypoxemia ay nagpapasigla ng erythropoiesis (secondary polycythemia) at pulmonary vasoconstriction (cor pulmonale sa malubhang sakit). Nagkakaroon ng hypercapnia kapag nililimitahan ng pagkapagod ng mga respiratory muscle ang kompensasyon. Kaugnay din ang COPD sa mas mataas na panganib ng comorbid disease burden, kabilang ang cardiovascular disease at kanser sa baga. Nanatiling mataas ang prevalence ng COPD sa mga nasa gitna hanggang matandang edad sa U.S., at malaki ang taunang dami ng namamatay.
Classification
- Chronic bronchitis: Productive cough >=3 buwan/taon sa loob ng 2 magkasunod na taon; “blue bloater” pattern.
- Emphysema: Pagkasira ng alveoli at air trapping; “pink puffer” pattern na may barrel chest.
- GOLD classification: Tindi ayon sa FEV1 % predicted (I: >=80, II: 50-79, III: 30-49, IV: <30) na may integrasyon ng symptom/exacerbation burden.
- Risk-factor profile: Ang mga nababagong panganib ay kinabibilangan ng paninigarilyo, secondhand smoke, occupational dust/fume exposure, at indoor biomass smoke. Ang mga hindi nababagong panganib ay kinabibilangan ng edad lampas 40 taon, mga respiratory infection noong pagkabata, kasaysayan ng hika, kulang na pagdevelop ng baga na kaugnay ng prematurity, at kakulangan sa alpha-1 antitrypsin.
- Smoking-exposure pattern: Madalas na kaugnay ang COPD sa smoking exposure na lampas humigit-kumulang 10-15 pack-years; ipinaliliwanag din ng environmental/occupational exposures ang malaking subgroup ng mga hindi naninigarilyo.
- Population-burden profile: Naaapektuhan ang prevalence at mortality ng mga structural factor at exposure burden, na may hindi pantay na epekto sa ilang racialized communities.
Nursing Assessment
Pokus sa NCLEX
Maingat na i-monitor ang O2 saturation sa COPD - maaaring supilin ng high-flow oxygen ang hypoxic drive sa malubhang sakit.
- Tayahin ang dyspnea, ubo, produksyon ng plema, at activity tolerance sa baseline at habang may exacerbations.
- Kilalanin ang mga pattern ng paglala na nagsisimula sa adulthood at paglala ng sintomas sa cold season sa maraming pasyente.
- Auscultate para sa prolonged expiration, wheezing, at mahihinang breath sounds.
- I-monitor ang oxygen saturation - target na 88-92% para sa hypercapnic COPD upang mapanatili ang hypoxic drive.
- I-trend ang oxygen saturation habang nagpapahinga kumpara sa paggalaw at ihambing sa naunang baseline dahil ang maagang exertional desaturation ay maaaring mauna sa malubhang pagbaba ng function.
- I-monitor ang madalas na respiratory infections, progresibong pagkapagod, barrel chest, cyanosis, at hindi sinasadyang pagbaba ng timbang sa huling yugto ng sakit.
- I-monitor ang cachexia at digital clubbing bilang mga palatandaan ng advanced chronic disease.
- Ituring ang mababang BMI kasama ng bumababang muscle mass bilang high-risk na findings sa nutrisyon dahil nauugnay ito sa mas mababang exercise tolerance at mas masamang kinalabasan sa COPD.
- Huwag umasa sa BMI lamang: may ilang kliyente na mas mataas ang body weight ngunit may mababang fat-free mass at klinikal na makabuluhang panganib ng pulmonary malnutrition.
- Tayahin ang mga palatandaan ng cor pulmonale: peripheral edema, JVD, hepatomegaly.
- Tayahin ang exposure history (occupational particulates, indoor coal/wood smoke, secondhand smoke) at nonmodifiable COPD risk cues (mga impeksiyon noong pagkabata, prematurity, history ng kakulangan sa alpha-1 antitrypsin).
- Mag-screen para sa anxiety at depression, na karaniwang comorbidities na nakaaapekto sa adherence.
- Gamitin ang spirometry criteria para sa diagnosis/staging: FEV1/FVC na mas mababa sa humigit-kumulang 0.70 ay sumusuporta sa COPD, saka i-stage ang tindi gamit ang GOLD FEV1 ranges.
- Sa pinaghihinalaang exacerbation, i-track ang core triad (pagtaas ng dyspnea, pagtaas ng dami ng plema, purulence ng plema) kasama ang adjunct signs gaya ng lagnat, kamakailang URI, at tachycardia/tachypnea na kaugnay sa baseline.
- Gamitin nang magkasama ang pulse oximetry at ABG kapag may concern sa oxygenation; ang PaCO2 na higit sa humigit-kumulang 45 mmHg na may acidemia ay sumusuporta sa panganib ng hypercapnic respiratory acidosis.
Nursing Interventions
- Magbigay ng bronchodilators (short-acting beta-agonists, anticholinergics) at corticosteroids ayon sa order.
- Iposisyon sa high Fowler’s o tripod position upang mapalaki ang respiratory effort.
- Ituro ang pursed-lip breathing at diaphragmatic breathing upang mabawasan ang air trapping.
- Ihiwalay ang controller vs rescue inhalers: gamitin araw-araw ang inhaled corticosteroids (halimbawa fluticasone) na may pagbanlaw ng bibig pagkatapos ng dose, at gamitin ang albuterol para sa mabilis na ginhawa ng dyspnea.
- Magturo tungkol sa smoking cessation - ito lamang ang interbensiyong napatunayang nagpapabagal sa paglala ng sakit.
- Ituro ang household smoke-elimination counseling, kabilang ang pinsala ng second-hand smoke (pagtaas ng panganib ng kanser sa baga sa mga hindi naninigarilyo at mas mataas na pediatric risk para sa lower-respiratory infection, SIDS, ear infections, at paglala ng hika).
- Hatiin ang ADLs at magposisyon para sa kaginhawahan sa paghinga upang mabawasan ang bigat ng dyspnea sa pang-araw-araw na gawain.
- Palakasin ang pagsunod sa iniresetang supplemental oxygen kapag may order.
- I-coordinate ang referral sa pulmonary rehabilitation para sa mga kuwalipikadong pasyente.
- Magplano ng mga estratehiya sa pagtitipid ng enerhiya para sa mga gawain ng pang-araw-araw na pamumuhay.
- Para sa matinding dyspnea na may panganib ng malnutrition/cachexia, i-coordinate ang nutrition support na may pagpaplanong high-calorie intake kung klinikal na naaangkop.
- Kapag bumababa ang intake, i-monitor ang mahinang pag-ubo/mahina ang pag-clear ng secretions at mag-escalate nang maaga upang mabawasan ang paglala ng panganib sa pneumonia.
- Para sa dyspnea o pagkapagod na may kaugnayan sa pagkain, ituro ang 4-6 na maliliit na pagkain/araw, tuwid na postura habang kumakain, mas mabagal na subo na may breathing pauses, at timing ng fluids sa pagitan ng pagkain kapag lumalala ang hirap sa paghinga dahil sa kabusugan.
- Sa COPD na may hypoxemia, palakasin ang antioxidant-forward choices (halimbawa prutas, gulay, whole grains, nuts, at mga pagkaing mayaman sa lycopene) ayon sa calorie at weight goals ng pasyente.
- Kung lumalala ang bloating at pinapahirap ang paghinga, iakma ang lower-gas meal planning at muling suriin ang tolerance.
- Habang at pagkatapos ng exacerbations, i-trend ang timbang at intake dahil maaaring pabilisin ng paulit-ulit na exacerbations ang pagbaba ng timbang at kalamnan.
- Pagkatapos simulan ang oxygen sa exacerbations na may panganib sa hypercapnia, muling suriin ang mga palatandaan ng paglala ng CO2 retention sa loob ng humigit-kumulang 30-60 minuto at mag-escalate kung kailangan.
- I-coordinate ang interdisciplinary discharge planning (respiratory therapy, pharmacy, nutrisyon, social support, at rehabilitation) upang mabawasan ang panganib ng readmission.
Pagbibigay ng Oxygen
Sa talamak na hypercapnic COPD, ang sobrang oxygen (>92%) ay maaaring supilin ang hypoxic respiratory drive. I-titrate nang maingat ang O2 sa target na 88-92%.
Pharmacology
| Drug Class | Examples | Key Considerations |
|---|---|---|
| Short-acting bronchodilators | Albuterol (SABA), ipratropium (SAMA) | Pang-rescue na gamit; ituro ang tamang inhaler technique |
| Long-acting bronchodilators | Salmeterol (LABA), tiotropium (LAMA) | Pang-maintenance; hindi para sa agarang ginhawa |
| [corticosteroids] | Prednisone, budesonide/formoterol | Exacerbations: oral systemic; maintenance: inhaled |
| Phosphodiesterase-4 inhibitors | Roflumilast | Malubhang COPD na may chronic bronchitis |
Clinical Judgment Application
Klinikal na Sitwasyon
Ang isang pasyenteng may COPD na naka-2L nasal cannula ay nagkaroon ng lumalalang dyspnea. Ang SpO2 ay 86%. Tinaasan ng nurse ang O2 sa 6L.
- Recognize Cues: Mababa ang O2 saturation, ngunit ang mabilis na pagtaas sa high-flow ay may panganib na masupil ang hypoxic drive.
- Analyze Cues: May talamak na hypercapnia ang pasyente; target ay 88-92%, hindi normoxia.
- Prioritize Hypotheses: Panganib ng respiratory depression mula sa labis na O2 sa pasyenteng hypercapnic.
- Generate Solutions: I-titrate ang O2 sa 88-92%, madalas na reassessment, at ihanda ang escalation kung kailangan.
- Take Action: I-adjust sa pinakamababang O2 flow na nakakamit ang target SpO2; abisuhan ang provider; i-monitor ang ABGs.
- Evaluate Outcomes: Napanatili ang SpO2 sa ligtas na saklaw nang walang paglala ng respiratory depression.
Related Concepts
- asthma-action-plan-and-exacerbation-management - Paghahambing at pagdiferensiya ng obstructive lung disease.
- respiratory-system - Normal na pisyolohiya ng daanan ng hangin at mekanismo ng depensa.
- oxygen-therapy - Mga sistema ng pagbibigay ng oxygen at pagmamanman sa sakit sa paghinga.
- evidence-based-respiratory-care - Mga teknik sa bronchial hygiene at airway clearance sa COPD.
Self-Check
- Bakit posibleng mapanganib ang high-flow oxygen para sa mga pasyenteng may hypercapnic COPD?
- Ano ang klinikal na kaibahan ng chronic bronchitis at emphysema?
- Aling interbensiyon ang may pinakamalakas na ebidensiya para pabagalin ang paglala ng COPD?