Cambios Fisiológicos Debidos al Embarazo
Puntos clave
- El embarazo produce cambios coordinados en casi todos los sistemas corporales para apoyar crecimiento fetal, trabajo de parto y transición posparto.
- Las hormonas placentarias impulsan muchas adaptaciones maternas, incluyendo cambios cardiovasculares, respiratorios, endocrinos y metabólicos.
- Muchos cambios son esperados y benignos, pero algunos pueden imitar patología y requieren valoración cuidadosa.
- La educación de enfermería ayuda a las pacientes a distinguir molestias esperadas de señales de alarma.
Fisiopatología
La fisiología materna se adapta desde la gestación temprana en adelante para aumentar entrega de oxígeno/nutrientes, proteger la perfusión uteroplacentaria y prepararse para nacimiento y lactancia. Los cambios reproductivos clave incluyen agrandamiento uterino, ablandamiento cervical, aumento de vascularidad/secreción vaginal y preparación mamaria para alimentación.
El crecimiento uterino es sustancial: aproximadamente 60 g preembarazo a alrededor de 1,000 a 1,200 g cerca del término. El fondo uterino típicamente está en la sínfisis del pubis alrededor de 12 semanas y cerca del xifoides alrededor de 36 semanas, luego contribuye a desplazamiento de órganos, cambio de forma de la caja torácica y desplazamiento del centro de gravedad.
El soporte endocrino temprano también es dinámico: hCG mantiene el cuerpo lúteo para que continúe la producción de progesterona hasta que la producción placentaria de progesterona se establezca hacia la mitad del embarazo. El aumento de estrógeno/progesterona también suprime la secreción de FSH/LH, lo que ayuda a prevenir ovulación durante el embarazo. Las glándulas cervicales producen moco espeso que forma un tapón mucoso protector contra infección ascendente hasta que inicia la dilatación relacionada con el trabajo de parto. El tejido conectivo cervical es relativamente firme al inicio del embarazo para apoyar retención, luego se vuelve más elástico en las últimas 3 a 4 semanas al aproximarse el parto.
El tejido vaginal experimenta expansión vascular y estructural, y las secreciones típicamente se vuelven más espesas, blancas y más ácidas. Esto ayuda a limitar ascenso bacteriano, pero puede aumentar susceptibilidad a candidiasis. Los tejidos vaginales y perineales también se relajan y alargan en preparación para el nacimiento. El tejido glandular mamario aumenta, pezones/aréola se vuelven más prominentes y oscuros, las glándulas de Montgomery incrementan lubricación, y la producción de calostro típicamente inicia alrededor de 12 a 16 semanas aunque la secreción completa de leche permanece suprimida hormonalmente hasta el posparto.
Las adaptaciones cardiovasculares incluyen aumento del volumen sanguíneo (alrededor de +1,500 mL para 30-32 semanas, o aproximadamente 40-50% sobre línea basal no gestante), aumento del gasto cardíaco (alrededor de 30-50% hacia 28-30 semanas), aumento leve de frecuencia cardíaca (alrededor de +15 a +20 bpm), menor resistencia vascular periférica y hemodilución relativa (anemia fisiológica). El volumen sistólico también aumenta (alrededor de 25-30%). Puede estar presente un soplo sistólico suave de flujo en muchos embarazos normales, y la PA comúnmente alcanza su punto más bajo alrededor de 28 semanas antes de volver hacia valores preembarazo alrededor de 36 semanas; el pulso materno esperado comúnmente se interpreta en un rango más amplio (alrededor de 60-120 bpm). Conforme el útero crece, el corazón se desplaza hacia arriba y a la izquierda.
La adaptación hematológica incluye expansión de plasma (alrededor de 50%) que supera el aumento de eritrocitos, produciendo tendencia a hematocrito más bajo pese a mayor demanda de transporte de oxígeno. La hipercoagulabilidad se intensifica durante el embarazo (incluyendo aumento de fibrina plasmática alrededor de 40% y de fibrinógeno alrededor de 50%), con ligera disminución de plaquetas por dilución, y puede aumentar riesgo de trombo venoso al combinarse con estasis venosa.
Las adaptaciones respiratorias incluyen elevación diafragmática (comúnmente alrededor de 4 cm), cambio de respiración abdominal hacia torácica, aumento del diámetro de caja torácica (alrededor de 6 cm), aumento del volumen corriente (alrededor de 35-50%) y alcalosis respiratoria leve. La tasa metabólica materna puede aumentar alrededor de 15% con incremento del consumo de oxígeno cercano a 20%, por lo que el aumento de demanda ventilatoria comúnmente se experimenta como disnea leve. La congestión vascular de mucosa nasal relacionada con estrógeno puede causar obstrucción, congestión o epistaxis.
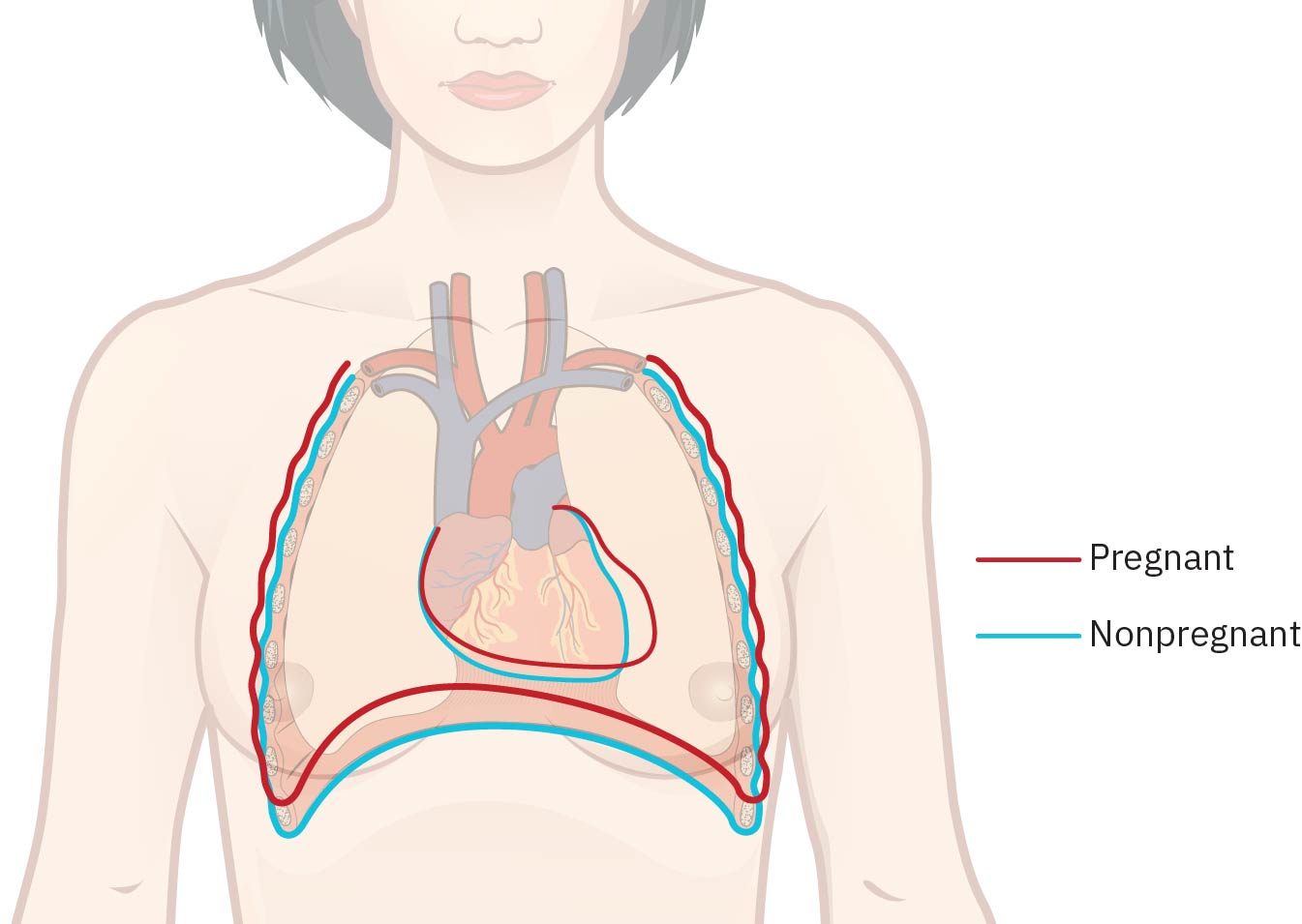 Illustration reference: OpenStax Maternal-Newborn Nursing Ch.10.1.
Illustration reference: OpenStax Maternal-Newborn Nursing Ch.10.1.
La rinitis asociada al embarazo con hiperemia/edema nasal puede aumentar ronquido y carga de trastornos respiratorios del sueño, por lo que el empeoramiento de síntomas respiratorios nocturnos debe reevaluarse con contexto de riesgo hipertensivo (incluyendo señales de preeclampsia).
Las adaptaciones gastrointestinales y orales son en gran parte mediadas por progesterona con enlentecimiento de motilidad, lo que contribuye a náusea/vómito, reflujo/ERGE, vaciamiento gástrico retardado y estreñimiento. Los cambios orales pueden incluir alteraciones de gusto/olfato, mayor acidez salival, ptialismo y mayor vascularidad gingival con sangrado/vulnerabilidad periodontal. El vaciamiento vesicular biliar más lento puede aumentar estasis biliar y elevar riesgo de colelitiasis/colecistitis, especialmente en grupos de mayor riesgo por edad.
Los cambios renales y urinarios incluyen aumento de flujo sanguíneo renal (alrededor de 50%), aumento de filtración, reducción del tono vesical, riesgo de estasis urinaria y excreción renal más rápida de algunos fármacos, contribuyendo a mayor vulnerabilidad a ITU y necesidad de ajustes de medicación. Aumentos leves de glucosa/proteínas en orina pueden ser fisiológicos por carga de filtración, pero el equipo clínico aún debe diferenciarlos de patología (por ejemplo diabetes gestacional o enfermedad renal significativa). En algunos contextos de tratamiento, la depuración renal alterada requiere cambios de régimen (por ejemplo cursos antibióticos más largos o monitoreo más estrecho de niveles de anticonvulsivos).
La adaptación musculoesquelética está impulsada en parte por efectos de relaxina y progesterona en articulaciones pélvicas y tejido conectivo, que apoyan parto vaginal pero pueden aumentar cambios de marcha, molestia de ligamento redondo, dolor lumbar relacionado con lordosis y riesgo de caída por desplazamiento del centro de gravedad. En algunos embarazos, se desarrolla diástasis de rectos y puede influir en soporte central en embarazo tardío y recuperación posparto. El exceso de efecto de relaxina rara vez puede contribuir a separación sintomática de sínfisis del pubis con dolor pélvico severo y alteración de la deambulación.
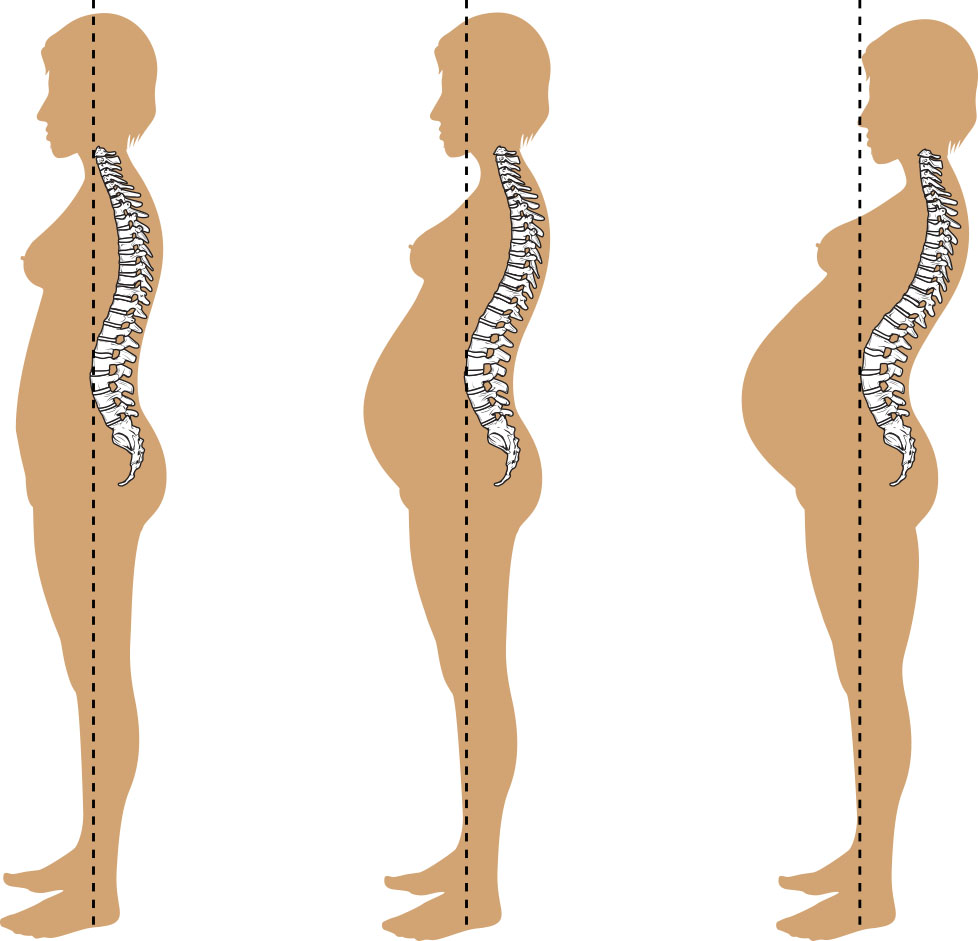 Illustration reference: OpenStax Maternal-Newborn Nursing Ch.10.1.
Illustration reference: OpenStax Maternal-Newborn Nursing Ch.10.1.
La adaptación inmune apoya tolerancia fetal pero también aumenta susceptibilidad a infecciones seleccionadas, y algunas condiciones autoinmunes pueden empeorar su carga sintomática durante el embarazo.
Las adaptaciones endocrinas y metabólicas están fuertemente influidas por hormonas placentarias (hCG, progesterona, estrógeno, hPL, relaxina), apoyando implantación, crecimiento uterino, metabolismo fetal y cambios tisulares maternos. La producción hipofisaria de prolactina y oxitocina aumenta a lo largo del embarazo en preparación para lactancia y parto. El equilibrio endocrino suprarrenal también cambia: el cortisol sérico aumenta con excreción retrasada y la aldosterona apoya el equilibrio de líquidos/electrolitos y la regulación de PA.
Las adaptaciones tiroideas-paratiroideas específicas del embarazo también son clínicamente importantes. La producción tiroidea aumenta para apoyar neurodesarrollo fetal (incluyendo demanda de vías T3/T4), y la actividad de hormona paratiroidea cambia entre trimestres para mantener equilibrio calcio-fosfato para crecimiento esquelético fetal. La prolactina puede aumentar marcadamente a medida que se expande la actividad lactotrófica, mientras la vasodilatación mediada por relaxina y los efectos en tejido conectivo apoyan adaptación uteroplacentaria y preparación para el nacimiento.
A medida que aumenta la demanda endocrina placentaria y materna, la resistencia a la insulina aumenta y la necesidad total de insulina suele incrementarse a lo largo de la gestación. La tasa metabólica basal materna también aumenta (a menudo alrededor de 10-20%) con mayor demanda de oxígeno, y la carga de retención de líquidos aumenta junto con la expansión de volumen plasmático y necesidades hídricas fetoplacentarias.
La fisiología del embarazo temprano incluye aumento rápido de hCG producido por tejido trofoblástico; hCG puede detectarse en sangre alrededor de 7 a 12 días después de la concepción y en orina alrededor de 2 semanas después de la concepción, luego aumenta rápidamente durante el primer trimestre temprano y comúnmente alcanza su pico alrededor de 10 semanas antes de disminuir. La hPL placentaria aumenta progresivamente y típicamente alcanza su pico en el tercer trimestre tardío (alrededor de 34 semanas), amplificando disponibilidad de glucosa fetal y la carga de resistencia a la insulina.
La datación obstétrica clínica suele basarse en el primer día de la última menstruación (LMP), con fecha estimada de parto alrededor de 40 semanas desde LMP aunque la edad fetal desde concepción es más corta. El curso del embarazo típicamente se organiza en primer, segundo y tercer trimestre para vigilancia y consejería.
Clasificación
- Adaptaciones reproductivas: Cambios de útero, cérvix, vagina, ovarios y mama. Las contracciones de Braxton-Hicks pueden ocurrir como actividad uterina leve e irregular y generalmente no modifican el cérvix hasta el final del embarazo.
- Marco por trimestres: Primer trimestre (hasta 13 semanas 6 días), segundo trimestre (14 semanas hasta 27 semanas 6 días), y tercer trimestre (28 semanas hasta término).
- Adaptaciones cardiorrespiratorias: Expansión de volumen, cambios de resistencia vascular, disminución leve de PA con recuperación relativa posterior en embarazo, desplazamiento cardíaco y cambios ventilatorios.
- Adaptaciones renales/metabólicas: Aumento de filtración, estasis urinaria, progresión de resistencia a la insulina.
- Adaptaciones tegumentarias/musculoesqueléticas: Hiperpigmentación, estrías, cambios posturales/de ligamentos y centro de gravedad alterado.
- Adaptaciones neuroinmunoendocrinas: Cambios de sueño/cognición, modulación inmune para apoyar tolerancia fetal y regulación metabólica impulsada por hormonas. Ejemplos incluyen alteración del sueño por nicturia/movimiento fetal, disminución de memoria-concentración a corto plazo, tolerancia inmune con defensa frente a patógenos preservada, y aumentos de actividad tiroidea/hipofisaria que apoyan embarazo y lactancia.
Valoración de enfermería
Enfoque NCLEX
Diferenciar adaptaciones fisiológicas esperadas de signos de complicaciones del embarazo que requieren escalada urgente.
- Seguir tendencia de signos vitales, patrón de edema, síntomas cardiopulmonares y tolerancia a actividad.
- Valorar empeoramiento de ronquido, apnea presenciada o somnolencia diurna en pacientes con rinitis del embarazo porque los trastornos respiratorios del sueño pueden coexistir con patrones de riesgo hipertensivo.
- Interpretar tendencias hematológicas con contexto trimestral porque la hemodilución fisiológica reduce rangos esperados de hemoglobina/hematocrito durante el embarazo.
- Valorar patrones de hipotensión supina en embarazo tardío y reforzar posición lateral para mejorar retorno venoso y perfusión placentaria.
- Valorar síntomas urinarios, estado de hidratación y señales de riesgo de ITU.
- Monitorizar cambios gastrointestinales y tegumentarios comunes mientras se tamizan presentaciones severas o atípicas.
- Tamizar síntomas neuromusculoesqueléticos comunes (alteración del sueño, exacerbación de túnel carpiano/ciática, calambres musculares) e impacto funcional.
- Evaluar factores de riesgo de glucosa y reforzar ventanas de tamizaje de diabetes gestacional.
- Documentar signos presuntivos, probables y positivos de embarazo con conciencia diferencial.
Intervenciones de enfermería
- Proporcionar educación anticipatoria sobre cambios corporales normales basados en trimestre.
- Enseñar medidas prácticas de confort para reflujo, estreñimiento, edema, disnea y dolor lumbar.
- Reforzar orientación de nutrición, hidratación y micronutrientes alineada con necesidades del embarazo.
- Educar sobre señales de alarma (cefalea severa, cambios visuales, fiebre, sangrado, dolor severo, disminución de movimiento fetal cuando aplique).
- Coordinar seguimiento oportuno para anemia, tolerancia a glucosa, ITU y otros marcadores de vigilancia prenatal.
Error de normalización
Etiquetar toda molestia del embarazo como “normal” puede retrasar reconocimiento de complicaciones maternas o fetales serias.
Farmacología
| Clase de farmaco | Ejemplos | Consideraciones clave de enfermeria |
|---|---|---|
| prenatal-vitamins(vitaminas prenatales) | Contextos de folato, hierro y calcio | Apoya mayor demanda nutricional materno-fetal y ayuda a reducir riesgo relacionado con deficiencias. |
| [antiemetics] | Contextos de síntomas de náusea/vómito | Usar opciones seguras para embarazo y monitorizar tendencias de hidratación y peso. |
Aplicación del juicio clínico
Escenario clínico
Una paciente embarazada de 32 semanas reporta disnea en aumento, edema marcado de extremidades inferiores, cefalea persistente y cambios visuales.
- Reconocer señales: Los síntomas exceden expectativas de adaptación fisiológica rutinaria.
- Analizar señales: Los hallazgos pueden indicar riesgo de complicación hipertensiva o cardiopulmonar.
- Priorizar hipótesis: La prioridad es evaluación inmediata de seguridad materno-fetal.
- Generar soluciones: Escalar valoración, obtener signos vitales/laboratorios urgentes y coordinar revisión obstétrica.
- Tomar acción: Iniciar vía de triaje rápido en lugar de tranquilidad rutinaria.
- Evaluar resultados: El riesgo de complicación se descarta o trata temprano, previniendo progresión.
Conceptos relacionados
- atención preconcepcional - La optimización de salud basal mejora adaptación a fisiología del embarazo.
- promoción de la salud a lo largo del ciclo de vida reproductivo - La adaptación del embarazo forma parte del cuidado reproductivo durante la vida.
- infecciones del tracto urinario - Las adaptaciones renales/urinarias aumentan susceptibilidad a infección.
- trastornos reproductivos funcionales - Algunos trastornos preexistentes pueden empeorar o cambiar durante el embarazo.
- atención centrada en la persona y la familia - La educación debe alinearse con metas, alfabetización y cultura de la paciente.
Autoevaluación
- ¿Qué cambios cardiovasculares son esperados en embarazo normal y cuáles son señales rojas?
- ¿Cómo impulsan las hormonas placentarias las adaptaciones metabólicas y sistémicas maternas?
- ¿Qué educación ayuda mejor a pacientes embarazadas a diferenciar cambios esperados de señales de peligro?