Enfermedad de Alzheimer
Puntos Clave
- La enfermedad de Alzheimer es el subtipo más común de demencia y causa deterioro progresivo de memoria, lenguaje, juicio y función diaria.
- AD es un trastorno neurodegenerativo con atrofia cortical y pérdida neuronal progresiva.
- Aunque la mayoría de los casos ocurre después de los 65 años, las presentaciones de inicio temprano pueden aparecer en los 40 y 50 años.
- La farmacoterapia actual para AD no es curativa y por lo general ofrece desaceleración modesta, centrada en síntomas.
- La prevalencia aumenta de forma pronunciada con la edad (alrededor de 5% entre 65-74 años, 13.2% entre 75-84 años y 33.4% en 85+).
- Los cuidadores familiares con frecuencia proporcionan apoyo intensivo no remunerado y tienen alto riesgo de carga física y emocional.
- Los patrones dietéticos con énfasis antiinflamatorio y antioxidante (por ejemplo ingesta tipo mediterránea) pueden apoyar una desaceleración del deterioro cognitivo como cuidado coadyuvante.
Fisiopatología
La enfermedad de Alzheimer (AD) es una enfermedad neurodegenerativa progresiva y una causa principal de deterioro cognitivo mayor en adultos mayores. En comparación con cambios esperados del envejecimiento, AD implica deterioro cerebral estructural y funcional acelerado.
Los cambios descritos tempranamente incluyen atrofia cortical progresiva y degeneración neuronal, con empeoramiento de la alteración cognitiva y de la independencia con el tiempo.
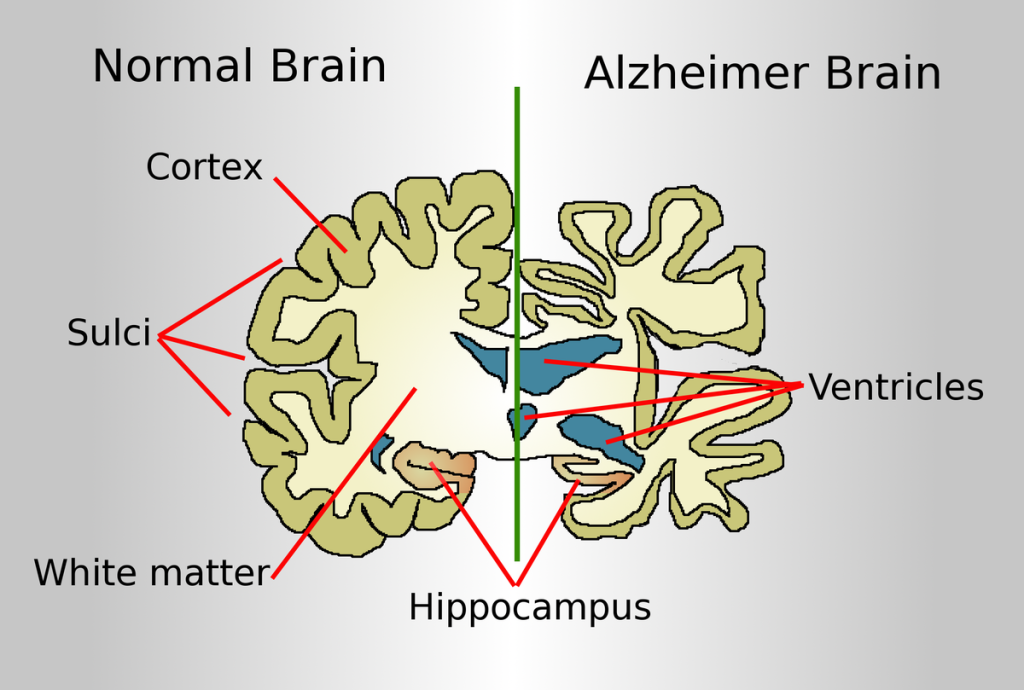 Illustration reference: OpenRN Health Alterations Ch.9.5.
Illustration reference: OpenRN Health Alterations Ch.9.5.
Los hallazgos microscópicos distintivos incluyen ovillos neurofibrilares y placas neuríticas. La acumulación anormal de proteína beta-amiloide y tau altera la transmisión de señales entre neuronas y acelera la neurodegeneración.
El daño inicial suele afectar regiones de memoria, lenguaje y pensamiento, por lo que las manifestaciones tempranas comúnmente incluyen pérdida de memoria a corto plazo y deterioro del lenguaje/función ejecutiva. Los cambios patológicos cerebrales pueden iniciar muchos años antes de síntomas clínicos claros.
El desequilibrio de neurotransmisores (incluida reducción de acetilcolina, norepinefrina, dopamina y serotonina) también se asocia con empeoramiento cognitivo y nuevos problemas de retención de memoria.
Clasificación
- Situación de enfermedad: Subtipo más común de demencia en adultos mayores de 65 años.
- Impacto funcional: Déficits progresivos en memoria, lenguaje, comprensión, atención, razonamiento y juicio.
- Patología central: Ovillos neurofibrilares y placas neuríticas que causan comunicación neuronal alterada.
- Factores de riesgo no modificables: Aumento de edad, sexo femenino en grupos de mayor edad, historia familiar/pariente de primer grado y situaciones seleccionadas de vulnerabilidad genética/del desarrollo.
- Factores de riesgo modificables y situacionales: Exposición a tabaco, inactividad, control cardiometabólico deficiente, baja estimulación cognitiva/social y contribuyentes seleccionados relacionados con medicamentos/toxinas.
- Etapas clínicas:
- AD preclínica: Cambios de biomarcadores/cerebro sin síntomas clínicos claros.
- MCI por AD: Síntomas leves que aún pueden no interferir con la función diaria.
- Demencia leve por AD: Conjunto temprano de síntomas con impacto creciente en IADL (a menudo primero finanzas y planificación compleja), con aumento de vulnerabilidad a explotación/estafas financieras.
- Demencia moderada por AD: Mayor confusión, dificultad de ADL de varios pasos, deambulación errante/incontinencia, alucinaciones-delirios y síntomas conductuales incluyendo sundowning.
- Demencia grave por AD: Deterioro profundo de comunicación y movilidad con disfagia, anorexia/pérdida de peso y dependencia completa en ADL, con alto riesgo de complicaciones (por ejemplo neumonía por aspiración, trombosis, infección/sepsis).
- Situación de cuidado: Alta demanda del cuidador para apoyo en ADL y seguridad del hogar.
Valoración de Enfermería
Enfoque NCLEX
Valora desde el inicio tanto el deterioro cognitivo del paciente como el impacto en la salud del cuidador.
- Valora estado cognitivo y funcional basal y monitoriza progresión con el tiempo.
- Valora inicio, duración y patrón de progresión y diferencia deterioro crónico de superposición aguda de delirio.
- Valora cambios de patrón de alarma temprana (alteración de memoria que afecta vida diaria, deterioro en planificación/resolución de problemas, dificultad con tareas familiares, confusión tiempo-lugar, dificultad visuoespacial, cambios para encontrar palabras, extraviar objetos sin poder retrazar, juicio deficiente, retraimiento social y cambio de ánimo-personalidad).
- Valora sobrecarga del cuidador, fatiga, tensión de afrontamiento y capacidad para sostener apoyo en casa.
- Valora riesgos de seguridad relacionados con juicio deteriorado y autocuidado en declive.
- Usa historia colateral de familiares o allegados cuando el insight del paciente es limitado.
- Usa herramientas cognitivas ajustadas a alfabetización y capacidad (por ejemplo MMSE, Mini-Cog, set test, tamizaje de dibujo del reloj) para monitorizar deterioro en el tiempo.
- Integra el marco diagnóstico: AD sigue confirmándose de forma definitiva por patología tisular, mientras el estudio clínico puede incluir apoyo con beta-amiloide/tau en LCR e imagen PET.
- Usa patrones diagnósticos para excluir imitadores: análisis de sangre para contribuyentes reversibles (por ejemplo trastornos vitamínicos o trastornos tiroideos), MRI para atrofia regional/descartar, PET para hipometabolismo y CT principalmente para diagnóstico diferencial estructural.
- Revisa contribuyentes reversibles al deterioro cognitivo (por ejemplo etiologías relacionadas con vitamina B12, tiroides e hígado) durante la valoración diferencial.
- Tamiza depresión y otros trastornos del estado de ánimo porque pueden superponerse con quejas de memoria y concentración.
Intervenciones de Enfermería
- Usa reevaluación cognitiva y funcional estructurada para guiar planificación de apoyo apropiada por etapa.
- Refuerza patrones neuroprotectores basados en alimentos (frutas/verduras, granos integrales, pescado, nueces, grasas con predominio de aceite de oliva) y limita ingesta ultraprocesada alta en carbohidratos que puede empeorar la carga metabólico-inflamatoria.
- Integra estrategias de apoyo al cuidador de forma temprana, incluida derivación a servicios de respiro y apoyo comunitario.
- Refuerza planificación de seguridad en el hogar a medida que progresa el deterioro cognitivo.
- Usa redirección/distracción, entornos de baja estimulación y rutinas consistentes para reducir agitación.
- Prefiere enfoques de validación en angustia de etapa grave; evita orientación a la realidad confrontativa que aumenta la agitación.
- Construye planes de prevención de lesiones: espacios despejados, iluminación adecuada, precauciones/soportes de identificación para deambulación errante y supervisión apropiada por etapa.
- Programa cuidado de baño/incontinencia, soporte nutricional (alimentos para tomar con dedos, modificación de textura/líquidos según necesidad), actividad diurna promotora del sueño y señales de comunicación simplificadas.
- En entornos de cuidado agudo, maximiza observación, minimiza cambios de habitación, monitoriza riesgo de deambulación errante y usa estrategias calmantes no farmacológicas antes de vías de sujeción.
- Usa valoración estructurada del dolor (incluidas herramientas adecuadas para límites de comunicación en demencia avanzada) y trata el malestar de forma temprana para reducir escalamiento de agitación.
- Coordina derivación a gestión de casos temprano tras el diagnóstico para planificación longitudinal de servicios de apoyo y apoyo al cuidador.
- Refuerza planificación de reducción de estrés del cuidador: expectativas realistas, descansos diarios de respiro, rutinas de autocuidado, uso de grupos de apoyo/líneas de ayuda y planificación temprana anticipada/legal.
- Para medicamentos de AD, enseña no suspender bruscamente, no duplicar dosis tras omisión y no triturar/masticar formulaciones de cápsula ER.
Riesgo para la Salud del Cuidador
El cuidado no remunerado de larga duración puede causar deterioro físico y emocional que reduce la calidad y seguridad del cuidado.
Farmacología
El manejo farmacológico depende de etapa y síntomas y debe integrarse con intervenciones no farmacológicas de seguridad, comunicación y apoyo al cuidador. Los agentes actuales no revierten AD y típicamente proporcionan beneficio sintomático de duración limitada.
| Clase de Medicación | Ejemplos | Consideraciones Clave de Enfermería |
|---|---|---|
| agentes dirigidos a amiloide | lecanemab (aducanumab descontinuado por el fabricante en 2024) | Terapia IV usada en vías seleccionadas de etapa leve; monitoriza anomalías de imagen relacionadas con amiloide vinculadas a MRI y reacciones de infusión/alérgicas (por ejemplo fiebre, palpitaciones, disnea, angioedema). |
| inhibidores de colinesterasa | donepezilo, rivastigmina, galantamina | Efectos GI y riesgo de bradicardia; monitoriza frecuencia cardiaca, mareo y tolerancia. |
| reguladores de glutamato | memantina | Para AD moderada-grave; monitoriza mareo/confusión/[constipation], función renal y riesgo de interacción relacionado con pH urinario (por ejemplo bicarbonato de sodio, inhibidores de anhidrasa carbónica y tiazidas). |
| agentes cognitivos combinados | donepezilo + memantina ER (Namzaric) | Usados en AD moderada-grave cuando donepezilo ya está establecido; monitoriza estado mental y trayectoria de ADL durante la titulación semanal de memantina. |
| antagonistas del receptor de orexina | suvorexant | Monitoriza alerta al día siguiente, preocupaciones de ánimo/suicidalidad y estado respiratorio. |
| agentes psicotrópicos para agresión/psicosis severa | risperidona, olanzapina, carbamazepina, ácido valproico | Considerados en situaciones de sujeción química; sigue salvaguardas a nivel de política y revalora la necesidad con frecuencia. |
Aplicación del Juicio Clínico
Escenario Clínico
Un adulto mayor con pérdida progresiva de memoria a corto plazo vive en casa con su cónyuge, quien reporta agotamiento por necesidades crecientes de supervisión diaria.
- Reconocer indicios: Deterioro cognitivo progresivo con sobrecarga del cuidador.
- Analizar indicios: La progresión de AD está afectando tanto la seguridad del paciente como la salud del cuidador.
- Priorizar hipotesis: Las prioridades inmediatas son estabilización de seguridad y apoyo al cuidador.
- Generar soluciones: Actualizar plan de cuidado con apoyos por etapa y vinculación con recursos comunitarios.
- Tomar accion: Implementar rutinas de seguridad e iniciar derivación de apoyo al cuidador.
- Evaluar resultados: Mejoran la seguridad en casa y el afrontamiento del cuidador mientras se monitoriza la función.
La evaluación debe ser continua: revalora tendencias cognitivas/funcionales, revisa nuevos datos diagnósticos y ajusta el plan de cuidados cuando los resultados se logran parcialmente o no se logran.
Conceptos Relacionados
- Demencia - Marco neurocognitivo mayor más amplio y diferenciación.
- Inhibidores de acetilcolinesterasa - Farmacoterapia colinérgica centrada en donepezilo y seguridad de administración.
- Cuidado de pacientes con demencia - Estrategias diarias de comunicación y apoyo conductual.
- Sobrecarga del rol del cuidador - Carga psicosocial y funcional en cuidado familiar de largo plazo.
- Sistema neurológico - Base de neuroanatomía y neurotransmisión para comprender la enfermedad.
Autoevaluación
- ¿Por qué la valoración del cuidador debe iniciar temprano en la planificación de cuidados para Alzheimer?
- ¿Qué hallazgos indican mejor la progresión desde impacto funcional leve hacia dependencia de mayor riesgo?
- ¿Cómo deben cambiar las prioridades de enfermería conforme empeora el deterioro cognitivo?