Trastornos obsesivo-compulsivos y relacionados
Puntos clave
- El OCD presenta obsesiones intrusivas y compulsiones que reducen ansiedad de forma temporal, pero refuerzan ciclos a largo plazo.
- Los sintomas de OCD suelen consumir tiempo (a menudo >1 hora/dia) y afectar trabajo, escuela o relaciones.
- La comorbilidad psiquiatrica de por vida es frecuente; la comorbilidad con ansiedad destaca en ninos, mientras que la comorbilidad depresiva destaca en adultos.
- Los trastornos relacionados incluyen trastorno dismorfico corporal, trastorno de acumulacion, tricotilomania y trastorno de excoriacion.
- La exposicion con prevencion de respuesta (ERP) es un tratamiento primario basado en evidencia para OCD.
- Cuando la exposicion directa es inicialmente intolerable, puede usarse exposicion imaginaria para desarrollar habituacion y preparacion para un trabajo ERP mas amplio.
- El entrenamiento de inversion del habito (HRT) puede ser un complemento efectivo para conductas repetitivas centradas en el cuerpo y patrones compulsivos tipo habito seleccionados.
- El cuidado de enfermeria se enfoca en seguimiento de sintomas, apoyo de afrontamiento, monitoreo de medicamentos y reduccion del estigma.
Fisiopatologia
Los trastornos relacionados con OCD implican procesamiento desregulado de amenaza/saliencia, bucles compulsivos de habito y refuerzo de ansiedad. Factores neurobiologicos (incluida la participacion de vias serotoninergicas), carga de trauma/estres y conductas aprendidas contribuyen a la cronificacion. Los estudios de imagen describen diferencias de patrones de corteza frontal y subcorticales en muchos clientes con OCD, aunque las vias exactas de causacion de sintomas siguen en investigacion.
El alivio temporal despues de rituales fortalece la repeticion y el deterioro funcional.
Clasificacion
- Ciclo central de OCD: Obsesion → ansiedad/malestar → compulsion → alivio temporal → recurrencia.
- Temas comunes de obsesion: Miedo a contaminacion, pensamientos tabu/prohibidos, pensamientos agresivos de dano a si mismo u otros, y preocupacion por simetria/orden.
- Patrones comunes de compulsion: Limpieza/lavado de manos excesivo, ordenamiento/arreglo rigido, verificacion repetitiva y rituales de conteo.
- Especificador de insight: Algunos clientes reconocen las creencias obsesivas como excesivas (buen insight), mientras otros tienen insight pobre o conviccion delirante.
- Senales de severidad clinica: La carga de tiempo suele exceder una hora/dia, la conducta es dificil de controlar y los rituales alivian malestar sin producir placer.
- Escenario de especificador relacionado con tics: Un subgrupo de clientes con OCD tambien muestra sintomas de tics motores o vocales.
- Dominios de factores de riesgo: Antecedente familiar (especialmente familiares de primer grado con OCD de inicio temprano), diferencias en circuitos neurobiologicos y experiencias adversas en la infancia.
- Patron pediatrico posinfeccioso: Algunos ninos muestran inicio/empeoramiento abrupto de sintomas de OCD despues de infeccion estreptococica (escenario PANDAS), seguido de mejoria gradual.
- Trastornos relacionados: Presentaciones dismorficas corporales, de acumulacion, tricotilomania y excoriacion.
- Perfil BDD: Preocupacion persistente por defectos percibidos de apariencia con verificacion/camuflaje/busqueda de tranquilizacion repetitivos y alta carga de verguenza-aislamiento.
- Perfil de acumulacion: Dificultad persistente para descartar objetos sin importar su valor, patrones de adquisicion excesiva y desorden que compromete seguridad/funcion.
- Perfil BFRB: Tricotilomania y excoriacion suelen mostrar tension/impulso antes de la conducta y alivio temporal despues, seguido de malestar y lesion tisular visible.
- Estratos de tratamiento: ERP/CBT de primera linea, medicacion complementaria e intervenciones avanzadas seleccionadas.
- Estratos complementarios conductuales: Exposicion imaginaria para contenido de miedo de alto malestar y complementos HRT para conductas repetitivas tipo habito.
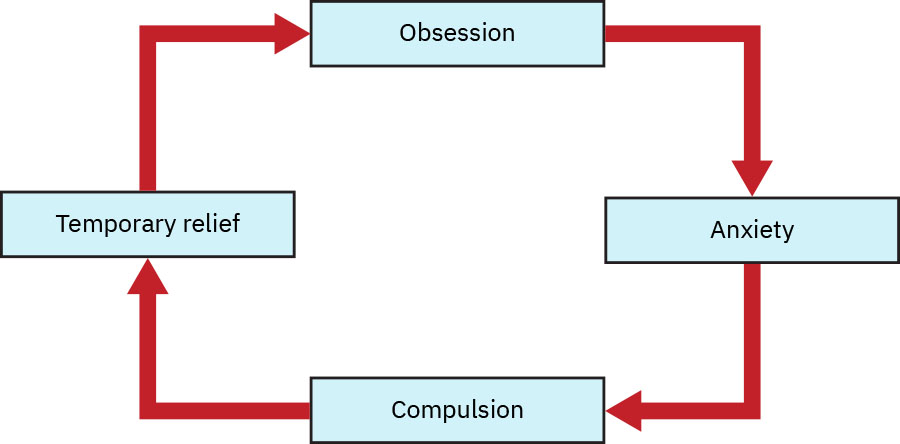 Illustration reference: OpenStax Psychiatric-Mental Health Nursing Ch.17.3.
Illustration reference: OpenStax Psychiatric-Mental Health Nursing Ch.17.3.
Valoracion de enfermeria
Enfoque NCLEX
Valore el tiempo consumido por rituales y el deterioro funcional resultante, no solo la presencia de sintomas.
- Valore temas de obsesion, tipos de compulsion y carga diaria de tiempo.
- Valore patrones de desencadenantes, evitacion y severidad de malestar.
- Valore riesgos de lesion en piel/cabello/cuerpo en conductas repetitivas centradas en el cuerpo.
- Valore si las compulsiones de contaminacion o verificacion estan causando dano directo (por ejemplo dermatitis/lesion cutanea, salidas tardias repetitivas o alteracion funcional relacionada con seguridad).
- En patrones BDD, valore tiempo dedicado a verificacion en espejo/camuflaje/busqueda de tranquilizacion y evalue aislamiento social u ocupacional vinculado a preocupacion por apariencia.
- En patrones de acumulacion, valore peligros inmediatos de seguridad en el hogar (riesgo de caida/incendio/respiratorio), obstruccion de ADL y carga del cuidador y la familia.
- Para tendencia de severidad de acumulacion, use herramientas estructuradas cuando esten disponibles (por ejemplo SI-R, HRS, CIR y HEAL) junto con valoracion clinica completa.
- Valore riesgo de comorbilidad con depresion, ansiedad y suicidalidad.
- Valore escenario de comorbilidad segun edad (los trastornos de ansiedad coocurren con frecuencia en ninos; los trastornos depresivos coocurren con frecuencia en adultos).
- Valore preparacion para ERP y participacion de familia/apoyo.
- Valore si los rituales dan placer frente a alivio temporal de ansiedad; en OCD, las compulsiones generalmente alivian malestar en lugar de producir placer.
- En ninos/adolescentes, valore rituales menos obvios (por ejemplo rituales de parpadeo/respiracion), miedos catastroficos de dano familiar, variabilidad de sintomas segun entorno y sintomas ocultos.
- En ninos, valore limites de insight y recopile observaciones colaterales de padres/docentes cuando se sospechen patrones obsesivo-compulsivos.
- Valore antecedente de trauma, incluidas experiencias adversas en la infancia (ACEs), porque el trauma infantil se asocia con carga de sintomas obsesivo-compulsivos.
- En ninos con inicio abrupto de sintomas de OCD despues de infeccion estreptococica reciente, escale para evaluacion medica de posibles patrones neuropsiquiatricos posinfecciosos.
Intervenciones de enfermeria
- Apoye principios de ERP y refuerce adherencia a prevencion de respuesta.
- Use exposicion imaginaria cuando la exposicion in vivo sea demasiado abrumadora al inicio del tratamiento, y luego haga transicion hacia metas ERP mas amplias a medida que mejore la tolerancia.
- Ensenje estrategias de tolerancia al malestar y regulacion de ansiedad.
- Proporcione educacion sin juicios sobre mecanismos del trastorno y trayectoria de recuperacion.
- Para cuidado enfocado en BDD, use comunicacion terapeutica que valide malestar sin reforzar creencias distorsionadas sobre apariencia.
- Monitoree efectos y efectos secundarios de medicamentos en esquemas dirigidos a OCD.
- Coordine apoyos multidisciplinarios para seguridad en el hogar y restauracion funcional.
- En cuidado de acumulacion, coordine planificacion con inclusion familiar, apoyo de descarte y reduccion de riesgo ambiental de manera colaborativa y sin avergonzar.
- Ensenje que la respuesta al tratamiento de OCD puede ser gradual; el beneficio de SSRI puede requerir 8-12 semanas y a veces dosis terapeuticas mas altas bajo supervision del prescriptor.
- Si la respuesta a SSRI es insuficiente, apoye coordinacion segura de planes de potenciacion (por ejemplo adicion de antipsicotico o intervenciones avanzadas como TMS cuando este indicado).
- Refuerce consejeria sobre riesgo de sustancias porque algunos clientes intentan amortiguar malestar obsesivo con alcohol o drogas.
- Refuerce habitos de manejo del estres y estabilizacion de rutinas (horario de sueno consistente, ejercicio regular, nutricion equilibrada y participacion confiable de persona de apoyo).
- Para compulsiones tipo habito y BFRBs, apoye elementos de HRT: entrenamiento de conciencia, practica de respuesta competitiva, refuerzo social, mejora de motivacion y generalizacion en distintos entornos.
Trampa de acomodacion de rituales
La acomodacion de compulsiones por personal/familia puede reducir conflicto a corto plazo, pero empeora severidad del trastorno a largo plazo.
Farmacologia
Los SSRI son medicamentos comunes de primera linea para sintomas relacionados con OCD; los requisitos de dosis suelen ser mas altos que en esquemas para depresion mayor y el beneficio clinico puede requerir alrededor de 8 a 12 semanas. Clomipramina es una opcion que no es de primera linea cuando la respuesta a SSRI es inadecuada o la tolerabilidad a SSRI es pobre. El uso corto de benzodiacepinas puede considerarse para carga aguda de ansiedad, pero no trata ciclos centrales de OCD y requiere precauciones por riesgo de dependencia. Si la respuesta a SSRI es insuficiente, clientes seleccionados pueden beneficiarse de potenciacion con antipsicoticos, incluidos clientes con comorbilidad de tics.
Para OCD resistente al tratamiento en adultos, la estimulacion magnetica transcraneal repetitiva (rTMS) puede usarse como opcion complementaria. La educacion de enfermeria debe incluir que las sesiones suelen ser ambulatorias y no requieren anestesia, con posible cefalea transitoria/mareo leve/hormigueo mandibular-facial y riesgo raro de convulsion. La estimulacion cerebral profunda y los procedimientos de gamma knife se reservan para casos graves refractarios por su perfil de invasividad/riesgo y no son cuidado de primera linea.
Aplicacion del juicio clinico
Escenario clinico
Un cliente pasa horas diarias lavandose, evita tocar objetos del hogar y desarrolla lesion cutanea mientras reporta: “Se que esto es irracional pero no puedo parar.”
- Reconocer indicios: Ciclo clasico obsesion-compulsion con dano fisico y perdida funcional.
- Analizar indicios: Hay insight, pero el refuerzo de ansiedad mantiene la conducta compulsiva.
- Priorizar hipotesis: La prioridad es seguridad mas intervencion orientada a ERP.
- Generar soluciones: Construya plan de exposicion gradual, apoyos de prevencion de respuesta y manejo de cuidado de piel.
- Tomar accion: Implemente plan coordinado de terapia/medicacion con monitoreo diario.
- Evaluar resultados: Siga duracion de rituales, tolerancia al malestar y recuperacion funcional.
Conceptos relacionados
- trastornos relacionados con ansiedad - Diferencia ansiedad generalizada/de panico/fobica de ciclos de OCD.
- trastornos inducidos por trauma y relacionados con estres - Aborda superposicion con sintomas impulsados por trauma.
- autolesion y suicidio - Guia planificacion de riesgo en malestar grave y depresion comorbida.
- estres y ansiedad - Proporciona base autonomica y de afrontamiento.
- participacion del cliente - Apoya participacion sostenida en tratamiento desafiante basado en ERP.