產前發育階段與致畸脆弱窗口
重點整理
- 產前發育依序經歷生殖細胞期、胚胎期與胎兒期,各階段風險不同。
- 胚胎期的器官形成是致畸相關結構風險最高的窗口期。
- 胎兒期重點在既有系統的成熟,以及為子宮外生活做準備。
- 護理師透過早期衛教、暴露檢視與及時產前追蹤來降低風險。
病理生理
受孕後,受精卵分裂與著床建立早期存活基礎。在胚前(生殖細胞)期,受精卵會由合子進展為桑椹胚(約 16 細胞期),再發展為囊胚與滋養層,最後著床。
在胚胎期(受孕後約第 2 至第 8 週),細胞層分化(外胚層、中胚層、內胚層)驅動器官系統形成,使此時期對干擾性暴露高度脆弱。由於單一胚層可貢獻多種結構,單一胚層發育受擾可造成多器官效應(例如中胚層相關受擾引發腎臟與耳部異常)。
在胎兒期(約第 9 週至出生),各系統持續生長與功能成熟(例如肺部與神經系統準備度),同時母體持續性病況與暴露仍會影響結局。常見階段錨點包括約 16 週可偵測性別特徵、約 24 週出現呼吸運動、約 28 週肺表面活性劑發展、約 32 週出現吸吮反射,足月約 40 週。
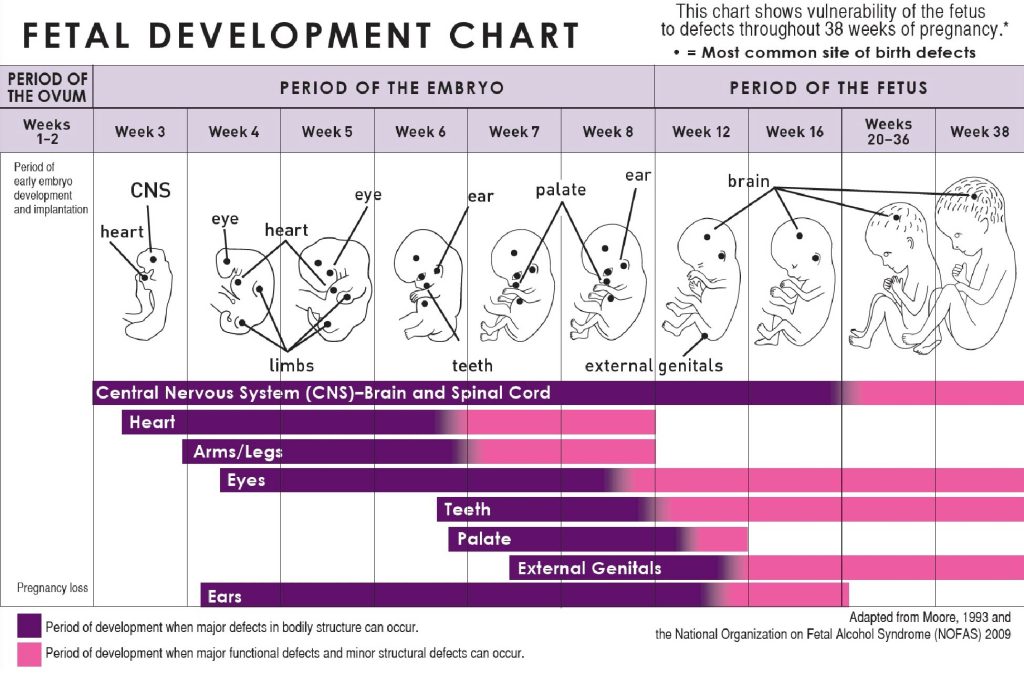 Illustration reference: OpenRN Nursing Health Promotion Ch.8.4.
Illustration reference: OpenRN Nursing Health Promotion Ch.8.4.
由於器官形成具有序列特異性,在狹窄窗口期的暴露可導致特定結構缺陷(例如前腸分離錯誤造成 氣管食道瘻管)。
分類
- 胚前/生殖細胞期:受孕至著床與早期細胞複製。
- 胚胎期:以器官形成為核心發育,且結構缺陷易感性最高。
- 胎兒期:持續生長與功能成熟直到出生。
- 早期結構序列:Zygote → morula → blastocyst/trophoblast → implantation。
- 風險面向:致畸原、母體感染、慢性疾病、營養缺乏與毒性暴露。
護理評估
NCLEX 焦點
在估算胎兒風險時,暴露時機與暴露類型同樣重要。
- 在解讀風險前先精準評估孕週,並理解臨床孕週慣例為由末次月經第一天起算。
- 評估藥物、物質、感染與環境暴露病史。
- 評估母體慢性病控制狀態與營養狀況。
- 評估需緊急升級產前處置的警示徵象。
護理措施
- 提供依階段區分的可避免致畸暴露衛教。
- 依風險輪廓協調產前篩檢與追蹤。
- 強化與孕期階段相符的營養與補充品指導。
- 以清楚風險效益說明支持共同決策。
暴露時機誤判
低估孕早期暴露風險可能延誤關鍵評估與諮詢。
藥理學
妊娠期用藥安全需要依孕期分層進行風險檢視,並在符合母體健康需求前提下採取最低有效暴露策略。
臨床判斷應用
臨床情境
一位剛確認懷孕的個案回報在第一孕期曾非計畫性暴露於可能致畸藥物。
- 辨識線索:高脆弱期內的時間敏感暴露。
- 分析線索:胚胎期風險可能需要目標性評估與諮詢。
- 優先假設:當前首要需求是精準風險分層與母體安全規劃。
- 產生解決方案:協調專科會診與暴露導向監測。
- 採取行動:更新用藥計畫並提供結構化追蹤指引。
- 評估結果:在知情決策下提升母胎安全。
相關概念
- 生長與發展:生命週期里程碑與遊戲型態 - 從產前階段開始的生命週期脈絡。
- 全生命期健康照護、預期性指導與免疫接種 - 從產前延伸至青少年的預防架構。
- 胎兒生長與發育 - 胎兒期生理與監測的詳細內容。
- 孕前致畸原與藥物暴露檢視 - 受孕前的上游風險降低。
- 增加分娩風險的既有病況 - 母胎風險整合。
自我檢核
- 為何胚胎發育期是結構性致畸效應的最高風險窗口?
- 孕週精準度如何改變護理風險判讀?
- 哪些暴露需要立即升級產前處置?