生育力與受孕
重點整理
- 生育力需要具活性的配子、精準時機與對荷爾蒙有反應的子宮內膜。
- 受孕仰賴排卵、輸卵管內受精與子宮內成功著床的協調流程。
- 卵子可存活時間短(約 12 至 24 小時),而精子在女性生殖道內可存活最長至 5 天。
- 易孕窗口可自排卵前最長約 1 週開始,延續至排卵後 1 天。
- 年齡相關生育力下降與社會心理壓力源可降低受孕機率並影響照護需求。
病理生理
生育力是受孕能力;不孕通常指規律無保護性行為後 12 個月未受孕,或女性伴侶大於 35 歲時 6 個月未受孕。定義也可包含無法將妊娠維持至活產。全球負擔高,約每六位育齡者就有一人在其一生中受影響。自然受孕情境下,即使健康伴侶每個週期成功率也有限,常估計每週期約 20% 至 37%。本節強調受孕三項必要條件:釋放卵子、存在具活性精子,以及已為著床準備好的子宮/子宮內膜。環境暴露、感染、遺傳與物質使用皆可破壞其中任一條件。
行為暴露會影響雙方生育力:菸草可降低荷爾蒙生成並損害精子 DNA 品質,持續酒精或藥物使用可降低排卵與精子功能的穩定性。
排卵始於濾泡刺激素(FSH)驅動的濾泡發育與雌二醇上升,接著黃體生成素(LH)高峰釋放成熟卵子。卵子由輸卵管傘部捕捉,並透過纖毛與蠕動沿輸卵管移動。受精通常發生在壺腹部;當單一精子穿透後,透明帶會對其他精子產生阻擋。正常形成的合子含 46 條染色體,每個配子各提供 23 條。
月經週期生理遵循分期荷爾蒙模式:濾泡期(子宮內膜增生與優勢濾泡選擇)、排卵期(LH 高峰伴卵子釋放,常在週期中段附近)與黃體期(黃體分泌黃體素支持著床準備)。黃體期黃體素上升也會造成基礎體溫上升,常用於生育追蹤。
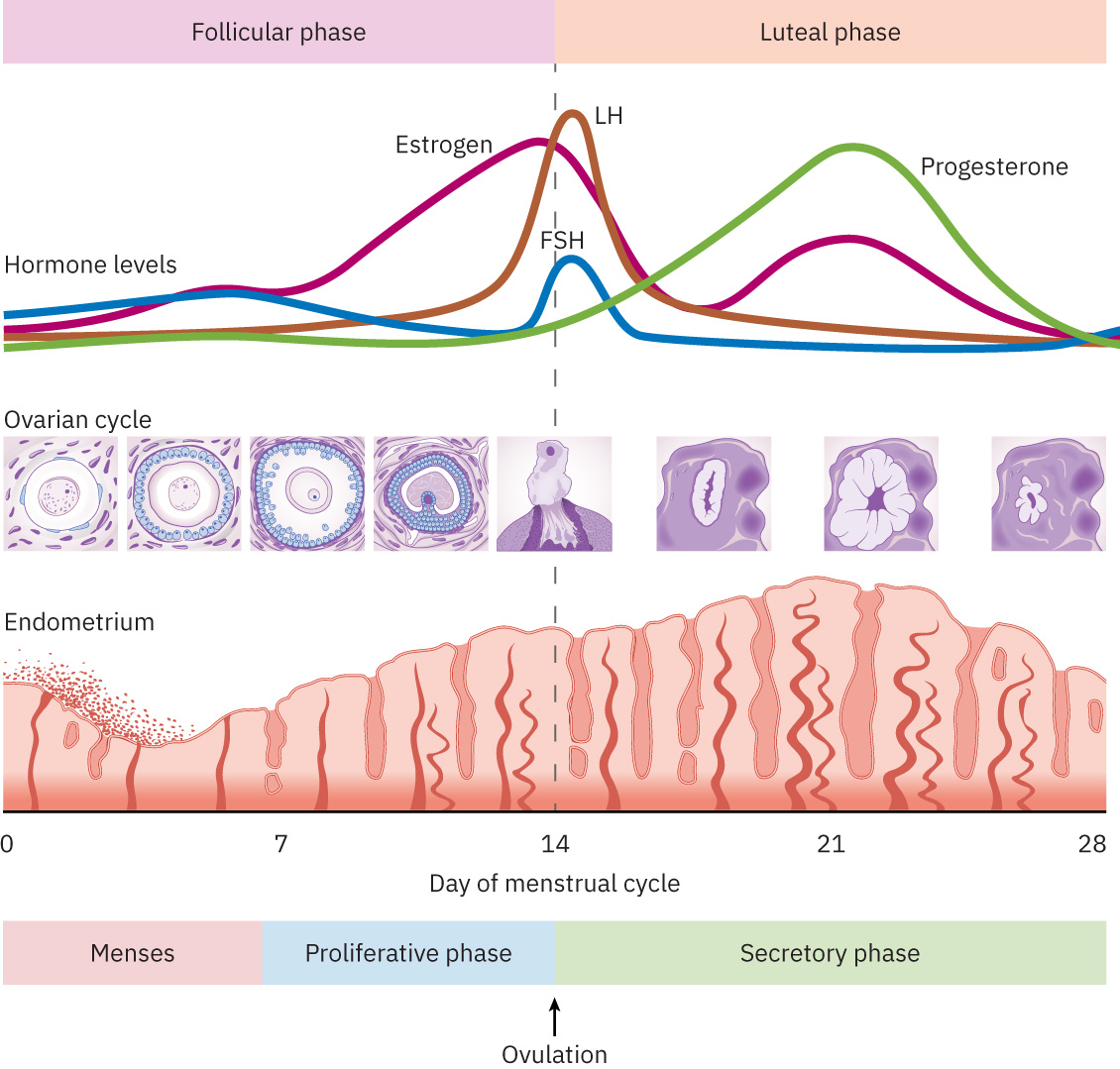 Illustration reference: OpenStax Maternal-Newborn Nursing Ch.3.3.
Illustration reference: OpenStax Maternal-Newborn Nursing Ch.3.3.
在男性受孕生理方面,精子於曲細精管生成,之後於副睪成熟(平均約 12 天)再射精。每次射精可釋放最高約 200 million 精子,但精子僅占射精量的一小部分;大多精液體積來自副性腺分泌,用於支持運輸與活性。陰道沉積後,精子移動仰賴鞭毛推進與生殖道收縮,共同協助精子通過子宮頸往上生殖道移行。
精子生成需比核心體溫低約 2 至 3 C 的環境,青春期後持續進行,每個生成週期約 64 天。每日生成量高,但精子數通常在 30 多歲中期後隨年齡逐漸下降。
受精後,合子經有絲分裂(2、4、8、16 細胞期)約 4 天形成桑椹胚,約第 5 天成為囊胚。此期間持續經輸卵管向子宮運輸;著床常在受精後約 5 至 6 天開始,最常見於子宮底內膜,滋養層侵入並啟動早期胎盤發育。
群體層級受孕機率會隨女性年齡下降。約 1 年受孕率為:30 歲以下約 85%、30 歲約 75%、35 歲約 66%、40 歲約 44%。
分類
- 配子因素:卵母細胞成熟/排卵品質,以及精子生成、成熟、活動力與活性。
- 運輸/時機因素:排卵時機協調、精子移行與輸卵管運輸。
- 週期分期因素:濾泡發育、排卵期 LH 高峰、黃體期黃體素支持,以及可預測易孕窗口線索(例如排卵前蛋清樣子宮頸黏液)。
- 子宮因素:子宮內膜增生/分泌期轉化與著床受容性。
- 社會心理與人口因素:壓力、社會壓力、延遲生育與生育知識落差(包含高齡時高估輔助生殖成功率)。
護理評估
NCLEX 焦點
優先考題常測試受孕障礙主要屬於排卵、精子、時機、子宮/著床或社會心理因素。
- 評估月經與排卵病史,包括週期規律性與排卵徵象。
- 檢視潛在生育干擾因子:物質使用、環境暴露、慢性病與感染風險。
- 釐清時機病史(性行為相對排卵時點)與既往受孕嘗試時間長度。
- 篩檢社會心理負擔(壓力、汙名、關係緊張、財務障礙)與生育素養落差。
- 評估驅動延遲生育決策的信念(例如伴侶時機、職涯/教育需求,或對未來輔助生殖選項的假設)。
- 辨識年齡相關風險脈絡,以及對生育力隨時間下降的理解程度。
護理介入
- 清楚衛教受孕時機窗口,包括卵子短暫活性與精子較長存活時間。
- 諮詢伴侶於易孕窗口至少隔日一次性行為(從排卵前最長約 1 週至排卵後 1 天)。
- 教導生理受孕序列(排卵 → 受精 → 著床)以支持知情規劃。
- 強化孕前風險降低(戒除物質、環境安全與健康最佳化)。
- 於受孕嘗試前諮詢雙方戒菸並減少酒精/藥物使用,以改善排卵與精子品質結局。
- 當不孕壓力高時,提供壓力管理資源,如正念團體或認知行為治療轉介。
- 教導備孕潤滑劑安全:避免唾液、橄欖油/椰子油及可能損害精子功能的非備孕潤滑劑。
- 釐清性交姿勢對受孕機率無循證影響。
- 提供支持性諮詢,並將受孕延遲或不孕相關情緒反應正常化。
- 向雙方提供明確年齡相關生育教育,並矯正「輔助生殖技術可完全抵銷延遲生育」的誤解。
- 當符合不孕標準或存在已知風險因子時,協調及時轉介生殖專科。
僅時機假設
若假設受孕延遲只是時機問題,可能延後內分泌、精子、輸卵管、子宮或社會心理因子的評估。
藥理學
| Drug Class | Examples | Key Nursing Considerations |
|---|---|---|
| [treating-infertility] (gonadotropins) | FSH 與相關誘導排卵藥物 | 用於生育治療路徑;需週期監測與時機衛教。 |
| [treating-infertility] (progesterone-therapy) | 黃體支持方案 | 在特定治療計畫與早孕情境中支持子宮內膜受容性。 |
臨床判斷應用
臨床情境
一位 36 歲個案回報 12 個月受孕未成功,伴隨週期不規則徵象,且有與工作和家庭期待相關的高壓力。
- Recognize Cues: 年齡相關下降風險、可能排卵不規則與社會心理壓力同時存在。
- Analyze Cues: 受孕障礙可能是多因子,而非單一時機問題。
- Prioritize Hypotheses: 優先假設為排卵/時機挑戰合併社會心理負擔,影響生育規劃。
- Generate Solutions: 提供週期時機衛教、社會心理支持、風險因子檢視與轉介規劃。
- Take Action: 啟動衛教、記錄不孕時長標準,並協調專科追蹤。
- Evaluate Outcomes: 個案理解受孕生理並投入循證照護計畫。
相關概念
- 孕前照護 - 受孕嘗試前的孕前風險最佳化可改善生育條件。
- 橫跨生殖生命週期的健康促進 - 生育規劃是生殖健康促進核心領域。
- 生殖系統 - 荷爾蒙與解剖生殖功能是受孕生理基礎。
- 家庭健康與文化因素 - 家庭與文化脈絡會形塑生育決策與壓力經驗。
- 文化勝任照護 - 生育諮詢在文化回應式溝通下更有效。
自我檢核
- 即使性交時機看似恰當,為何仍可能受孕失敗?
- 對生育諮詢最具臨床意義的卵子與精子存活時機重點是什麼?
- 護理何時應從衛教升級為正式不孕轉介路徑?