哀傷與喪失
關鍵重點
- 哀傷是對有意義喪失的個人化情緒反應,不遵循固定時間軸。
- 悲悼是喪失的外在社會表達,受文化、儀式、人格與既往生活經驗影響。
- 喪失包含主要與次要變化,例如身分認同、安全感與未來規劃變動。
- 哀傷可包含暫時性身分混亂與存在性提問,尤其在核心角色或關係喪失後。
- 正常哀傷常包含混合的生理、情緒、認知與行為反應,且會隨個體與情境波動。
- 社會支持品質會強烈影響哀傷適應與復原。
- 護理師評估哀傷對個案、家庭與臨床人員的影響,包含職業倦怠與同理疲勞風險。
- 哀傷評估從重病診斷即開始並持續至喪親期,對安全風險型態需早期升級。
病理生理
哀傷影響彼此連動的情緒、認知、生理、社會與靈性系統。持續嚴重哀傷可增加憂鬱、焦慮、睡眠問題、心血管負荷與功能下降風險。
保護性適應可透過肯定、社會連結、意義建構與個別化因應路徑得到支持。 急性哀傷生理可包含壓力荷爾蒙驅動的血管收縮、心率與血壓上升,以及促發炎/凝血變化,這些會在脆弱成人中加重心肺症狀負擔。
分類
- 哀傷型態:預期性哀傷、急性哀傷、整合性哀傷與複雜/延長性哀傷反應。
- NANDA 架構:
Grieving與Complicated Grieving為核心護理診斷;舊版參考可能使用Maladaptive Grieving。 - 框架:Kubler-Ross 階段(否認、憤怒、討價還價、憂鬱、接納)作為非線性參考點,可能重複、重疊或跳過。
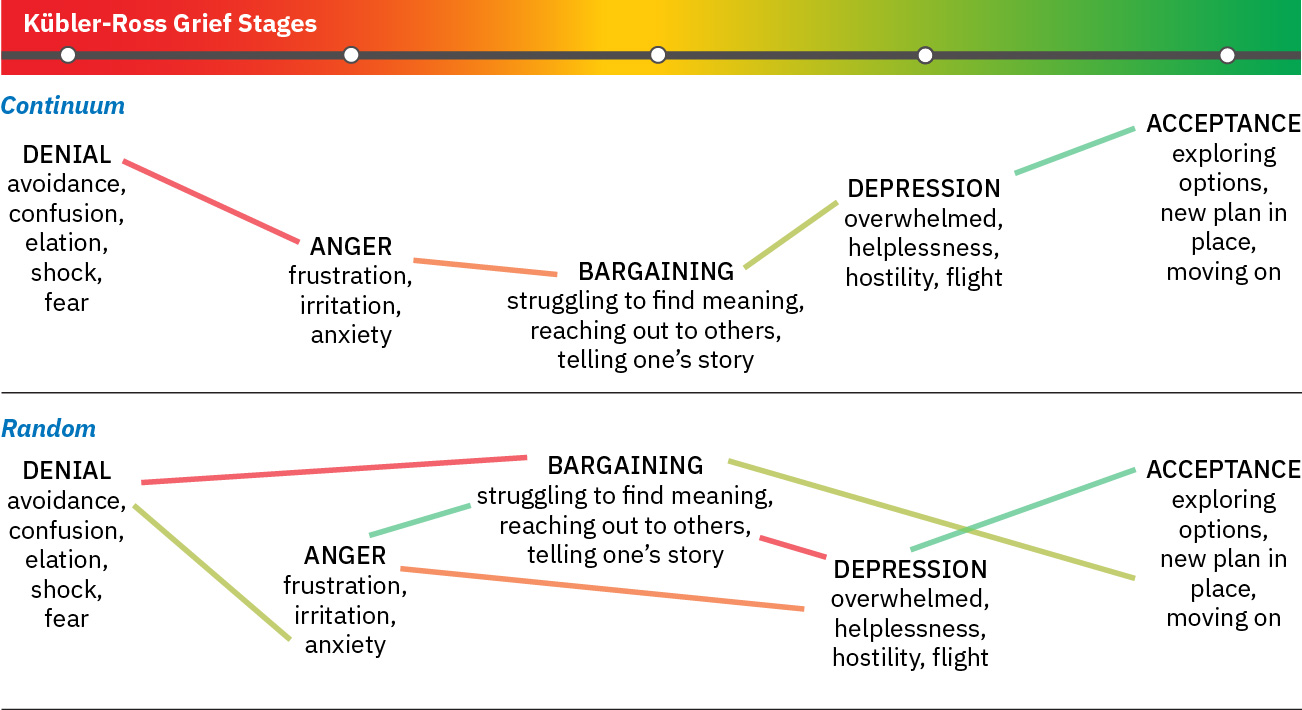 Illustration reference: OpenStax Fundamentals of Nursing Ch.36.1.
Illustration reference: OpenStax Fundamentals of Nursing Ch.36.1.
- Engel 框架:震驚/不信、發展性覺察、償復、解決喪失、理想化與結果(常作為序列化啟發式教學)。
- 喪親期:死亡後處理內在哀傷與外在悲悼並形成適應的時期。
- 任務框架:通知/震驚、經歷喪失,以及在無逝者的生活中重新融入。
- 悲悼表達:外在哀傷表達會因文化規範與家庭傳統而異。
- 術語區分:grief 是對喪失的內在反應,mourning 是外在表達,bereavement 描述死亡後的適應期。
- 未被承認哀傷領域:部分喪失獲得的社會承認有限(例如流產、未被承認關係或寵物死亡),會增加孤立風險。
- 影響領域:生理、心理、社會、靈性與職業(包含護理師負擔)。
- 身分影響領域:重大喪失後的身分混亂、角色重建與意義建構。
- 正常哀傷症狀領域:
- 生理範例:胸悶、心悸、呼吸短促、疲倦、口乾
- 情緒範例:麻木、悲傷、恐懼、憤怒、內疚、孤獨、思念
- 認知範例:混亂、注意力不集中、去人格化、夢境/「仍在場」感
- 行為範例:哭泣、退縮、過度反應、工作表現下降、迴避提醒物
- DSM-5-TR 延長哀傷障礙脈絡:持續強烈渴念/沉湎超過 12 個月且伴功能受損,並至少有 3 項特徵,如不信、迴避、身分擾動、情緒痛苦、重新融入困難、麻木、無意義感或強烈孤獨。
護理評估
NCLEX 重點
區分哀傷正常變異與需要升級支持的複雜哀傷。
- 評估喪失類型與次級喪失負擔(角色、身分、日常、安全感)。
- 對急性、慢性或末期疾病,從診斷/入院即開始哀傷評估並持續至生還者喪親期。
- 評估死亡發生前的預期性喪失主題(失去獨立、角色、功能或預期里程碑)。
- 評估重大關係或角色喪失後的身分混亂線索(「我有一部分消失了」)與存在性痛苦。
- 評估目前哀傷表達、因應風格與支持系統充分性。
- 評估常見正常哀傷於生理、情緒、認知與行為領域的症狀群。
- 評估心肺警訊重疊(例如胸痛、呼吸困難、心悸、新發雜音、心律變化),因嚴重急性哀傷可模擬急性冠狀動脈表現。
- 對突發喪失後的高齡成人,考慮壓力誘發心肌病風險;症狀提示 ACS 時升級緊急心臟評估。
- 區分哀傷與重度憂鬱:哀傷常呈波浪式且自尊保留,而重度憂鬱較持續低落並伴無價值感/自我厭惡。
- 篩檢不適應憂鬱性因應模式,包含酒精/藥物自我用藥與嚴重功能退縮。
- 評估退縮/隔離嚴重度與憂鬱或安全風險。
- 評估來自社會「哀傷規則」的壓力(例如期待快速恢復或以特定方式哀傷),這可能抑制健康表達。
- 在早期喪親期監測高生理壓力負擔,並建議生還者可行時延後重大不可逆生命決策。
- 評估家庭無力感/內疚與在積極臨終階段「無法幫上忙」的感知。
- 評估照顧者在診斷歷程、可能危機型態與居家死亡後即時步驟方面的知識缺口。
- 篩檢複雜哀傷風險因子(例如創傷性或突發死亡、喪子、近期多重喪失、既往未解哀傷、社會支持低與孤獨)。
- 在兒童/青少年中,評估發展階段哀傷表達(例如較小兒童退化或尿失禁;較大青少年社交退縮、學校功能下降、物質嘗試或自殺傾向)。
- 在嬰幼兒中,評估分離痛苦型態(易怒、睡眠/進食失調、照顧者情緒反應性)而非語言哀傷敘述。
- 在學齡前與兒童早期族群中,評估魔幻思考式自責(「是我造成的」)、死亡可逆信念與遊戲式哀傷表達。
- 在學齡中後期與青春前期族群中,評估對死亡終結性的逐步理解,以及情緒壓抑、爆發與模仿逝者角色的交替。
- 辨識高強度生還者情境(配偶喪失與父母/祖父母喪子哀傷)並優先提供早期喪親支持。
- 評估靈性痛苦與韌性資源及意義框架。
- 在高失落情境中評估護理師情緒負荷與同理疲勞徵象。
- 對危險線索立即升級,如自殺意念、重度憂鬱進展,或超出預期適應窗口的長期高強度症狀。
護理介入
- 提供同理傾聽並將非線性哀傷軌跡正常化。
- 避免對哀傷時間或「正確」表達方式施加僵化期待。
- 明確肯定未被承認喪失,並提供與社會承認喪親相同的治療支持標準。
- 在憤怒階段反應中,提供安全情緒宣洩空間,同時維持尊重溝通界線。
- 使用支持性在場與引導式回憶,協助家庭在積極臨終與早期喪親期間表達意義與連結。
- 將個案/家庭連結至哀傷諮商、團體支持與社區資源。
- 使用結構化因應增強步驟:定義短期與長期目標、辨識可用資源、將複雜任務拆分為可管理步驟,並強化務實希望。
- 強化哀傷階段反應也可出現在非死亡喪失(例如離婚、失業或重大慢性病診斷),並據此調整支持。
- 在高壓期間使用平穩安撫、支持有限且務實選擇,並在可行時延後重大不可逆決策。
- 鼓勵喪親者談論死亡,並將哀傷表達隨時間變化正常化。
- 透過探索初始反應、回憶、恐懼、既往喪失經驗與具文化意義的悲悼實務,促進哀傷工作。
- 連結家庭至喪親追蹤資源,包含安寧療護計畫、追思服務、支持團體與諮商/心理治療。
- 讓家庭參與可行床邊照護任務,以減少無助感並強化與病人的連結。
- 提供對預期臨終變化與死亡後即時流程的前瞻教學,以降低恐慌與混亂。
- 在兒科哀傷支持中使用直接語言如「死亡」(避免「睡著了」等易混淆婉語),以遊戲作治療,並在出現風險線索時納入哀傷專家。
- 使用哀傷支持性溝通:優先傾聽/在場、避免淡化或預設語句,並肯定個體化哀傷經驗。
- 在個案/家庭提出需求時整合靈性照護支持。
- 對護理師使用團隊回顧、反思實務與自我照護規劃。
時間壓力傷害
逼迫個案「放下」會加重羞恥、孤立與延長性哀傷症狀。
藥理學
藥物照護可處理相關症狀(例如嚴重失眠、焦慮或憂鬱症候群)。臨床適應症下可處方 抗焦慮藥物 或抗憂鬱藥,但計畫應維持哀傷知情,並搭配心理社會介入。
臨床判斷應用
臨床情境
一位近期喪親個案回報嚴重睡眠失調、社會退縮、內疚,且數月無法執行日常責任。
- 辨識線索:功能受損與延長重度症狀提示複雜哀傷風險。
- 分析線索:目前因應與支持結構不足。
- 優先假設:優先事項是安全、穩定化與結構化哀傷支持。
- 提出方案:啟動專門哀傷治療轉介並強化支持網絡。
- 採取行動:執行監測計畫、衛教與協作多專業追蹤。
- 評估結果:隨時間追蹤功能、睡眠、社會參與與痛苦強度。