照護層級架構:初級、次級與三級
重點摘要
- 初級照護強調預防、早期辨識與常規管理。
- 次級照護處理聚焦急性或專科需求,並穩定病人狀態。
- 三級照護為嚴重或高度複雜病況提供進階診斷、侵入性處置與重大手術管理。
- 安全照護需要在層級間進行有計畫流轉,並具備清楚轉診與回歸初級路徑。
- 當初級評估因可近性障礙延遲時,病人可能直接進入次級照護,增加風險與成本。
- 初級、次級與三級預防是行動層級,可發生於多種照護場域,而非固定機構層級。
- 慢病的三級預防應透過復健、症狀控制與連續追蹤,維持功能與生活品質。
Pathophysiology
照護層級是醫療提供設計,而非生物性疾病過程。病人會依複雜度、急性程度與所需專長在不同層級間移動。
當轉診意圖、治療目標與追蹤責任未被清楚溝通時,照護失效常發生在轉銜節點。
Classification
- 初級照護:健康促進、預防、篩檢與常規慢病照護。
- 初級照護首接角色:新問題、年度健檢、免疫接種與常見輕中度問題的常規入口。
- 初級照護連續性角色:隨時間維持持續關係,支持早期辨識、降低下游成本,並在複雜度升高時更安全升級。
- 初級照護醫療之家角色:連結專科轉診並跨層級維持品質/安全的整合協調樞紐。
- 初級照護服務廣度:廣泛門診程序/服務(例如基礎檢驗、注射、X 光、輕度傷口處理、營養諮詢與慢病追蹤)。
- 初級照護場域多樣性:診所、步入式/急診據點、藥局、校園型服務與社區外展場域。
- 次級照護:針對較複雜急慢性問題進行專科評估與管理,目標為穩定狀態、提供教育並回歸基線。
- 次級照護可近模式:通常經轉診進入,也可透過急診/緊急就醫非計畫直接進入。
- 次級照護臨床輪廓:器官導向,通常為非侵入或微創服務(例如進階影像、專科檢查、當日處置、聚焦治療與危機心理健康照護)。
- 三級照護:針對嚴重、罕見或多重共病病況提供最高複雜度照護,需高度專業人員、先進技術,以及侵入性或重大程序照護。
- 次級-三級提供者重疊:學科可有重疊,但三級提供者增加進階管理範圍(例如手術或重症專科)。
- 三級照護可得性型態:機構少於次級照護,常集中於大型都會或專科中心,必要時由其他據點轉運。
- 三級照護治療弧線:通常圍繞嚴重事件在限定期間進行;穩定或完成明確治療後回交次級/初級團隊。
- 三級場域光譜:第一級創傷與專科醫院常見,但當團隊專長與強度足夠時,專門化門診方案也可呈現三級強度。
- 轉銜型態:因複雜度升級,再降級回歸連續性照護。
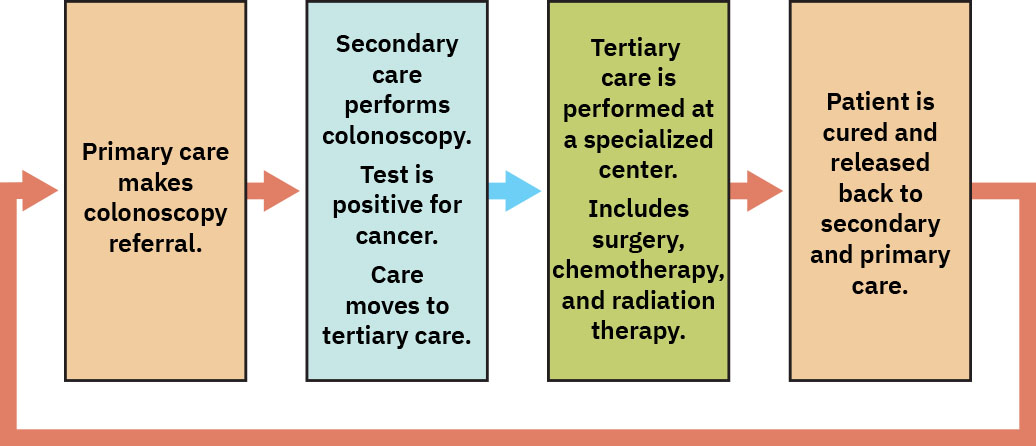 Illustration reference: OpenStax Fundamentals of Nursing Ch.3.1.
Illustration reference: OpenStax Fundamentals of Nursing Ch.3.1.
- 預防與照護區分:初級/次級/三級預防是行動層級,並不等同於初級/次級/三級照護場域;三級預防可在初級照護提供。
- 初級預防行動領域:透過免疫接種、健康生活支持與傷害風險降低,在疾病發生前進行預防。
- 次級預防行動領域:透過篩檢與及時介入進行早期發現與早期治療。
- 三級預防行動領域:透過慢病管理、復健服務、症狀控制治療與確診後規劃性追蹤,持續降低疾病影響。
Nursing Assessment
NCLEX Focus
優先判斷病人現在應在哪個層級接受照護,以及安全所需的轉銜細節。
- 評估目前急性程度、穩定性與緊急性,以判定照護層級匹配。
- 評估現有場域是否能提供所需診斷/介入。
- 評估專科或三級服務的轉診適應症與緊急性。
- 評估回歸較低層級並追蹤所需的出院/準備要素。
- 評估病人是否理解轉銜發生原因。
- 評估病人是否有穩定初級照護連結;缺乏 PCP 連結會增加延遲且高急性入院風險。
- 評估可近性障礙(交通、預約可得性、保險/給付、偏鄉可得性、恐懼/延遲)是否使入口由初級移向次級照護。
- 評估所需介入是否超出次級能力(例如重大手術、進階次專科診斷或重度多重共病管理),並因此需要轉入三級。
- 在多專科並行時,評估用藥碎片化風險,尤其是多病共存高齡者。
Nursing Interventions
- 以完整臨床脈絡與理由協調及時轉診。
- 釐清各層級目標與預期交接結果。
- 教育病人/家屬何時尋求常規、緊急或專科照護。
- 釐清同一次接觸中預防行動層級與照護提供層級可能不同。
- 依層級教授具體預防範例(初級:免疫/生活型態風險降低;次級:篩檢與早期治療;三級:復健/慢病自我管理支持)。
- 在次級預防諮詢中,明確說明篩檢升級的年齡與風險觸發點,含有家族史或遺傳風險時的提前時程。
- 在專科階段後確認回歸初級照護路徑。
- 紀錄轉銜決策與應變指示。
- 適當時強化醫師診所以外的初級照護入口(例如步入式診所、急診照護、藥局與校園型服務)。
- 在臨床適合時,將次級轉診定位為有時間界限的問題導向階段,並在照護回交 PCP 時明確隨訪責任歸屬。
- 針對三級升級,啟動快速轉運流程、清楚溝通嚴重風險,並在轉運規劃期間更新家屬資訊。
- 在高複雜中心出院前,預先定義三級後回交計畫(次級專科追蹤加初級連續照護)。
- 當慢病確診時,於出院前盡早協調三級預防服務(例如 PT、OT、用藥/症狀追蹤與功能維持規劃)。
- 對多慢病病人採 PCP 主導醫療之家模式,集中用藥檢視並降低跨專科治療衝突。
轉銜碎片化
若升級照護沒有清楚回歸與追蹤計畫,會增加再入院與遺漏照護風險。
Pharmacology
藥物方案常在次級/三級階段改變;回歸初級照護前,必須完成用藥整合與清楚轉銜後指示。
Clinical Judgment Application
臨床情境
一位在初級照護就醫的病人呼吸困難惡化,需緊急專科介入並可能需要程序性管理。
- Recognize Cues:症狀已超出常規管理門檻。
- Analyze Cues:明確診斷/治療需要次級或三級資源。
- Prioritize Hypotheses:首要是立即且安全地升級照護。
- Generate Solutions:安排緊急轉診並向接收團隊溝通風險細節。
- Take Action:以完整交接與穩定步驟進行轉運。
- Evaluate Outcomes:完成專業照護後,追蹤重新連結初級照護。
Related Concepts
- 病人照護協調、跨專業轉介與個案管理 - 轉銜的操作路徑。
- 評估階段的照護連續性 - 確保層級變更後穩定後續執行。
- 護理師執照互認協定與多州執業 - 跨轄區照護轉銜時具相關性。
自我檢核
- 由初級升級到次級照護時,最關鍵的臨床判定因子是什麼?
- 為何三級照護階段必須包含明確回歸初級規劃?
- 哪些交接要素可預防可避免的轉銜相關傷害?