醫療服務提供模式與組織結構
重點摘要
- 醫療系統會因融資模式、治理方式與服務組織而不同。
- 常見模式類別包括 Beveridge、Bismarck、National Health Insurance 與 Out-of-Pocket 結構。
- 美國醫療體系屬於混合型,結合四大模式原型的要素。
- 美國醫療提供橫跨公私部門,包含營利、非營利與政府機構。
- 整合提供系統可透過跨照護場域連結服務與資訊,改善連續性。
- 提供場域涵蓋住院、亞急性、門診、後急性與社區成人照護服務,各自目標與人力密度不同。
- 組織類型會改變稅務、利潤、慈善照護與安全網義務,並直接影響可近性路徑。
- 美國醫療支出可能上升但結果落後同儕國家,因此融資決策應看價值而非僅看支出規模。
- 新醫療科技擴散可能是主要支出驅動,因此採用決策應使用明確成本效益與公平準則。
- ACA(2010 年 3 月簽署)透過更強的既有疾病保障與更廣泛基本效益可近性擴大給付涵蓋。
- ACA 時期保障提升公平性,但可負擔壓力(保費、自付成本與給付藥品清單限制)仍影響實際可近性。
- 美國資金流結合政府計畫、雇主/Marketplace 私保與自費路徑,形成不同可近性限制。
- 人口結構變化(高齡化、族群多元化與移民帶動成長)持續重塑服務需求與提供優先順序。
- 公共衛生政策執行會使用財政政策、管制、教育、預防性治療與篩檢等機制類別。
- 藥品可負擔與可近性受到全球供應鏈韌性、PBM 定價中介與 Medicare 通膨回扣要求等政策槓桿影響。
- 法律與政策會互相作用但不可互換:法律是政府強制執行規則;政策是政府、專業與機構使用的結構化行動框架。
Pathophysiology
此概念描述的是巨觀層級醫療系統設計,而非疾病生理。系統結構會影響可近性、協調性、可負擔性與品質結果。
融資與提供結構的碎片化可能造成可近性不均與服務重複。整合型結構可透過統一網絡與資料共享降低這些風險。
Classification
- 融資模式:Beveridge、Bismarck、National Health Insurance、Out-of-Pocket。
- 支付模式結構領域:核心模式(論量計酬、按人頭計酬、打包/按事件給付)、補充模式(按績效給付、共享節省、會員保留制)與組織模式(ACO、medical home)常以混合方式使用。
- 經濟學視角:總體經濟評估社會層級支出決策;個體經濟評估組織與個人財務決策。
- 混合模式實作:各國系統可能以單一主導模式為主,而美國會依支付者與場域混用多種模式要素。
- 成本驅動視角:內在驅動(人口高齡化、慢性病負擔、需求成長)與外在驅動(科技、處方定價、人力成本、政策環境)。
- 藥品供應鏈領域:藥品可得性仰賴全球原料來源、製造能力、配送物流與監管連續性。
- PBM 定價中介領域:藥品福利管理機構會在製藥商、保險商/雇主、藥局與政府計畫間協商藥價與清單可近性。
- 藥價上漲驅動因子:競爭不足/壟斷條件、開發成本高與核准時程長、重症需求缺乏彈性,以及產業遊說對政策的影響。
- 通膨回扣政策領域:以 Medicare 為核心的通膨回扣要求,是限制藥價逐年過快成長的政策工具。
- ACA 政策領域:Marketplace 計畫路徑、既有疾病保障、降低排除限制風險、預防服務給付規則、基本效益可近性與保險申訴保障。
- 美國資金流領域:政府資金(Medicare/Medicaid 與其他公共計畫)、私保與自費。
- Medicare 結構領域:A 部分(住院/專業護理/安寧/部分居家健康)、B 部分(門診/提供者/預防服務)、C 部分(民營 Medicare Advantage,整合 A/B 且常含 D)、D 部分(處方藥給付,清單依方案而異)。
- Medicaid 結構領域:聯邦與州共同提供的低收入給付,州層級服務有差異,並有 ACA 相關擴張路徑。
- 其他公共給付領域:CHIP、軍人/退伍軍人體系與其他聯邦/州支持的特殊族群計畫。
- 保險方案設計領域:HMO、PPO、POS 與 HDHP/HSA 結構,在保費、網絡彈性、轉介/事前授權負擔與前期分攤成本間有不同取捨。
- 費用分攤領域:自付額與共付要求會影響已投保個案是否能實際使用必要照護。
- 所有權結構:營利、非營利、州/地方政府。
- 機構類型:公共機構、私營機構與聯邦運作服務系統。
- 提供設計:獨立據點與整合提供系統(IDS)。
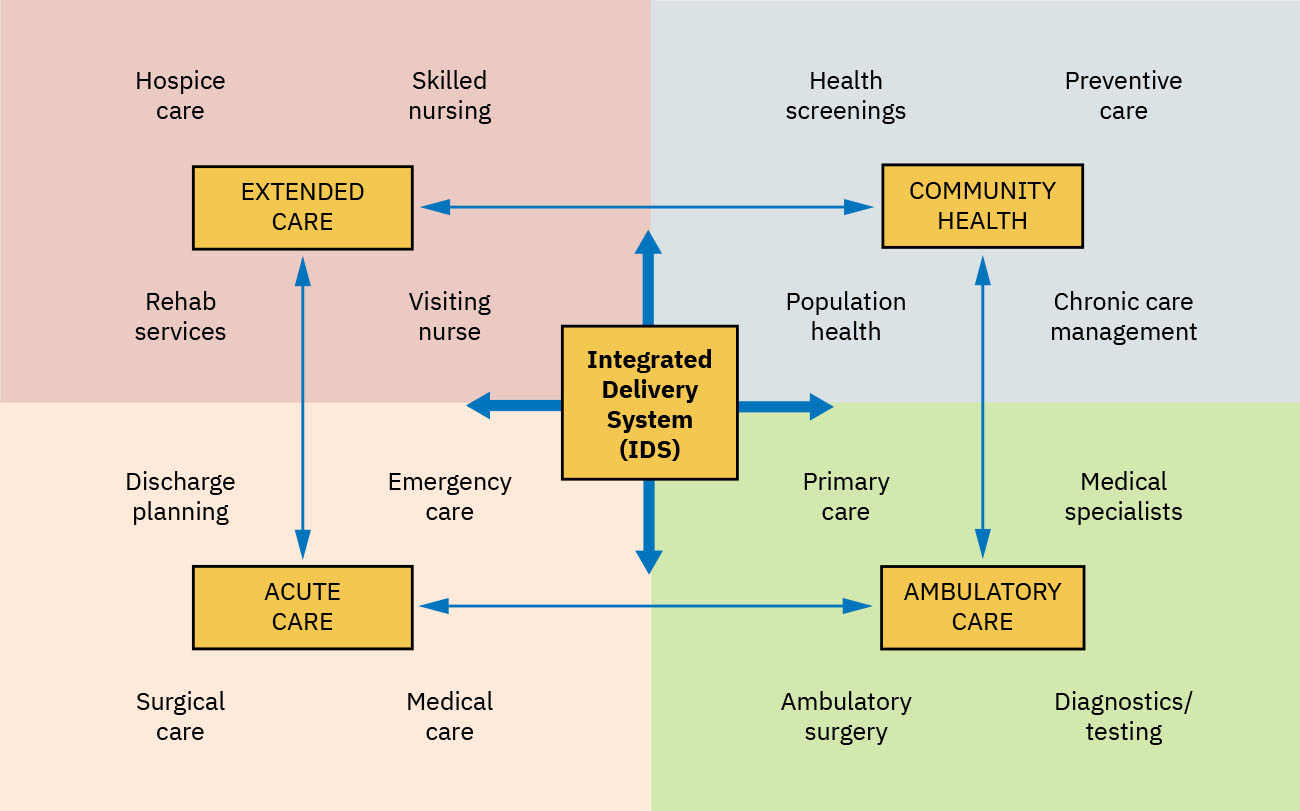 Illustration reference: OpenStax Fundamentals of Nursing Ch.3.2.
Illustration reference: OpenStax Fundamentals of Nursing Ch.3.2.
- 服務連續體領域:急性住院照護、亞急性專業服務、門診/流動照護、後急性復原支持與社區成人照護服務。
- 照護荒漠領域:醫院/診所不足、專科可近性不足、創傷照護不足、孕產服務不足或藥局服務不足的區域;常因偏鄉醫院關閉與人力短缺而惡化。
- 社區支持服務領域:居家健康、安寧照護、輸注治療、成人日間照護與居家協助具不同技能範圍與監督需求。
- 公共機構支持領域:Medicare/Medicaid 相關計畫與州/地方機構(例如高齡與身心障礙服務)可在州層級差異下協助彌補可近性缺口。
- 組織決策判定:資金來源、利潤預期/去向、稅務狀態與安全網義務可界定運作類型。
- 照護層級治理型態:部分系統會將初級/次級/三級照護維持於不同執業軌道,其他系統則允許跨層級流動實作。
- 營利機構輪廓:投資者出資、需納稅、對股東回報有期待,常態安全網範圍較低。
- 非營利機構輪廓:免稅機構,承擔社區服務與慈善照護期待;盈餘再投入而非分配。
- 州/地方政府機構輪廓:公部門資金支持、免稅,並對未保險或保險不足族群負有明確安全網責任。
- 公私營運視角:公共機構由政府運作且以族群為導向;私營機構由非政府運作,包含營利與非營利實體。
- 公共衛生治理層:聯邦與州/地方公共衛生機關會設定影響所有提供組織的政策與監督條件。
- 政策與法律領域:法律是具執法後果的制定規則;政策是跨系統與組織落實目標的審議式行動計畫。
- 政策類型分類領域:公共政策(政府管制)、健康政策(健康目標路徑)、社會政策(族群福祉)、護理政策(執業界線/要求)與機構政策(組織特定規範)。
- 政策文化適配領域:政策設計應考量文化/宗教/族群,並在規劃時納入可信社區領袖,以提升採納並降低不公平影響。
- 公共衛生執行機制領域:政策執行可用財政工具(補助/稅賦/免費服務)、管制、健康教育/健康素養支持、預防性治療路徑與篩檢計畫。
- 州/地方公共衛生作業:疫苗接種與家庭服務、傳染病監測/通報、緊急整備與社區生命紀錄流程。
- IDS 功能輪廓:共享資訊、責任與資源的網絡,用於協調初級、次級與三級照護。
- 初級照護 medical home 連結:以初級照護作為多層級協調錨點,是 IDS 的實務例子。
- 非聯邦 IDS 輪廓:面向社區的系統整合醫院與門診據點,並在各照護層級共享 EHR 連續性。
- 社區醫院輪廓:服務一般民眾的非聯邦醫院;可整合於大型系統,亦可獨立運作。
- 聯邦系統輪廓:針對特定族群的 IDS 結構(例如退伍軍人、部落/原住民族與軍眷體系),以資格條件提供服務。
- 聯邦 IDS 範例:退伍軍人、部落/原住民族與軍事健康體系,在專屬網絡內提供多層級照護。
- 提供者執業結構:獨立(個人)執業與團體執業,且許多市場持續朝大型團體整併。
Nursing Assessment
NCLEX Focus
將病人障礙與照護延誤連結到系統層級因子,如保險、網絡結構與轉介路徑。
- 評估保險/給付脈絡與可能的可負擔障礙。
- 評估病人正在導航的系統類型(公共、私營、IDS、聯邦)。
- 評估轉介路徑複雜度與服務碎片化風險。
- 評估跨組織轉銜期間的連續性威脅。
- 評估對服務不足族群的公平性影響。
- 評估病人是否混淆預防層級與照護層級,該混淆可能扭曲期待與照護導航。
- 評估若目前機構並非安全網據點,病人可能被轉送的目的地。
- 評估以利潤導向的服務線或據點關閉是否降低在地可近性,尤其在偏鄉情境。
- 評估未保險/保險不足病人是否可能面臨先穩定後轉送流程,並預先準備連續性保障。
- 在預設使用一般社區網絡轉介前,先評估聯邦體系資格(例如退伍軍人、部落身分/服務路徑、軍眷身分)。
- 評估在地提供者市場是否由大型團體主導或獨立執業主導,因可近性與非門診時段使用型態可能不同。
- 評估在地照護計畫是否在缺乏明確結果增益下增加成本負擔,並透過品質管道升級價值審查疑慮。
- 評估已投保病人是否仍面臨實際可負擔障礙(保費負擔、自付額、未給付藥品或清單限制)。
- 評估病人保險結構(例如 HMO 轉介限制或高自付額)是否阻礙即時診斷、專科可近性或藥物領取。
- 在假設福利一致前,評估 Medicare/Medicaid 資格脈絡與州別差異影響。
- 評估病人目前需求最適合住院、亞急性、門診、後急性或社區型成人照護服務中的哪一層級。
- 評估病人與照顧者是否理解專業居家健康服務與非專業居家協助之差異。
Nursing Interventions
- 指導病人進行系統導航與轉介流程。
- 與個案管理協作處理網絡、給付與可近性障礙。
- 使用整合病歷與結構化交班,降低重複服務。
- 對影響即時照護提供的系統障礙進行升級處置。
- 支持符合真實給付與資源限制的病人中心規劃。
- 衛教說明預防層級(初級/次級/三級預防)是行動領域,並非照護層級複雜度同義詞。
- 當機構安全網涵蓋範圍有限時,預先向病人說明可能的先穩定後轉送路徑。
- 當需要院外預防服務或安全網可近性時,啟動州/地方公共衛生資源。
- 當組織類型預示財務障礙時,及早確認慈善照護與給付支持路徑。
- 在整合系統中運用共享紀錄能力,減少重複診斷與轉銜資訊流失。
- 對符合聯邦系統資格的病人,於可行時在同一 IDS 內完成轉介,以維持福利一致與照護連續性。
- 將符合資格病人轉介至州/地方公共衛生計畫(例如疫苗接種、家庭服務或法定傳染病追蹤),以補足預防與連續性缺口。
- 在成本敏感規劃中,優先採用相對新增成本具較高結果效益的介入與科技,避免低價值重複。
- 對 ACA/Marketplace 給付病人,及早確認方案網絡與藥品清單適配性,並在適應情境下協助保險申訴流程。
- 對自費或保險不足病人,及早轉介個案管理/社工/財務顧問,進行 Marketplace 或公共計畫資格篩檢。
- 在出院規劃中,使建議追蹤據點與藥物方案符合病人實際網絡與費用分攤限制。
- 協助符合資格的病人與照顧者連結社區與公共機構支持(例如高齡服務、豁免路徑與在地成人照護資源),以維持居家與後急性照護計畫。
- 將目標結果對應至最適提供機制(財政、管制、教育、預防性治療或篩檢),並在推行前定義衡量方式。
- 在多元社區設計或實施政策時,及早納入文化群體領袖,以驗證價值觀、可接受性與實務執行障礙。
- 在藥物可近性規劃中,當缺藥或價格飆升威脅治療遵從時,納入藥品供應可靠性檢查與早期應變路徑(清單替代、治療替代與續藥連續性規劃)。
忽略系統限制的規劃
臨床上正確的計畫,若未處理提供模式限制與可近性障礙,仍可能失敗。
Pharmacology
藥物可近性高度受給付模式與藥品清單結構影響;護理師在規劃治療時應預先評估可負擔與可近性障礙。
Clinical Judgment Application
臨床情境
一位病人收到專科建議,但因網絡混亂與費用顧慮而錯過追蹤。
- Recognize Cues:照護計畫失敗與系統導航及可負擔障礙相關。
- Analyze Cues:造成不遵從的因素不僅是病人動機,也包含結構性限制。
- Prioritize Hypotheses:優先任務是重新設計計畫以符合提供模式現實。
- Generate Solutions:啟動照護協調、確認網絡選項並簡化轉介路徑。
- Take Action:執行修訂後、與系統對齊的追蹤計畫。
- Evaluate Outcomes:就醫出席率與照護連續性改善。
Related Concepts
- 照護層級:初級、次級與三級架構 - 在系統層級間進行操作性流動。
- 病人照護協調、跨專業轉介與個案管理 - 處理結構複雜性的團隊流程。
- 溝通障礙、情緒智力與偏誤覺察 - 會放大系統障礙的溝通因素。
自我檢核
- 融資模式如何影響病人取得照護的可近性?
- 為何整合型提供系統往往能改善照護連續性?
- 哪些護理行動最能降低組織碎片化造成的傷害?