社區健康護理中的災害整備、應變與復原
重點整理
- 災害管理在持續循環中整合整備、減災、應變與復原。
- RN 災害規劃必須納入社會脆弱性分析,因為災難衝擊在不同族群間並非平均分布。
- 應變行動優先處理救命照護、庇護/食物/飲水可近性,以及早期心理穩定化。
- 現場檢傷與災害檢傷(例如 START)可在突增事件中分配有限資源。
- 化學與環境暴露事件需要快速污染風險評估與去污決策,以預防次生傷害。
- 復原不僅是基礎設施修復,還需要監測 PTSD、物質使用升高與自殺風險。
- 災害整備仰賴準備充分的護理人力,包含現役、後備、退休與志願護理師,橫跨民間與制服體系。
- 環境災害包含氣象與地質危害路徑(例如洪水、颶風、海嘯、地震、土石流與野火),可能迅速阻斷就醫可近性。
- 生物災害包含傳染病群聚、大流行與蓄意生物釋放事件,需快速監測與感染控制升級。
- 技術性災害包含化學、放射、核與網路/基礎設施故障,可能快速破壞病人安全與照護系統。
- 生物恐怖整備要求及早辨識異常暴露訊號,並透過地方衛生局與 CDC/公共衛生管道快速通報。
- 流行與大流行應變需要早期辨識傳播型態(點源、傳播型、混合型)、快速檢傷/隔離與持續社區風險溝通。
- 疫情溝通成效高度受感知風險因素與溝通者可信度影響。
- 歷史大流行模式顯示,早期且一致的非藥物介入與足夠護理人力能力會明顯影響死亡趨勢。
- 當污名造成延遲就醫、不公平治療可近性或受影響社區不信任時,大流行應變品質會下降。
- 社區災害韌性仰賴分階段協調行動(減災、整備、應變、復原)與文化包容規劃。
- 醫院整備仰賴反覆災害訓練、績效評估與事件指揮架構內的角色清楚化。
- 大量傷患檢傷標籤需在資源受限下讓急迫度與資源相匹配,並隨病況與量能變化快速再評估。
- 災害期間的醫院整備取決於擴增量能、感染控制遏止與可靠的內外部緊急溝通。
- 大規模暴力事件(例如主動槍擊與恐怖攻擊)會造成超越直接傷亡的廣泛心理社會創傷與恐懼負擔。
病理生理學
災害會在人群規模造成身體、環境與心理傷害的複合負荷。健康衝擊由暴露強度、社區基線脆弱性與地方應變能力共同驅動。
當整備與協調不足時,護理結果會惡化。及早建立溝通路徑、檢傷、危害控制與行為健康支持,可降低可避免的罹病率與死亡率。
分類
- 整備(Preparedness):事件前針對可能危害進行規劃、風險地圖、訓練與教育。
- 減災(Mitigation):在衝擊前降低危害發生機率與後續嚴重度的行動。
- 應變(Response):事件後立即執行的救命處置、穩定化與基本需求支持。
- 復原(Recovery):長期恢復服務、基礎設施與心理社會功能。
- 社區應變階段領域:以減災、整備、應變、復原的循環組織在地災害行動。
- 社會脆弱性領域:提高災害風險並拖慢復原的社區特徵(例如貧窮、交通障礙、擁擠、年長/障礙者集中)。
- 檢傷領域:用於優先分配有限治療與轉運量能的現場/災害檢傷流程。
- 檢傷標籤領域:於大量傷患標準下導引稀缺資源的顏色分類(紅色立即、黃色緊急、綠色延後/可步行、黑色期待/死亡)。
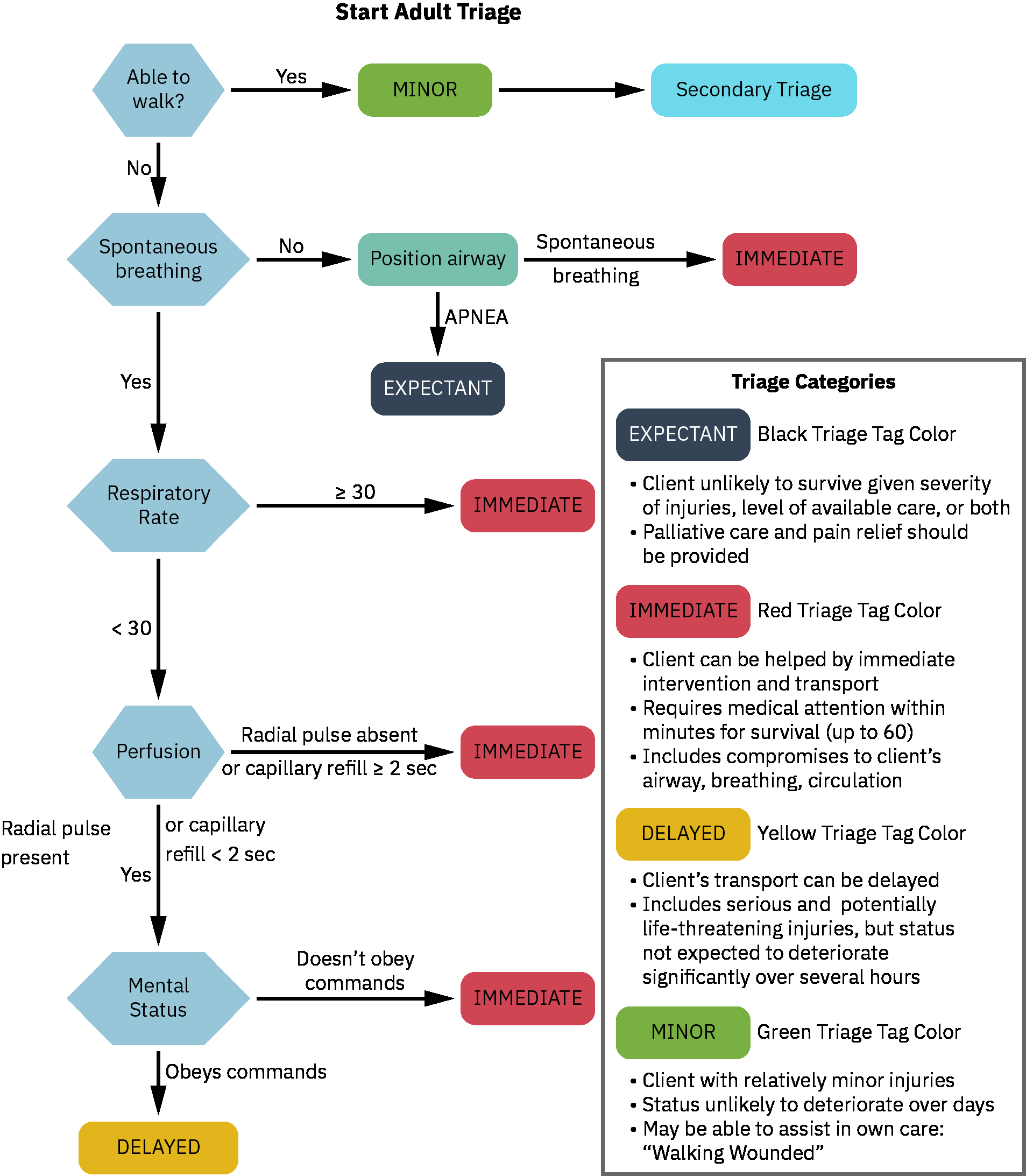 Illustration reference: OpenStax Population Health for Nurses Ch.32.5.
Illustration reference: OpenStax Population Health for Nurses Ch.32.5.
- 危害暴露領域:需污染控制與目標化治療路徑的化學、生物與環境暴露。
- 環境危害領域:水相關災害(暴潮、暴洪、融雪洪水、海嘯)與陸地災害(地震、土石流、野火)會形成不同撤離與基礎設施失效型態。
- 氣象警報領域:
watch代表條件有利;warning代表危害即將發生或正在發生,需立即採取防護。 - 生物災害領域:傳染病群聚、大流行與生物恐怖情境,需症候群監測、病例通報與突增感染控制作業。
- 生物恐怖大量暴露領域:及早辨識、以 PPE 保護評估、建立去污分區、指揮溝通與快速檢傷/轉運可降低次生擴散與死亡。
- 聯邦對策領域:戰略國家儲備與醫療對策(疫苗、抗微生物藥/抗病毒藥/解毒劑、診斷與 PPE)可支援公共衛生緊急事件下的短期突增缺口。
- 疫情規模領域:
epidemic指區域內超出預期的疾病發生;pandemic指跨多國/多區域的國際擴散。 - 疫情型態領域:點源疫情(單一共同暴露)、傳播型疫情(人傳人)與混合型疫情(機制並存)。
- 風險感知決定因子領域:疫情訊息採納度受風險是否被視為自願或被迫、可控或外控、熟悉或新穎、可信來源或不可信來源影響。
- 風險溝通可信度領域:同理/關懷、誠實/開放、投入/承諾與可被證明的勝任力可提升大眾遵循度。
- 歷史大流行教訓領域:過去大流行一再顯示,疾病會透過移動/擁擠網絡擴散,且在應變執行零散時控制延遲。
- 非藥物控制組合領域:當疫苗/治療不可得或延遲時,隔離、檢疫、口罩、社交距離、衛生/消毒與移動限制是核心控制措施。
- 人力突增公平領域:護理人力短缺與不公平的人力運用會降低應變能力,並在嚴重波段中惡化結果。
- 污名公平領域:污名化標籤與排除性訊息會降低檢測、揭露、治療參與與公平照護可近性。
- 長期大流行管理領域:部分大流行會轉為長期全球負擔,需要持續監測、治療可近性與預防調整,而非僅短波應變。
- 高後果疫情領域:高致病原(例如伊波拉病毒病)需要嚴格暴露控制、高等級 PPE 可靠性,以及高風險體液暴露情境下的防護處理。
- 技術性災害領域:工業/運輸/基礎設施事件、網路攻擊與公用事業故障,可能連鎖造成化學/放射暴露與文件系統停擺。
- 放射核領域:放射暴露事件伴隨急性與延遲罹病風險、長期污染風險與持續公共衛生監測需求。
- 人力整備領域:跨臨床場域、公共衛生系統與志願應變網絡的人力與勝任能力容量。
- 個人整備領域:個別護理師在災害期間的家庭溝通、交通可近性與角色啟動期待規劃。
- 整備文化領域:多語風險溝通、文化適切的收容作業與社區領袖參與,以提升危機期間的信任與參與。
- 醫院整備領域:整合人員訓練、能力評估、溝通路徑與資源配置流程的機構緊急規劃。
- 事件指揮領域:在緊急作業中定義角色、通報線與決策權的結構化指揮架構。
- NIMS/ICS 領域:多機構應變採用共同術語與明確指揮角色(事件指揮官、作業、規劃、後勤、財務/行政、聯絡、安全與情報/調查功能)。
- 照護分區領域:具 CBRN 風險事件可能需要熱區(直接污染)、暖區(檢傷/去污)與冷區(治療/留置)分離。
- 演練評估領域:桌上推演、模擬與技能演練後,配合檢討與矯正行動規劃以改善作業整備度。
- 突增量能領域:擴增照護區域、人力與物資,以承接超出常規作業的病人量。
- 緊急溝通領域:危機期間依政策進行內部人員溝通,並對家屬、應變者與社區夥伴做外部協調。
- 感染控制突增領域:疫情/災害遏止需運用傳播途徑隔離措施、PPE、環境清潔與病人分艙。
護理評估
NCLEX 重點
先處理立即生命威脅,再評估脆弱性、污染風險與行為健康負擔。
- 評估災害類型與可能危害輪廓(自然、人為、感染性或混合暴露)。
- 評估可能限制撤離、資源可近性與復原能力的社會脆弱因素。
- 評估在地危害輪廓與季節性(例如強風暴、熱負荷、野火風險、地震/土石流暴露與易淹水地形)。
- 評估目前所處災害管理階段,以匹配介入優先順序。
- 評估早期生物威脅線索(群聚發燒、異常嚴重度型態、社區快速擴散或非典型暴露史),並依流程通報。
- 在可能生物恐怖情境下,評估哨點指標,如異常大量動物死亡、無法解釋的重症/死亡、非典型蒸氣或氣味與異常昆蟲群聚。
- 評估可能疫情型態與傳播動力學(共同來源群聚或持續人傳人),以引導遏止優先順序。
- 評估衛生機關與社區夥伴間溝通、協調與協作資源的可用性。
- 評估應變計畫是否納入語言可近、文化實作與受信任在地領袖,以支持公平的緊急溝通。
- 評估目標受眾的風險感知驅動因子(控制感、熟悉度、預期效益時點與可信訊息來源)。
- 評估護理人力整備度,包含突增人力選項、角色清楚度與災害部署所需即時勝任能力。
- 評估突增人力計畫是否包含公平且完整的人力動員,以避免可預防的人力缺口。
- 評估醫院緊急政策整備度,包含事件指揮角色分配、內外部溝通流程與資源配置啟動條件。
- 評估近期演練與檢討發現,以辨識檢傷、溝通與團隊協作中尚未解決的能力缺口。
- 在事件發生前,評估部署護理師的個人災害整備衝突(照護義務與家庭安全義務)。
- 在突增標準啟動時,依既定大量傷患流程評估檢傷分類與臨床走向。
- 在大規模暴力/MCI 應變中,臨床接觸前先評估現場安全狀態(例如是否仍有攻擊者、二次爆炸風險與坍塌/火災危害)。
- 評估各類檢傷急迫度與預期治療時窗,以排序立即與延後照護需求。
- 評估可步行綠標病人是否可能離開篩檢區且仍對其他環境造成污染風險。
- 評估污染指標:暴露症狀、皮膚/衣物可見殘留、與釋放地點距離及偵測設備結果。
- 評估去污需求,以保護病人、工作人員、首波接收者與周邊照護基礎設施免於次生污染。
- 評估突增量能整備度,包含可擴展治療空間、補充人力計畫與高流量資源配置啟動條件。
- 在高住院量期間,評估災害感染控制整備度(隔離流程、PPE 供應、環境清潔吞吐量與分艙可行性)。
- 評估緊急溝通可靠性,用於內部指揮更新與對病人、家屬、EMS、社區機構的外部訊息傳遞。
- 評估污名、歧視或錯誤資訊是否降低受影響族群的求助、檢測接受度或遵循度。
- 評估就醫可近中斷風險(道路阻斷、設施受損、通訊失效、停電與居家藥物/設備中斷)。
- 評估技術依賴性失效(EHR 停機、通訊系統受損、裝置/設備故障),其可能改變檢傷與用藥安全流程。
- 在應變與復原期間,評估生還者情緒狀態是否有恐懼、焦慮、絕望與功能下降。
- 在傳染病緊急事件中,評估篩檢/檢測吞吐量、疫苗配送流程與傳播預防措施可靠性。
- 在復原階段,評估延遲性行為後遺症,包含 PTSD 症狀、物質誤用與自殺風險線索。
護理措施
- 建立整合危害分析、人員訓練與社區教育的整備計畫。
- 以反覆醫院整備演練(桌上、功能性與全尺度跨機構演習)加上演後檢討,補強已識別應變缺口。
- 在減災規劃中採用三項作業優先:溝通、協調與協作。
- 執行應變行動,確保救命治療、基本需求可近與快速轉介至收容/資源系統。
- 在積極應變期間,支援指揮中心溝通、緊急收容作業、撤離協調,以及對流離失所/高風險族群的快速檢傷。
- 將權威公共警報中的氣象與危害情報整合至排班、撤離與就地避難決策。
- 一致套用標準化大量傷患檢傷系統(例如 START 與兒童 JumpSTART),並隨病況或資源可用性變化再評估分類。
- 在資源稀缺下,使用大量傷患標籤優先順序安排照護(
RED立即生命威脅、YELLOW緊急重大傷害、GREEN延後輕傷、BLACK期待/死亡)。 - 使用事件指揮架構指派清楚責任,以提升快速變動災害應變中的協調。
- 在 MCI 事件早期啟用 NIMS/ICS 角色架構,以對齊跨機構溝通、資源追蹤與醫療分支檢傷-治療-轉運作業。
- 引導可步行傷患先經污染篩檢與去污流程,再進入非監督移動,以降低次生擴散風險。
- 在 CBRN 風險事件中執行分區作業:限制熱區進入、於暖區去污/快速檢傷、在冷區提供治療。
- 透過開啟額外照護區域、動員補充人力與重新配置受限資源,啟動突增量能計畫。
- 在感染性或混合危害災害中,使用隔離措施、PPE、環境清潔與分艙流程執行遏止作業。
- 提供心理初期應變行動:促進安全感、平靜感、連結感、自我效能與務實希望。
- 當有污染指標或流程標準支持預防性去污時,啟動去污流程。
- 依臨床表現執行危害特異介入(例如氧合支持、解毒/螯合路徑、傳染病防護與法定通報管道)。
- 在傳染病群聚期間,支援流行病學追蹤、社區篩檢/檢測、疫苗作業、直接照護與公共預防教育。
- 在生物災害應變期間,快速升級感染預防措施(手部衛生、PPE、隔離與暴露追蹤),並與公共衛生通報管道協調。
- 針對疑似生物大量暴露,執行暴露辨識流程:限制新增暴露、建立去污-治療-清潔分區、啟動指揮鏈並檢傷/治療/轉運傷患。
- 在技術性災害應變中,啟動停機溝通/文件流程、維持藥物與設備安全控制,並依資安事件政策隔離受影響系統。
- 當在地關鍵資源不足時,與公共衛生與緊急應變夥伴協調申請戰略國家儲備/醫療對策支援。
- 在流行/大流行應變中,強化檢傷篩檢入口流程、疑似個案即時隔離,以及持續社區衛教(衛生、疫苗與及早就醫)。
- 在高病死率呼吸道疫情中,及早部署非藥物控制組合,並監測跨場域執行一致性。
- 在疫情溝通中,將技術發現轉譯為白話行動指引、透明說明不確定性,並透過可信管道重複更新。
- 在所有大流行訊息中採用去污名語言與公平導向外展,避免可預防的檢測、治療與追蹤照護排除。
- 在應變作業早期釐清團隊溝通角色與發言責任,以降低混合訊息。
- 當突增閾值超出機構常規能力時,與地方/州/聯邦緊急架構協調。
- 透過多語訊息、收容作業中的文化相關飲食或喪葬安排,以及與社區領袖/組織合作,建立文化包容整備計畫。
- 以持續教育與快速證據更新(例如 PPE、傳播防護、新興治療)維持安全應變實務。
- 使用事件前護理師整備檢核表,釐清 watch/warning 差異、雇主角色期待、適用州災害義務、通勤備援與家庭溝通計畫。
- 使用機構特定撤離路線與收容位置,並納入無法自行撤離病人的安排。
- 教育高風險病人/家屬維持可立即使用的緊急包(必要藥物、重要文件與基本物資),以應對快速位移事件。
- 以重複行為健康監測、社區資源連結與韌性導向教育支援復原。
次生污染風險
延遲隔離或去污會傷害應變人員、工作人員與其他病人,並干擾機構運作。
藥理學
災害中的藥物處置取決於暴露型態,可能包含氧氣治療、解毒劑、螯合劑、抗微生物藥、重度躁動鎮靜藥或控制癲癇藥物。用藥策略必須符合檢傷優先順序與危害特異流程。
臨床判斷應用
臨床情境
化學釋放事件後,多位病人同時到院,出現呼吸道症狀、焦慮與可能皮膚污染。
- 辨識線索:多名傷患、可能毒性暴露,以及對人員與環境的污染風險。
- 分析線索:當前優先事項是 ABC、污染控制與檢傷分類。
- 優先假設:最高風險包含快速呼吸惡化與接收區次生污染。
- 產生解決方案:啟動災害流程、分配檢傷分類、啟動去污路徑並部署行為支持行動。
- 採取行動:執行 PPE 保護下收案、危害特異治療與協調通報/升級。
- 評估結果:傷患流動趨於穩定、次生暴露被預防,且高風險病人及時獲得確定性照護。
相關概念
- patient-admission-types-triage-and-room-readiness - 常規與突增作業中的入院層級檢傷與流動優先順序。
- individual-and-environmental-safety-in-nursing-practice - 環境危害辨識與預防導向安全規劃。
- safety-data-sheets-and-chemical-hazard-communication - 化學危害辨識與暴露應變文件化。
- stress-crisis-staging-and-type-specific-nursing-response - 災害受影響族群的危機與行為反應管理。
- 公共衛生護理 - 社區層級護理在預防、緊急應變與復原中的協調。
自我檢核
- 為什麼社會脆弱性繪圖會改變災害規劃優先順序?
- 哪些發現應在常規收案前立即啟動去污防護?
- 行為健康監測如何從應變期調整到復原期?