前置胎盘
关键要点
- 前置胎盘是胎盘种植于子宫下段,接近或覆盖宫颈内口。
- 经典出血模式为鲜红色阴道出血,可伴或不伴疼痛。
- 主要风险包括孕产妇出血、早产及紧急手术分娩需求。
- 当怀疑或确诊前置胎盘时应避免数字阴道检查,因为可诱发重度出血。
- 部分和完全覆盖宫颈内口通常需要剖宫产分娩。
病理生理
在前置胎盘中,胎盘组织位于子宫下段而非通常的宫底部位。随着妊娠后期子宫下段伸展,胎盘边缘可发生撕裂并导致反复或突发出血。
妊娠期或分娩期出血风险可快速升级。当宫颈内口被部分或完全覆盖时,宫颈扩张和产程会增加胎盘撕裂及灾难性母胎失血风险。
分类
- 低置胎盘:胎盘边缘接近宫颈内口,但未完全覆盖。
- 部分性前置胎盘:胎盘部分覆盖宫颈内口。
- 完全性前置胎盘:胎盘完全覆盖宫颈内口。
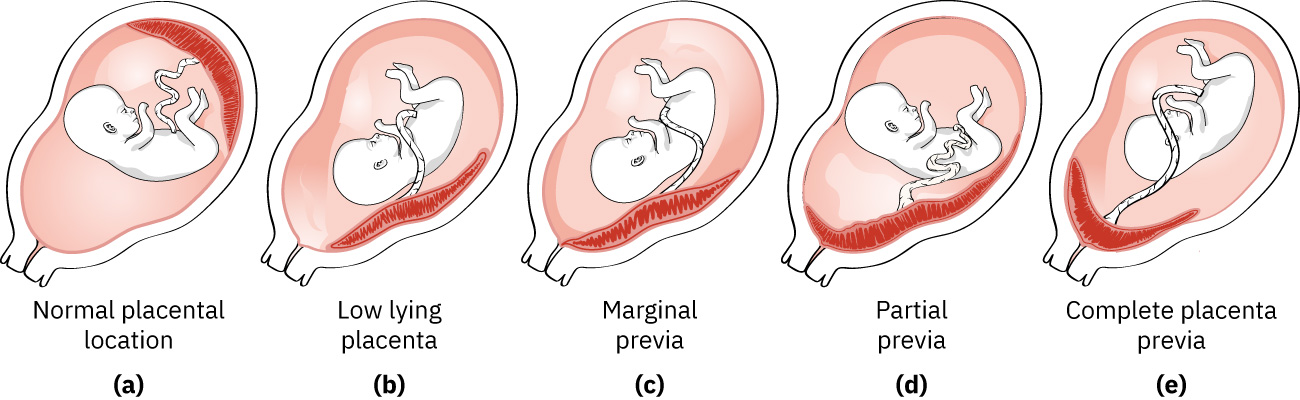 Illustration reference: OpenStax Maternal-Newborn Nursing Ch.12.2.
Illustration reference: OpenStax Maternal-Newborn Nursing Ch.12.2.
护理评估
NCLEX 重点
妊娠后期无痛性鲜红出血应立即启动前置胎盘安全预防措施,直至排除诊断。
- 评估出血量、颜色、复发模式及伴随症状。
- 通过趋势性生命体征监测评估孕产妇血流动力学和休克指标。
- 存在活动性出血时持续监测胎儿状态。
- 复核风险因素,包括既往前置胎盘、经产、多胎妊娠、既往子宫手术/剖宫产分娩、高龄孕产妇、辅助生殖及吸烟。
- 通过超声确认胎盘位置,并避免数字宫颈检查。
护理干预
- 启动产前出血流程并优先实现母胎稳定化。
- 在确认胎盘位置安全前,严格执行“禁止数字阴道检查”预防措施。
- 若出血升级,准备血制品与手术应对。
- 在有医嘱时强化骨盆休息/活动限制措施。
- 当宫颈内口部分或完全覆盖时,进行剖宫产规划的预期性宣教。
- 宣教任何复发出血、疼痛、头晕或胎动减少时应紧急返院。
检查诱发出血风险
在未诊断前置胎盘时进行数字宫颈检查可诱发严重胎盘出血和快速失代偿。
药理学
| 药物类别 | 示例 | 关键护理注意事项 |
|---|---|---|
| [blood-transfusion-verification-initiation-and-reaction-response](血制品) | PRBC/血浆/血小板支持情境 | 在活动性出血或血流动力学不稳定时应尽早准备。 |
| [corticosteroids](产前皮质类固醇) | 早产分娩风险情境 | 当早产分娩风险升高时使用,以支持胎肺成熟。 |
临床判断应用
临床情景
一名妊娠32周患者突发无痛性鲜红阴道出血;超声显示胎盘边缘跨越宫颈内口。
- 识别线索:产前鲜红出血并确认宫颈内口覆盖。
- 分析线索:发现符合前置胎盘且出血风险高。
- 优先假设:立即优先目标是母胎稳定化和出血预防。
- 生成方案:启动持续监测、出血流程及剖宫产准备规划。
- 采取行动:维持禁阴道检查措施并协调多学科产科应对。
- 评价结局:出血得到稳定,分娩计划与前置胎盘严重度安全匹配。
相关概念
- 妊娠特有疾病 - 前置胎盘是重要的妊娠特异性出血疾病。
- 胎盘早剥 - 关键产前出血鉴别,疼痛/出血模式不同。
- 影响分娩与出生的产科疾病 - 胎盘位置异常会改变产时管理路径。
- 剖宫产 - 在部分/完全前置胎盘路径中为确定性分娩方式。
自我检测
- 哪种出血模式最符合前置胎盘特征?
- 为什么在疑似前置胎盘时应避免数字阴道检查?
- 前置胎盘严重度如何改变分娩规划决策?