妊娠引起的生理变化
关键要点
- 妊娠会在几乎所有身体系统中产生协调变化,以支持胎儿生长、分娩及产后过渡。
- 胎盘激素驱动了许多母体适应,包括心血管、呼吸、内分泌和代谢改变。
- 许多变化属于预期且良性,但部分可模拟病理表现,需谨慎评估。
- 护理教育可帮助患者区分预期不适与警示信号。
病理生理
从妊娠早期开始,母体生理即发生适应,以增加氧/营养输送、保护子宫胎盘灌注,并为分娩和泌乳做准备。关键生殖系统变化包括子宫增大、宫颈软化、阴道血管化及分泌物增加,以及乳房为喂养做准备。
子宫增长显著:由孕前约 60 g 增至近足月约 1,000 至 1,200 g。宫底通常在约12周达耻骨联合水平,约36周接近剑突,随后导致器官移位、胸廓形态改变及重心转移。
早期内分泌支持同样动态:hCG 维持黄体,使孕酮分泌持续,直至妊娠中期胎盘孕酮分泌建立。升高的雌激素/孕酮还会抑制 FSH/LH 分泌,有助于防止妊娠期排卵。宫颈腺体产生黏稠黏液,形成防止上行感染的保护性黏液栓,直至分娩相关宫颈扩张开始。妊娠早期宫颈结缔组织相对坚实以支持妊娠维持,临产前最后 3 至 4 周则变得更有弹性。
阴道组织发生血管与结构性扩展,分泌物通常变得更稠、发白且酸性增强。这有助于限制细菌上行,但可增加念珠菌病易感性。阴道和会阴组织也会松弛并延展,为分娩做准备。乳腺腺体组织增大,乳头/乳晕更突出且颜色加深,Montgomery 腺润滑分泌增加,初乳通常在约12 至 16周开始产生,尽管完全泌乳在产后前仍受激素抑制。
心血管适应包括血容量增加(30-32周时约 +1,500 mL,或较非妊娠基线高约 40-50%)、心输出量增加(约28-30周时增加约 30-50%)、心率轻度上升(约 +15 to +20 bpm)、外周血管阻力下降及相对血液稀释(生理性贫血)。每搏量也会增加(约 25-30%)。许多正常妊娠可闻及柔和收缩期血流杂音,血压常在约28周达最低点,随后在约36周回升至接近孕前水平;孕妇脉搏常在更宽范围内解读(约 60-120 bpm)。随着子宫增大,心脏被推向上方并偏左。
血液学适应包括血浆扩张(约50%)超过红细胞增加速度,因此尽管携氧需求上升,红细胞压积趋势仍下降。妊娠期高凝状态增强(包括血浆纤维蛋白增加约40%、纤维蛋白原增加约50%),血小板计数可因稀释略降,并在合并静脉淤滞时增加静脉血栓风险。
呼吸系统适应包括膈肌抬高(常约 4 cm)、呼吸模式由腹式向胸式转移、胸廓直径增加(约 6 cm)、潮气量增加(约 35-50%)及轻度呼吸性碱中毒。母体代谢率可上升约15%,氧耗增加约20%,因此通气需求增加常表现为轻度呼吸困难。与雌激素相关的鼻黏膜血管充血可引起鼻塞、充血或鼻出血。
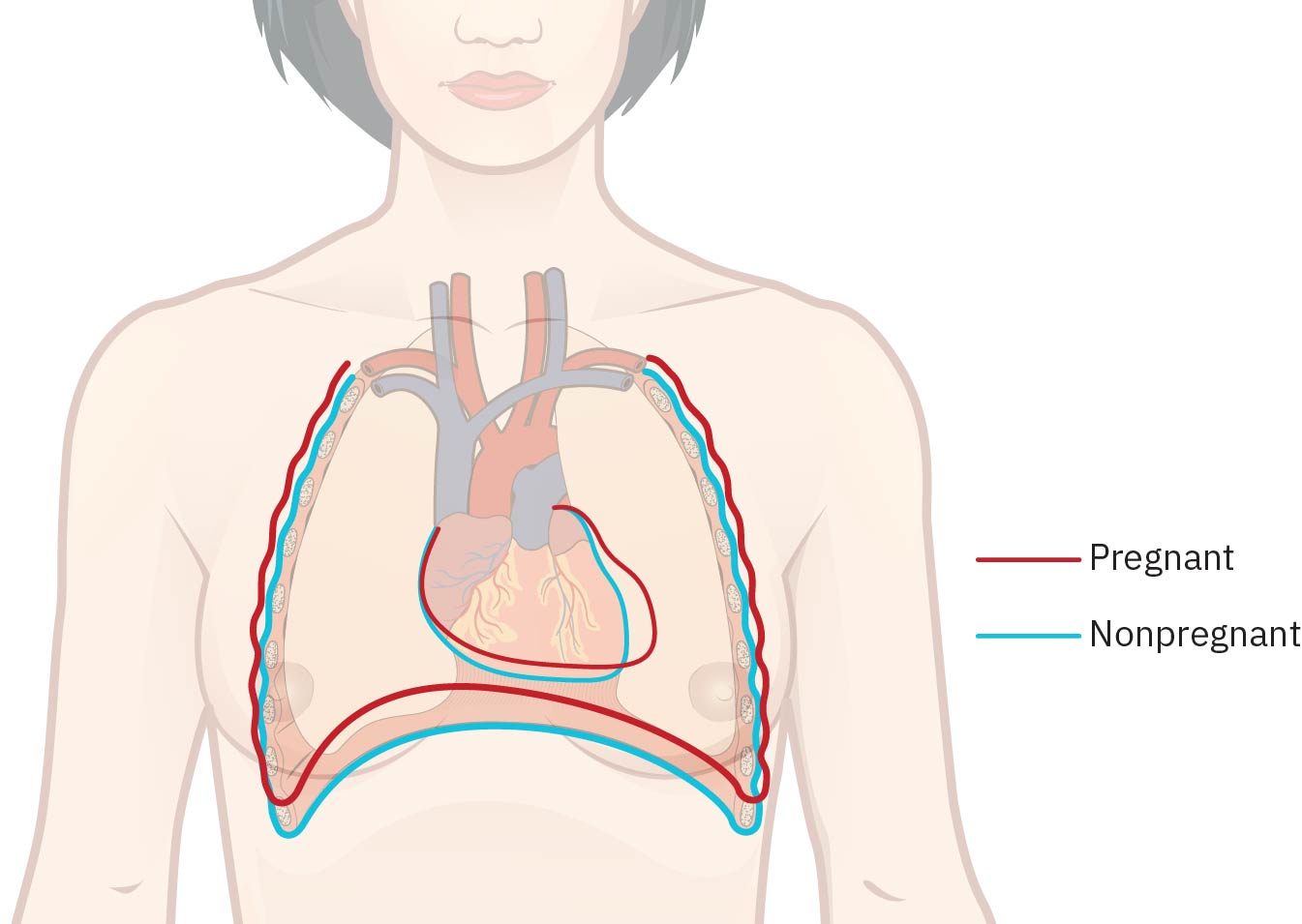 Illustration reference: OpenStax Maternal-Newborn Nursing Ch.10.1.
Illustration reference: OpenStax Maternal-Newborn Nursing Ch.10.1.
妊娠相关性鼻炎伴鼻黏膜充血/水肿可加重打鼾和睡眠呼吸障碍负担,因此夜间呼吸症状恶化时应结合高血压风险背景(包括子痫前期线索)复评。
胃肠和口腔适应主要由孕酮介导的胃肠动力减慢所致,这会导致恶心/呕吐、反流/GERD、胃排空延迟和便秘。口腔变化可包括味觉/嗅觉改变、唾液酸度升高、流涎增多,以及牙龈血管增生导致出血/牙周脆弱性增加。胆囊排空减慢可增加胆汁淤积,并提高胆石症/胆囊炎风险,尤其在更高风险年龄组。
肾脏和泌尿变化包括肾血流增加(约50%)、滤过增加、膀胱张力降低、尿潴留风险上升,以及部分药物肾排泄加快,从而提高 UTI 易感性并增加药物调整需求。轻度尿糖/尿蛋白增加可由滤过负荷导致并属生理现象,但临床仍需与病理状态区分(如妊娠期糖尿病或显著肾病)。在部分治疗情境中,肾清除改变需调整方案(如延长抗生素疗程或更密切监测抗惊厥药浓度)。
肌肉骨骼适应部分受松弛素和孕酮对骨盆关节及结缔组织作用驱动,这有助于阴道分娩,但可增加步态改变、圆韧带不适、腰椎前凸相关背痛以及重心转移导致的跌倒风险。部分妊娠可出现腹直肌分离,并影响妊娠晚期核心支撑和产后恢复。松弛素作用过强在少数情况下可导致症状性耻骨联合分离,表现为严重骨盆痛和行走受限。
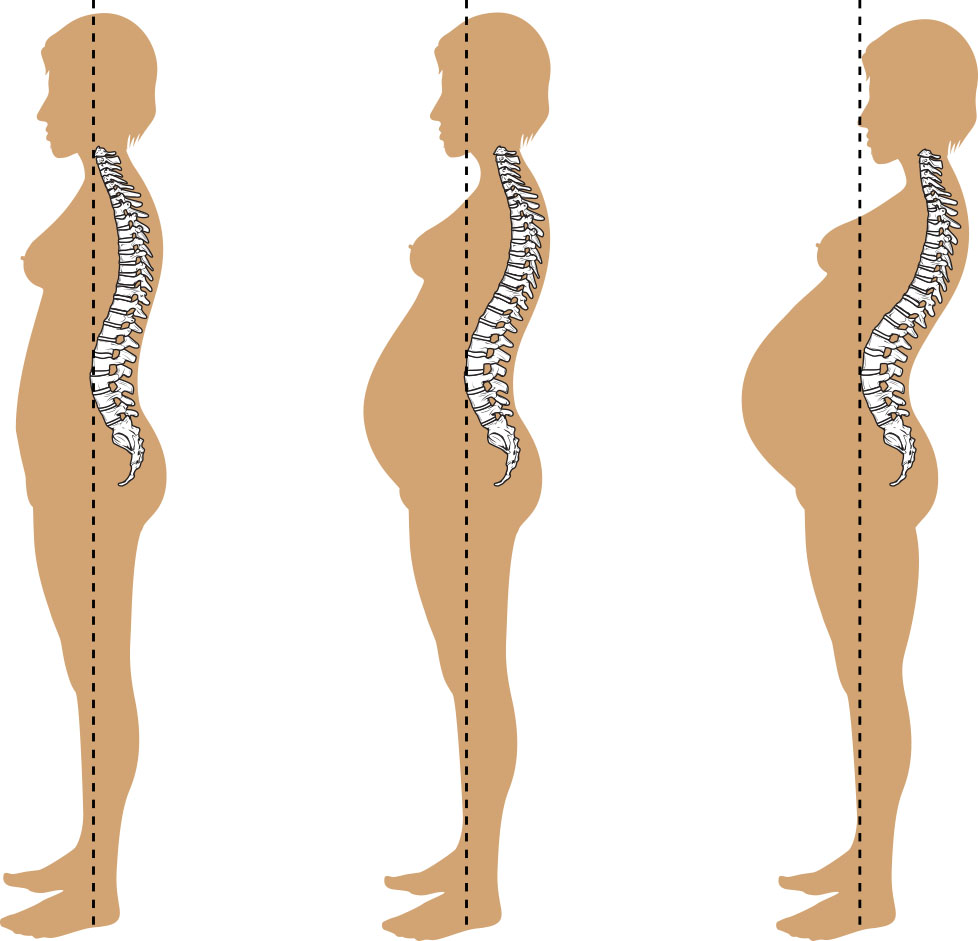 Illustration reference: OpenStax Maternal-Newborn Nursing Ch.10.1.
Illustration reference: OpenStax Maternal-Newborn Nursing Ch.10.1.
免疫适应有助于胎儿耐受,但也会增加对特定感染的易感性,且部分自身免疫性疾病在妊娠期症状负担可能加重。
内分泌和代谢适应受胎盘激素(hCG、孕酮、雌激素、hPL、松弛素)强烈影响,以支持着床、子宫生长、胎儿代谢和母体组织变化。垂体催乳素和催产素分泌在妊娠中逐渐增加,为泌乳和分娩做准备。肾上腺-内分泌平衡也发生改变:血清皮质醇升高且排泄延迟,醛固酮支持液体/电解质平衡和血压调节。
妊娠特异性甲状腺-甲状旁腺适应同样具有临床意义。甲状腺分泌增加以支持胎儿神经发育(包括 T3/T4 通路需求),甲状旁腺激素活性在各孕期发生变化以维持胎儿骨骼生长所需的钙磷平衡。随着泌乳细胞活性扩增,催乳素可显著升高;同时松弛素介导的血管扩张和结缔组织效应有助于子宫胎盘适应与分娩准备。
随着胎盘和母体内分泌需求上升,胰岛素抵抗增加,总体胰岛素需求常随孕周增加。母体基础代谢率也上升(常约 10-20%),氧需求增高,且液体潴留负担随血浆容量扩张和胎儿-胎盘液体需求同步增加。
妊娠早期生理包括滋养层组织产生的 hCG 快速上升;hCG 可在受孕后约 7 至 12 天于血液检出,并在受孕后约2周于尿液检出,随后在孕早期快速上升并常于约10周达峰后下降。胎盘 hPL 逐步升高,通常在妊娠晚期(约34周)达峰,增强胎儿葡萄糖可用性并加重胰岛素抵抗负担。
临床产科孕周计算通常基于末次月经第一天(LMP),预计分娩日期约为 LMP 后40周,尽管从受孕计算的胎龄更短。妊娠过程通常组织为第一、第二和第三孕期以便监测和宣教。
分类
- 生殖系统适应:子宫、宫颈、阴道、卵巢和乳房变化。 Braxton-Hicks 宫缩可表现为轻度、不规则子宫活动,通常在妊娠晚期前不引起宫颈变化。
- 孕期框架:第一孕期(至 13 weeks 6 days)、第二孕期(14 weeks 至 27 weeks 6 days)和第三孕期(28 weeks 至足月)。
- 心肺适应:容量扩张、血管阻力变化、血压轻度下降并在妊娠后期相对恢复、心脏移位和通气模式改变。
- 肾脏/代谢适应:滤过增加、尿潴留、胰岛素抵抗进展。
- 皮肤/肌肉骨骼适应:色素沉着增加、妊娠纹、体态/韧带变化及重心改变。
- 神经-免疫-内分泌适应:睡眠/认知变化、支持胎儿耐受的免疫调节及激素驱动的代谢调控。 例子包括夜尿/胎动导致睡眠中断、短期注意力与记忆下降、免疫耐受与病原防御并存,以及支持妊娠与泌乳的甲状腺/垂体活性增加。
护理评估
NCLEX 重点
区分预期生理适应与需要紧急升级处理的妊娠并发症征象。
- 趋势监测生命体征、水肿模式、心肺症状和活动耐量。
- 对有妊娠性鼻炎的对象评估打鼾加重、目击性呼吸暂停或白天嗜睡,因为睡眠呼吸障碍可与高血压风险模式并存。
- 结合孕期解读血液学趋势,因为生理性血液稀释会降低妊娠期预期血红蛋白/红细胞压积范围。
- 评估妊娠晚期仰卧低血压模式,并强化侧卧位以改善静脉回流和胎盘灌注。
- 评估泌尿症状、水化状态和 UTI 风险线索。
- 监测常见胃肠与皮肤变化,同时筛查重度或非典型表现。
- 筛查常见神经-肌骨症状(睡眠障碍、腕管/坐骨神经痛加重、肌肉痉挛)及其功能影响。
- 评估血糖风险因素并强化妊娠期糖尿病筛查时间窗教育。
- 记录推定、可能和确证性妊娠体征,并保持鉴别意识。
护理干预
- 提供基于孕期的正常身体变化预期教育。
- 教授反流、便秘、水肿、呼吸困难和背痛的实用舒适措施。
- 强化与妊娠需求匹配的营养、补液和微量营养素指导。
- 宣教警示信号(严重头痛、视力改变、发热、出血、重度疼痛、在适用时胎动减少)。
- 协调贫血、糖耐量、UTI 及其他产前监测指标的及时随访检测。
过度“正常化”错误
将所有妊娠不适都标记为“正常”可能延误严重母胎并发症识别。
药理学
| 药物类别 | 示例 | 关键护理注意事项 |
|---|---|---|
| [prenatal-vitamins] | 叶酸、铁剂和钙支持情境 | 支持母胎营养需求增加,并有助于降低缺乏相关风险。 |
| [antiemetics] | 恶心/呕吐症状情境 | 使用妊娠安全方案,并监测补液状态和体重趋势。 |
临床判断应用
临床情景
一名妊娠32周患者报告呼吸困难加重、下肢明显水肿、持续头痛和视力改变。
- 识别线索:症状超出常规生理适应预期。
- 分析线索:发现可能提示高血压或心肺并发症风险。
- 优先假设:首要任务是立即进行母胎安全评估。
- 生成方案:升级评估,紧急获取生命体征/实验室结果,并协调产科复核。
- 采取行动:启动快速分诊路径,而非常规安抚。
- 评价结局:并发症风险被早期排除或治疗,防止进展。
相关概念
- 孕前照护 - 基线健康优化可改善对妊娠生理的适应。
- 生殖生命周期健康促进 - 妊娠适应是生命周期生殖照护的一部分。
- 尿路感染 - 肾脏/泌尿系统适应增加感染易感性。
- 功能性生殖系统障碍 - 部分既往障碍可在妊娠期加重或发生变化。
- 以个体与家庭为中心照护 - 教育应与患者目标、健康素养和文化相匹配。
自我检测
- 正常妊娠中哪些心血管变化属于预期,哪些是危险信号?
- 胎盘激素如何驱动母体代谢和全身适应?
- 哪些教育最能帮助孕妇区分预期变化与危险征象?