医疗服务交付模型与组织结构
关键要点
- 卫生系统在融资模型、治理方式和服务组织上存在差异。
- 常见模型类别包括贝弗里奇(Beveridge)、俾斯麦(Bismarck)、国家健康保险和自付型结构。
- 美国医疗属于混合体系,结合了四大模型原型中的要素。
- 美国交付体系横跨公共与私营部门,包含营利性、非营利性和政府机构。
- 整合交付系统通过跨照护场景连接服务与信息,改善连续性。
- 交付场景覆盖住院、亚急性、门诊、后急性和社区成人照护服务,各自目标与人力强度不同。
- 组织类型会改变税务、利润、慈善照护和安全网义务,直接影响可及路径。
- 美国卫生支出可上升而结局落后于同类国家,因此融资决策应以价值而非仅支出规模评估。
- 新医疗技术扩散可成为主要支出驱动,因此采纳决策应使用明确成本效益与公平标准。
- ACA(2010 年 3 月签署)通过更强既往病保障和更广基本福利可及性扩大了覆盖。
- ACA 时期保障提升了公平性,但可负担性压力(保费、自付成本和药品目录限制)仍影响真实可及。
- 美国资金流结合政府项目、雇主/市场私保和自付路径,形成不同可及性约束。
- 人口结构变化(老龄化、多样性增加和移民驱动增长)持续重塑服务需求与交付优先级。
- 公共卫生政策交付使用财政政策、监管、教育、预防性治疗和筛查等机制类别。
- 药品可负担性与可及性受全球供应链韧性、PBM 定价中介以及 Medicare 通胀返利要求等政策杠杆影响。
- 法律与政策相互作用但不可互换:法律是政府强制执行规则,政策是政府、专业组织和机构使用的结构化行动框架。
病理生理学
宏观卫生系统设计聚焦服务可及、协同与可负担性,不属于疾病生理机制。系统结构会影响可及性、协同、可负担性和质量结局。
融资与交付结构碎片化可导致可及不均和服务重复。整合结构通过统一网络与共享数据降低这些风险。
分类
- 融资模型:贝弗里奇(Beveridge)、俾斯麦(Bismarck)、国家健康保险、自付。
- 支付模型结构领域:核心模型(按服务付费、按人头付费、打包/按事件付费)、补充模型(按绩效付费、共享节约、会员保留付费)和组织模型(ACO、医疗之家)常混合使用。
- 经济学视角:宏观经济学评估社会层面支出决策;微观经济学评估组织与个体财务决策。
- 混合模型实施:国家系统可能以单一主导模型运行,而美国按支付方和场景混合多模型要素。
- 成本驱动视角:内在驱动(人口老龄化、慢病负担、需求增长)与外在驱动(技术、处方定价、劳动力成本、政策环境)。
- 药品供应链领域:药品可得性依赖全球原料采购、生产能力、分销物流和监管连续性。
- PBM 定价中介领域:药品福利管理者在制造商、保险方/雇主、药房和政府项目之间协商药价与药品目录准入。
- 药价上涨驱动因素:竞争有限/垄断条件、研发成本高与审批周期长、重病需求缺乏弹性,以及产业游说对政策的影响。
- 通胀返利政策领域:以美国医疗保险(Medicare)为中心的通胀返利要求是限制药价逐年过快上涨的政策工具。
- ACA 政策领域:市场计划路径、既往病保护、降低排除限制风险、预防服务覆盖规则、基本福利可及和保险申诉保障。
- 美国资金流领域:政府资金(Medicare/Medicaid 及其他公立项目)、私保和自付。
- 美国医疗保险(Medicare)结构领域:A 部分(住院/专业护理/临终关怀/部分居家健康)、B 部分(门诊/执业者服务/预防服务)、C 部分(私营 Medicare Advantage,整合 A/B 且常含 D)、D 部分(处方覆盖,计划目录存在差异)。
- 医疗补助(Medicaid)结构领域:联邦-州联合低收入覆盖,服务内容随州差异并与 ACA 扩展路径相关。
- 其他公共覆盖领域:CHIP、军人/退伍军人系统及其他联邦/州支持的特殊人群项目。
- 保险计划设计领域:HMO、PPO、POS 与 HDHP/HSA 结构,在保费、网络灵活性、转诊/预授权负担和前期分担成本上权衡不同。
- 费用分担领域:免赔额与共付要求会影响已参保来访者是否能实际使用所需照护。
- 所有权结构:营利性、非营利性、州/地方政府。
- 机构类型:公共机构、私营机构和联邦运行服务系统。
- 交付设计:独立站点与整合交付系统(IDS)。
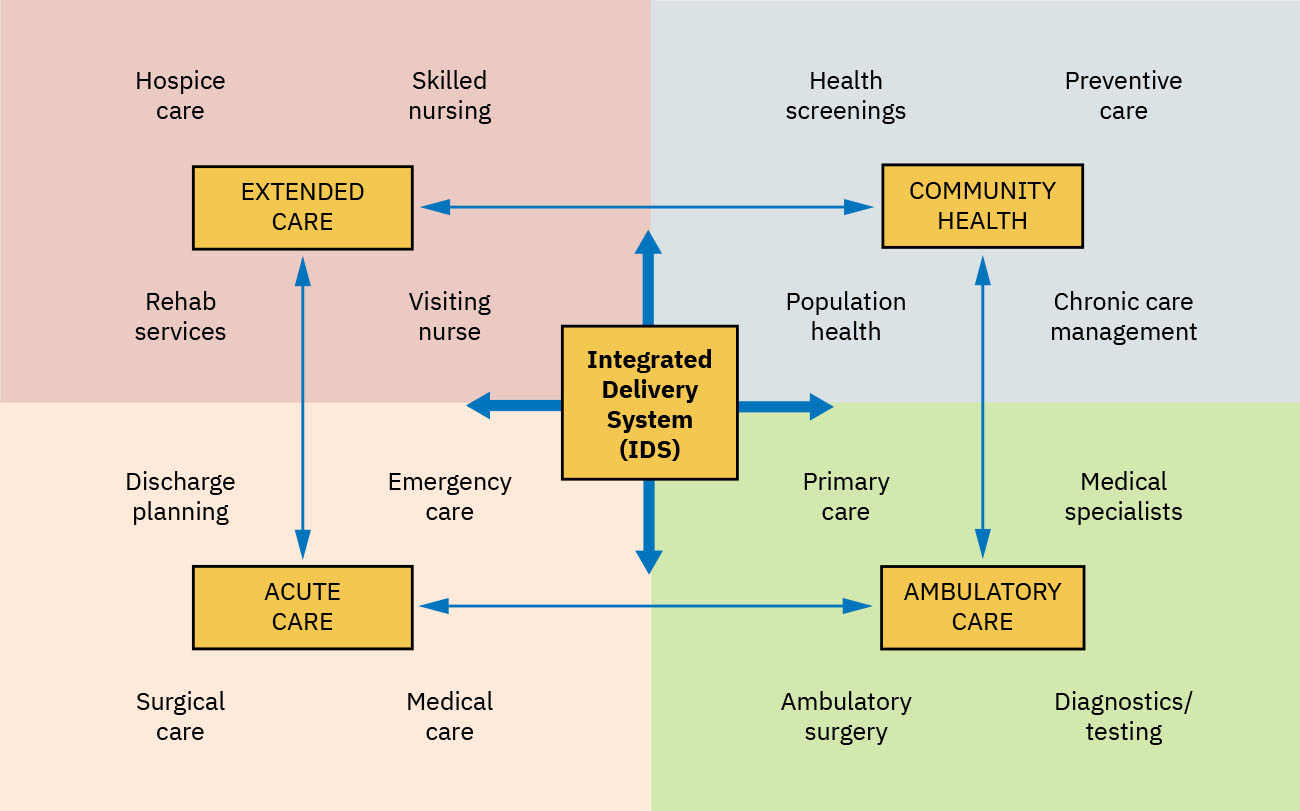 Illustration reference: OpenStax Fundamentals of Nursing Ch.3.2.
Illustration reference: OpenStax Fundamentals of Nursing Ch.3.2.
- 服务连续体领域:急性住院照护、亚急性专业服务、门诊/流动照护、后急性康复支持和社区成人照护服务。
- 照护荒漠领域:医院/诊所有限、专科可及性不足、创伤救治不足、孕产服务不足或药房服务不足的地区;常因农村医院关闭与劳动力短缺而加剧。
- 社区支持服务领域:居家健康、临终关怀、输注治疗、成人日间照护和居家协助具有不同技能范围与监督要求。
- 公共机构支持领域:与 Medicare/Medicaid 相关项目及州/地方机构(例如老龄与残障服务)可在州差异背景下弥合可及缺口。
- 组织决策判别:资金来源、利润预期/处置、税务状态和安全网义务定义运营类型。
- 照护层级治理模式:有些系统将初级/次级/三级照护分属不同执业轨道,另一些允许跨层级流动实践。
- 营利机构画像:投资者出资、纳税、对股东回报有预期,常规安全网范围较低。
- 非营利机构画像:免税机构,承担社区服务和慈善照护预期;利润再投资而非分配。
- 州/地方政府机构画像:公共资金支持、免税,并对未参保或保额不足人群承担明确安全网责任。
- 公立与私营运营视角:公立机构由政府运行并面向人群;私营机构非政府运行,包含营利与非营利实体。
- 公共卫生治理层:联邦与州/地方公共卫生机构制定影响所有交付组织的政策和监管条件。
- 政策与法律领域:法律是具有执法后果的成文监管规则;政策是将目标操作化到系统与组织的审议性行动计划。
- 政策类型分类领域:公共政策(政府监管)、卫生政策(健康目标路径)、社会政策(人群福祉)、护理政策(实践边界/要求)和机构政策(组织特定规则)。
- 政策文化适配领域:政策设计应考虑文化/宗教/族裔,并在规划中使用可信社区领袖,以提升采纳并减少不公平影响。
- 公共卫生交付机制领域:政策执行可采用财政工具(补贴/税收/免费服务)、监管、健康教育/健康素养支持、预防性治疗路径和筛查项目。
- 州/地方公共卫生运行:免疫接种与家庭服务、传染病监测/报告、应急准备和社区生命记录流程。
- IDS 功能画像:共享信息、责任和资源以协同初级、次级和三级照护的网络。
- 初级照护医疗之家关联:以初级照护为锚点进行多层级协同,是 IDS 的实用示例。
- 非联邦 IDS 画像:面向社区、整合医院与门诊站点,并在各照护层级共享 EHR 连续性。
- 社区医院画像:服务普通公众的非联邦医院;可并入大型系统或独立运营。
- 联邦系统画像:针对特定人群的 IDS 结构(例如退伍军人、部落/原住民和军属系统),按资格准入。
- 联邦 IDS 示例:退伍军人、部落/原住民和军事卫生系统,在专属网络内提供多层级照护。
- 临床执业者执业结构:独立(单人)执业与团体执业,许多市场持续向大型团体整合。
护理评估
NCLEX 重点
将患者障碍和照护延迟与系统层面因素(如保险、网络结构和转诊路径)关联起来。
- 评估保险/覆盖语境及潜在可负担性障碍。
- 评估患者正在使用的系统类型(公立、私营、IDS、联邦)。
- 评估转诊路径复杂度及服务碎片化风险。
- 评估跨组织转衔期间的连续性威胁。
- 评估对欠服务人群的公平影响。
- 评估患者是否将“预防层级”和“照护层级”混淆,这会扭曲期望与照护导航。
- 评估若当前机构不具安全网功能,患者可能被转送到何处。
- 评估利润驱动服务线或站点关闭是否会降低本地可及性,尤其在农村场景。
- 评估未参保/保额不足患者是否可能经历“先稳定后转运”流程,并提前准备连续性保障。
- 在默认常规社区网络转诊前,评估联邦系统资格(例如退伍军人、部落归属/服务路径、军属身份)。
- 评估本地临床执业者市场是否由大型团体主导或由独立执业主导,因为可用性和非工作时段可及模式可能不同。
- 评估本地照护计划是否在无明确结局获益下增加了成本负担,并通过质量渠道升级价值复审顾虑。
- 评估已参保患者是否仍面临实际可负担性障碍(保费负担、免赔额、未覆盖药物或目录限制)。
- 评估患者计划结构(例如 HMO 转诊限制或高免赔)是否阻碍及时诊断、专科可及或药物领取。
- 在假设福利一致前,评估 Medicare/Medicaid 资格语境及州差异影响。
- 评估患者当前需求最匹配住院、亚急性、门诊、后急性或社区成人照护服务中的哪一类。
- 评估患者及照护者是否理解“专业居家健康服务”与“非专业居家协助”的区别。
护理措施
- 指导患者进行系统导航和转诊流程。
- 与个案管理协作处理网络、覆盖与可及障碍。
- 使用整合病历与结构化交接,减少重复服务。
- 对影响及时照护交付的系统障碍进行升级处理。
- 支持符合真实覆盖与资源约束的以患者为中心规划。
- 教育说明:预防层级(一级/二级/三级预防)是行动领域,不等同于照护层级复杂度。
- 当机构安全网范围有限时,提前向患者说明可能的“稳定后转运”路径。
- 当医院内照护之外需预防服务或安全网可及时,启用州/地方公共卫生资源。
- 当组织类型预示财务障碍时,尽早核实慈善照护与覆盖支持路径。
- 在整合系统中利用共享记录能力,减少重复诊断和转衔信息丢失。
- 对符合联邦系统资格患者,在可行时优先在同一 IDS 内转诊,以保持福利匹配和连续性。
- 将符合条件患者转接至州/地方公共卫生项目(如疫苗接种、家庭服务或法定报告随访),以弥合预防与连续性缺口。
- 在成本敏感规划中,优先“结局获益相对成本增量更高”的干预与技术,避免低价值重复。
- 对 ACA/Marketplace 覆盖患者,尽早核实计划网络与药品目录匹配,并在适应证下协助走保险申诉路径。
- 对自付或保额不足患者,尽早转介个案管理/社工/财务顾问进行 Marketplace 或公共项目资格筛查。
- 在出院规划中,使推荐随访站点和药物与患者真实网络及费用分担约束对齐。
- 将符合条件的患者与照护者连接到社区和公共机构支持(例如老龄服务、豁免路径和本地成人照护资源),以维持居家与后急性照护计划。
- 将目标结局匹配到最适交付机制(财政、监管、教育、预防性治疗或筛查),并在推行前定义测量指标。
- 在多元社区设计或实施政策时,尽早纳入文化群体领袖,以验证价值观、可接受性和实际实施障碍。
- 在用药可及规划中,当短缺或涨价威胁治疗依从时,纳入药品供应可靠性检查和早期应急路径(目录替代、治疗替代和续药连续性规划)。
忽视系统约束的规划
临床上正确的计划,若未处理交付模型约束和可及障碍,仍可能失败。
药理学
药物可及性受覆盖模型和药品目录结构强烈影响;护士在制定治疗计划时应预判可负担性与可及障碍。
临床判断应用
临床情景
一名患者获得专科建议,但因网络混乱和费用担忧错过随访。
- 识别线索:照护计划失败与系统导航和可负担性障碍相关。
- 分析线索:驱动不依从的不仅是患者动机,还有结构性因素。
- 优先假设:当前优先任务是将计划重构为符合交付模型现实。
- 生成方案:启动照护协同、核实网络选项并简化转诊路径。
- 采取行动:实施修订后的系统对齐随访计划。
- 评估结果:到诊率与连续性改善。
相关概念
- 照护层级:初级、次级与三级框架 - 通过系统层级进行操作化流转。
- 患者照护协调、跨学科转介与个案管理 - 处理结构复杂性的团队工作流。
- 沟通障碍、情绪智力与偏见意识 - 会放大系统障碍的沟通因素。
自我检测
- 融资模型如何影响患者照护可及性?
- 为什么整合交付系统常能改善连续性?
- 哪些护理行动最能减少组织碎片化带来的伤害?