沟通障碍、情绪智力与偏差意识
关键要点
- 沟通障碍可来自身体、情绪、知觉、文化或人际层面。
- 情绪智力(EI)可强化自我调节、共情与关系管理。
- 隐性偏见与刻板印象会悄然降低评估与沟通质量。
- 具备障碍意识的教学可提升理解、执行与患者安全。
- 层级权力失衡与报复恐惧会压制发声并延迟安全升级。
- 概括可用于初始提问,但基于刻板印象对个体做假设会破坏文化安全沟通。
病理生理
沟通障碍属于医疗系统中的人因风险。它们会中断信息传递、扭曲解读并延迟安全行动。
EI 通过提升高压互动中的自我觉察、自我管理与社会反应质量,提供保护性调节机制。
分类
- 身体障碍:噪声、距离、时间限制、感官/语言不匹配。
- 身体障碍亚型:环境干扰、刺激/噪声、空间配置/隐私限制、时间延迟、距离/可及性限制、技术故障与信息过载。
- 生理障碍:疼痛、疲劳及镇静效应导致信息接收与回忆受损。
- 情绪障碍:焦虑、愤怒、恐惧、自尊防御、压垮感。
- 知觉障碍:预期、触发点、个人经历、主观假设。
- 文化冲突触发领域:价值观、信念、沟通风格与照护期待不匹配可升级冲突并降低信任。
- 互动风格障碍:疏离/居高临下语气、过度追问,以及审问式“为什么”提问导致防御。
- 偏差障碍:隐性偏见、刻板印象与预设判断。
- 概括与刻板印象障碍:群体层面模式可作为探询起点,但对个体的固定假设会扭曲评估与关系建立。
- 偏差表达谱系:显性偏见(有意识持有)与隐性偏见(自动/无意识)均会损害照护。
- 偏差减轻方法领域:刻板替代、反刻板意象、评价性条件作用、个体化、观点采择、与外群体自我认同、文化沉浸/参与,均可降低偏差表达。
- 文化/人际障碍:文化不匹配、谦逊不足、关系管理薄弱。
- 组织权力障碍:层级驱动的沟通限制及报复恐惧,抑制安全上报。
- 护士-患者权力失衡领域:角色权威与临床知识差异会压制患者声音,尤其当沟通风格变得权威化时。
- 跨专业协作障碍:专业术语差异、排班/流程差异、准备度与地位差异、教育/监管规范差异、问责/报销模型差异、角色复杂性、快速决策压力与职业身份竞争。
- 听觉沟通障碍:助听器故障、影响读唇/视觉线索的照明不足、口罩导致读唇受限,以及 ASL-英语解释不匹配。
- EI 领域:自我管理、自我觉察、社会觉察与关系管理。
- EI 与 CQ 领域:EI 聚焦自我/他人的情绪觉察与调节;CQ 聚焦跨文化情境中的适应性知识、技能与行为。
- CQ 组成领域:文化知识、文化理解、文化技能与文化适应性。
- 盲点领域:未被识别的隐性假设可在无意识下影响判断与行为。
- 正念觉察领域:非评判的当下关注可支持文化谦逊、共情倾听与冲突降级。
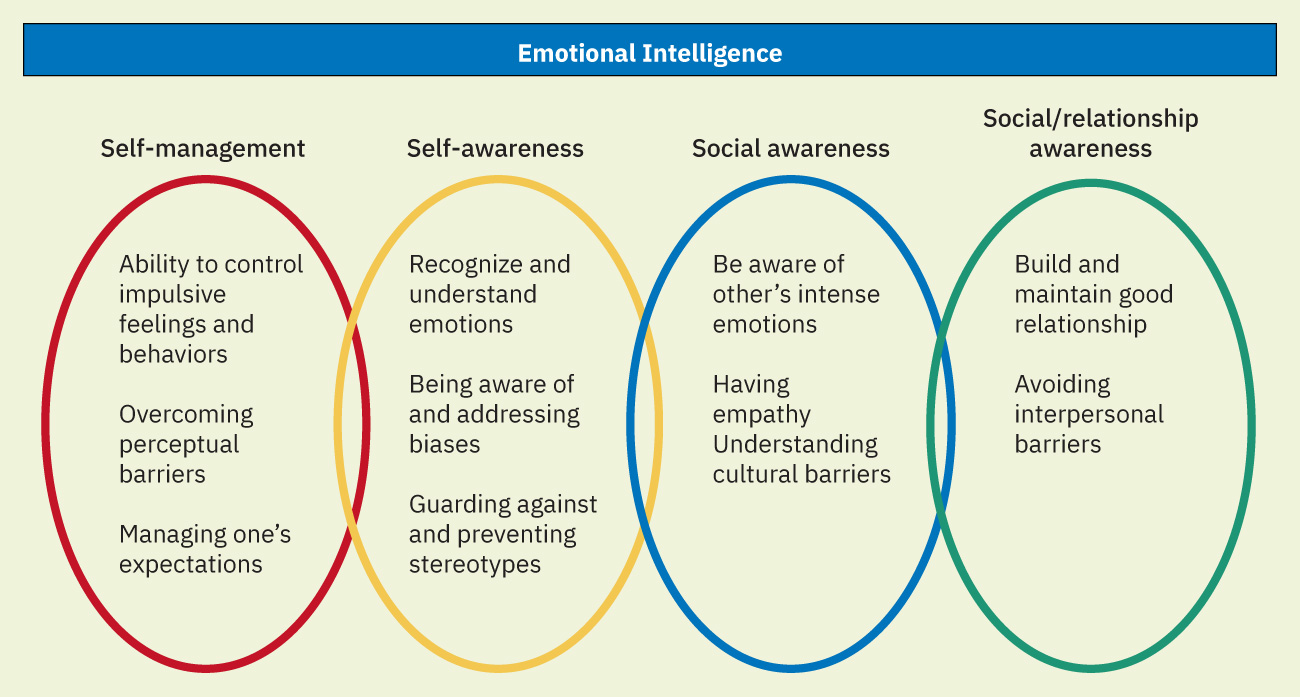 Illustration reference: OpenStax Fundamentals of Nursing Ch.2.5.
Illustration reference: OpenStax Fundamentals of Nursing Ch.2.5.
护理评估
NCLEX 重点
先识别主要障碍类型,再选择“即时安全收益最高”的沟通适配策略。
- 评估环境中的噪声、隐私缺口与语言可及性需求。
- 评估物理场景障碍,包括薄墙隐私风险、返床延迟、距离/可及性限制及设备/连接问题。
- 评估情绪状态与沟通关闭迹象。
- 评估患者侧与临床人员侧的情绪障碍(恐惧、自尊防御、愤怒、焦虑)是否扭曲信息交换。
- 评估感官可及性障碍,并核实所需听觉或视觉辅助设备是否在用。
- 评估听觉/视觉特异沟通需求(如字幕视频、TTY、大字版、音频、读屏器或兼容盲文格式)。
- 关键教学前评估听觉准备度(如助听器可用性/功能、室内照明、干扰控制及是否需要合格手语翻译)。
- 评估预期错配与未解决的恐惧驱动假设。
- 尽早评估预期缺口(如恢复时间线或症状轨迹),以减少可预防情绪升级。
- 评估个人与团队偏差风险,是否影响语气或决策质量。
- 在高风险讨论前评估价值观、信念与沟通风格不匹配引发冲突的风险。
- 评估团队层级是否限制开放沟通或抑制安全关注升级。
- 评估护士-患者权力失衡线索,如对提问的畏惧、权威压力下披露减少或过度顺从。
- 评估员工在发声时是否担忧尴尬、报复或社会惩罚。
- 评估团队沟通是否因排班错配、角色地位梯度或问责模型差异而碎片化。
- 评估提问方式是否引发患者防御(如反复“为什么”或连珠式追问)。
- 评估自动化判断、情绪反应性或注意力漂移,是否削弱文化尊重沟通。
- 对污名触发主题(如物质使用、精神疾病、青少年妊娠、STI 状态或性/性别少数身份)进行会面前自检。
- 按患者偏好沟通模式与教后反馈评估学习效果。
- 在加入新教育内容前评估信息过载与“应暂停”线索。
护理干预
- 在关键教学或知情同意讨论前,先移除或减少身体障碍。
- 当噪声或设备障碍影响理解时,使用备用沟通路径(书面强化、更安静场地或技术支持)。
- 对语言不一致情境使用受训医学翻译。
- 不以家属作为临床决策默认翻译,尤其在敏感或高风险讨论中。
- 根据会谈需求选择翻译方式:条件允许下复杂/高情绪会谈优先现场翻译;电话用于快速可及;视频在视觉线索有助理解时使用。
- 翻译介导会谈中,在可行时先简要沟通;预留更多时间;第一人称直接对患者说话;避免习语/俚语;并在病程记录中注明翻译身份。
- 讨论敏感主题时,在可行范围内考虑匹配患者偏好翻译性别,以降低尴尬障碍。
- 对文化敏感议题,先简要正常化主题并征得许可再继续。
- 应用 EI 实践:暂停、自检、共情回应、语气适配。
- 在高情绪会谈后实践员工自我管理与恢复流程,以维持沟通质量。
- 使用周期性自我审计工具(如反思日志或经验证隐性偏见筛查)显化隐藏假设。
- 在照护规划与沟通中使用针对性偏差中断技术(如刻板替代、反刻板意象、个体化、观点采择)。
- 寻求规律的跨文化接触与反思机会,减少外群体假设并强化文化适应性沟通。
- 进入繁忙会谈前做简短居中暂停(如一次深呼吸),恢复完整注意力。
- 使用正念倾听:有意识聚焦说话者、延后评判,并在给建议前先反映患者观点。
- 为高风险对话设定一个清晰目标,并在出现情绪过载线索时调整沟通速度与语气。
- 通过平视坐姿、直接目光接触与不匆忙在场优化访谈设置,以提升线索识别。
- 控制环境条件(噪声与照明),并在高风险信息传达时优先面对面方式,保留非言语语境。
- 当距离障碍限制及时线下接触时,策略性使用远程医疗或远程专科沟通。
- 在可行时按患者时间取向与现实可及性限制调整排程与节奏。
- 通过整合联系、优先行动步骤与共同制定简化电话/任务顺序,减少术前沟通过载。
- 对听觉障碍,降低竞争性背景噪声,并使用字幕或文本支持沟通选项。
- 对听力受损沟通,在良好照明下正对患者,清晰说话而不喊叫,并在保持自然发音的同时有意识加入手势/视觉支持。
- 需要时使用合格手语翻译,避免在聋人或听障临床沟通中依赖临时家属翻译。
- 对复杂或紧急沟通不要仅依赖书写,尤其当识字能力或急救节奏限制理解时。
- 对视觉障碍,优化照明并按需提供音频/大字/放大支持。
- 对重度语言障碍,在安排完整翻译支持评估期间,可短暂使用“是/否”提示获取紧急基础信息。
- 教学前先处理可逆生理障碍(如疼痛);镇静药后避免获取具法律意义签名。
- 出现压力迹象(易怒、心悸、注意力差)时,先进行简短放松呼吸或渐进性肌肉放松再继续。
- 通过有意识反思与标准化沟通流程应对偏差。
- 使用结构化发声与升级脚本,使员工能跨层级一致提出高风险关切。
- 指导管理者在升级后不否定关切并强化心理安全。
- 使用共同决策语言与选项框架,让患者参与符合其价值与偏好的选择。
- 通过邀请提问、确认理解并明确肯定患者在最终照护决策中的角色,强化患者权利与自主。
- 对混合学科团队开展结构化沟通工具与通俗语言预期联合培训,减少角色身份孤岛。
- 对显性歧视性语言或行为,立即按政策支持的升级路径点名并纠正。
- 按患者需求个体化教学形式(视觉、口头、书面、示范)。
- 使患者教学材料匹配沟通适配方式(如大字、音频、盲文或无障碍电子格式),并通过复述或回示演练核实学习。
- 记录已识别障碍、所用策略、患者反应及剩余学习需求,以支持团队成员间连续性。
未校正偏差危害
隐性偏见可造成细微沟通不公平,进而延误诊断、降低信任并恶化结局。
药理学
药物教育应考虑情绪负荷与偏差风险;若障碍未处理,对剂量、时序与不良反应的误解更易发生。
临床判断应用
临床情景
一名术前患者表现疏离、错过术前准备电话,并在评估中仅给出简短回答。
- 识别线索:沟通回避并可能存在情绪过载。
- 分析线索:情绪与后勤障碍可能正在限制参与度。
- 确定优先假设:首要任务是恢复心理安全并提供现实可行的导航支持。
- 生成解决方案:采用反映式倾听、简化下一步并共同制定来电/预约计划。
- 采取行动:协调支持资源并通过教后反馈确认理解。
- 评估结局:患者参与度改善,准备里程碑按计划完成。
相关概念
- 健康素养评估与通俗语言教育 - 障碍适配教学与理解核实。
- 文化胜任照护 - 沟通中的文化对齐与谦逊。
- 治疗性沟通与关系建立 - 降低情绪障碍的关系技术。
自我检查
- 当需要即时安全沟通时,应先处理哪类障碍?
- 情绪智力如何在高压下减少沟通崩解?
- 哪些实用策略可降低隐性偏见对护理沟通的影响?