社区健康护理中的灾害准备、响应与恢复
关键要点
- 灾害管理在持续循环中整合准备、减缓、响应与恢复。
- RN 灾害规划必须纳入社会脆弱性分析,因为灾难影响在不同人群中分布并不均等。
- 响应行动优先抢救生命、保障庇护/食物/饮水可及,并开展早期心理稳定化。
- 现场分诊与灾害分诊(如 START)用于在激增事件中分配有限资源。
- 化学与环境暴露事件需快速评估污染风险并做出去污决策,以防次生伤害。
- 恢复不仅是基础设施修复,还需监测 PTSD、物质使用升级与自杀风险。
- 灾害准备度依赖于“已准备就绪”的护理队伍,覆盖现役、预备役、退休与志愿护士,横跨民用与制服体系。
- 环境灾害包括气象与地质危险路径(如洪水、飓风、海啸、地震、滑坡、野火),可快速阻断就医通道。
- 生物灾害包括传染病暴发、大流行与蓄意生物释放事件,需快速监测与感染控制升级。
- 技术性灾害包括化学、放射、核及网络/基础设施故障,可迅速破坏患者安全与照护系统。
- 生物恐怖准备度要求及早识别异常暴露信号,并通过地方卫生部门与美国疾病控制与预防中心(CDC)/公共卫生通道快速报告。
- 流行与大流行响应需要早期识别传播模式(点源、传播型、混合型)、快速分诊/隔离与持续社区风险沟通。
- 疫情沟通效果强受感知风险因素与沟通者可信度影响。
- 历史大流行模式显示,早期且一致的非药物干预与充足护理人力能力会显著影响死亡轨迹。
- 当污名导致延迟就医、不公平治疗可及或受影响社区不信任时,大流行响应质量会下降。
- 社区灾害韧性依赖按阶段协调行动(减缓、准备、响应、恢复)与文化包容规划。
- 医院准备度依赖反复灾害培训、绩效评估与事件指挥结构中的角色清晰。
- 大规模伤亡分诊标签需在资源受限下将紧迫度与资源匹配,并随病情与容量变化快速再评估。
- 灾害期间医院准备度依赖激增容量扩展、感染控制遏制与可靠内外部应急沟通。
- 大规模暴力事件(如主动枪击与恐怖袭击)会造成超越直接伤亡的广泛心理社会创伤与恐惧负担。
病理生理
灾害会在人群尺度上造成身体、环境与心理伤害的复合负荷。健康影响由暴露强度、社区基线脆弱性与本地响应能力共同决定。
当准备与协同薄弱时,护理结局会恶化。及早组织沟通路径、分诊、危害控制与行为健康支持,可减少可避免的发病与死亡。
分类
- 准备(Preparedness):事件前针对可能危害开展规划、风险绘图、培训与教育。
- 减缓(Mitigation):在影响发生前降低危害发生概率与下游严重度的行动。
- 响应(Response):事件后立即开展的救命行动、稳定化与基本需求支持。
- 恢复(Recovery):长期服务、基础设施与心理社会功能恢复。
- 社区响应阶段领域:用于组织本地灾害行动的“减缓-准备-响应-恢复”阶段循环。
- 社会脆弱性领域:会提高灾害风险并拖慢恢复的社区特征(如贫困、交通障碍、拥挤、老年/残障集中)。
- 分诊领域:用于优先有限治疗与转运能力的现场/灾害分诊流程。
- 分诊标签领域:在大规模伤亡标准下用于稀缺资源导向的颜色分类(红立即、黄紧急、绿延迟/可行走、黑期待/死亡)。
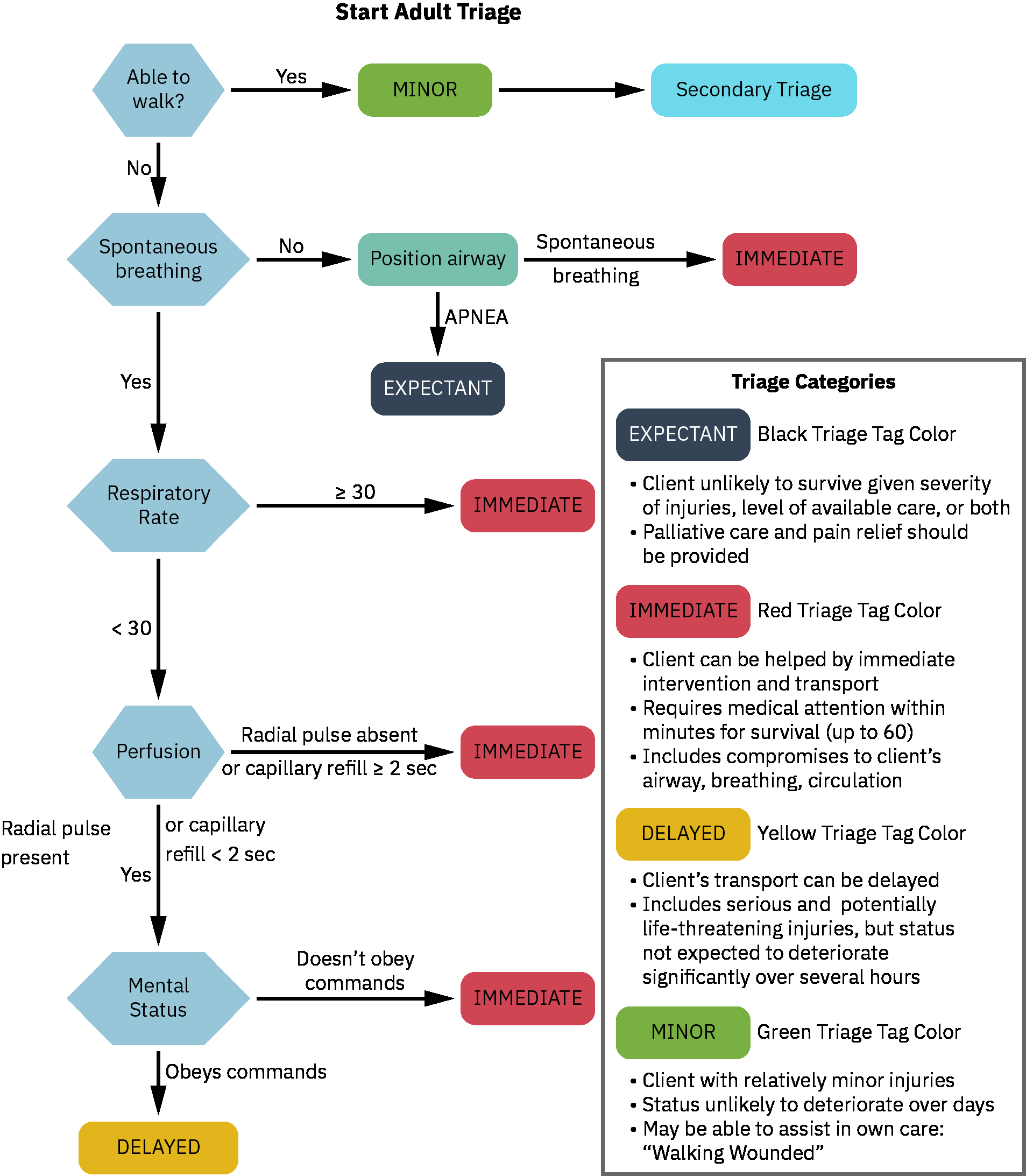 Illustration reference: OpenStax Population Health for Nurses Ch.32.5.
Illustration reference: OpenStax Population Health for Nurses Ch.32.5.
- 危害暴露领域:需污染控制与靶向治疗路径的化学、生物与环境暴露。
- 环境危害领域:涉水灾害(风暴潮、山洪、融雪洪水、海啸)与陆地灾害(地震、滑坡、野火)会形成不同撤离与基础设施失效模式。
- 天气预警领域:
watch表示条件有利;warning表示危害迫近或已发生,需立即防护行动。 - 生物灾害领域:传染病暴发、大流行与生物恐怖情境,需综合征监测、病例报告与激增感染控制行动。
- 生物恐怖大规模暴露领域:早识别、PPE 保护评估、去污分区设置、指挥沟通与快速分诊/转运可减少次生传播与死亡。
- 联邦应对物资领域:战略国家储备与医疗对策(疫苗、抗微生物药/抗病毒药/解毒剂、诊断、PPE)可在公共卫生紧急状态中补足短期激增缺口。
- 暴发规模领域:
epidemic为区域内超预期发生;pandemic为跨多国/多地区国际传播。 - 暴发模式领域:点源暴发(单一共同暴露)、传播型暴发(人传人)与混合型暴发(机制并存)。
- 风险感知决定因素领域:信息接受度受风险是否“自愿/被迫、可控/外控、熟悉/新奇、可信来源/不可信来源”影响。
- 风险沟通可信度领域:共情/关怀、诚实/开放、投入/承诺与胜任证据可提升公众依从。
- 历史大流行经验领域:既往大流行反复显示通过流动/拥挤网络扩散,且当响应执行碎片化时控制延迟。
- 非药物控制组合领域:在疫苗/治疗不可得或延迟时,隔离、检疫、口罩、距离、卫生/消杀与流动限制是核心控制措施。
- 人力激增公平领域:护理短缺与人力利用不公平会降低响应能力并在重波次中恶化结局。
- 污名公平领域:污名标签与排斥性信息会降低检测、披露、治疗参与与公平可及。
- 长期大流行管理领域:部分大流行会转为长期全球负担,需要持续监测、治疗可及与预防策略适配,而非仅短波响应。
- 高后果暴发领域:高致病原(如埃博拉)要求严格暴露控制、高等级 PPE 可靠性与高风险体液暴露场景下的防护处置。
- 技术性灾害领域:工业/运输/基础设施事故、网络攻击与公用设施故障,可级联为化学/放射暴露与记录系统停摆。
- 放射核领域:放射暴露事件可致急性与延迟发病、长期污染风险及持续公共卫生监测需求。
- 人力准备度领域:临床场景、公共卫生系统与志愿响应网络的人力与胜任能力容量。
- 个人准备度领域:护士个体在灾害期间的家庭沟通、交通可及与角色启动预期规划。
- 准备文化领域:多语种风险沟通、文化适配的收容运作与社区领袖参与,以提升危机期间信任与参与。
- 医院准备领域:整合员工培训、能力评估、沟通路径与资源分配流程的机构应急规划。
- 事件指挥领域:在应急行动中界定角色、汇报线与决策权的结构化指挥框架。
- NIMS/ICS 领域:多机构响应采用统一术语与指挥角色(事件指挥官、行动、计划、后勤、财务/行政、联络、安全、情报/调查)。
- 照护分区领域:CBRN 事件可需热区(直接污染)、温区(分诊/去污)、冷区(治疗/留置)分离。
- 演练评估领域:桌面、模拟与技能演练后结合复盘与纠正行动规划,以提升操作准备度。
- 激增容量领域:扩展照护区域、人力与物资,以吸收超常患者量。
- 应急沟通领域:危机中按政策开展内部人员沟通,并与家属、响应方及社区伙伴进行外部协同。
- 感染控制激增领域:在暴发/灾害中通过基于传播途径的隔离预防、PPE、环境清洁与患者分组实现遏制。
护理评估
NCLEX 重点
先优先立即生命威胁,再评估脆弱性、污染风险与行为健康负担。
- 评估灾害类型与可能危害谱(自然、人为、感染性或混合暴露)。
- 评估可能限制撤离、资源可及与恢复能力的社会脆弱因素。
- 评估本地危害谱与季节性(如强风暴、高温负担、野火风险、地震/滑坡暴露、易涝地形)。
- 评估当前所处灾害管理阶段,以匹配干预优先项。
- 评估早期生物威胁线索(聚集性发热、异常重症模式、社区快速传播或非典型暴露史),并按流程报告。
- 在可能生物恐怖情境中,评估哨点指标,如异常动物死亡、无法解释的重症/死亡、异常蒸汽/气味与异常虫群。
- 评估可能暴发模式与传播动力学(共同源聚集与持续人传人),以指导遏制优先项。
- 评估卫生机构与社区伙伴间沟通、协调与协作资产可用性。
- 评估响应计划是否纳入语言可及、文化实践与受信任本地领导,以确保公平应急沟通。
- 评估目标人群的风险感知驱动(控制感、熟悉度、预期收益时点与可信发声者)。
- 评估护理人力准备度,包括激增人手选项、角色清晰度与灾害部署所需即时胜任力。
- 评估激增人力计划是否包含公平且充分的人力动员,以防可避免空岗。
- 评估医院应急政策准备度,包括事件指挥角色分配、内外沟通流与资源分配触发条件。
- 评估近期演练与复盘发现,识别分诊、沟通与团队协同中尚未解决的能力缺口。
- 在事件发生前评估部署护士的个人灾害准备冲突(照护义务与家庭安全义务)。
- 在激增标准启动时,按既定大规模伤亡流程评估分诊类别与临床轨迹。
- 在大规模暴力/MCI 响应中,临床接近前先评估现场安全状态(如是否仍有袭击者、二次爆炸风险、坍塌/火灾风险)。
- 评估各分诊类别紧迫度与预期治疗窗口,以优先立即与延迟照护需求。
- 评估绿色可步行患者是否可能离开筛查区并将污染风险带入其他环境。
- 评估污染指征:暴露症状、皮肤/衣物可见残留、距释放点近远及探测设备结果。
- 评估去污需求,以保护患者、员工、首接收者与周边照护基础设施免受次生污染。
- 评估激增容量准备度,包括可扩展治疗空间、补充人手计划与高负荷资源分配触发。
- 在高住院量期间评估灾害感染控制准备(隔离流程、PPE 供应、环境清洁通量与分组可行性)。
- 评估内外应急沟通可靠性,用于内部指挥更新与对患者、家属、EMS、社区机构的外部信息传递。
- 评估污名、歧视或错误信息是否在受影响人群中降低求助、检测接受或依从。
- 评估就医中断风险(道路阻断、设施受损、通信失效、停电、家庭药物/设备中断)。
- 评估技术依赖故障(EHR 停摆、通信系统受损、设备故障)对分诊与给药安全流程的影响。
- 在响应与恢复期评估幸存者情绪状态,包括恐惧、焦虑、绝望与功能下降。
- 在传染病紧急状态中,评估筛查/检测通量、疫苗分发流程与传播预防措施可靠性。
- 恢复期评估延迟行为后果,包括 PTSD 症状、物质误用与自杀风险线索。
护理干预
- 构建整合危害分析、人员培训与社区教育的准备计划。
- 采用反复医院灾害演练(桌面、功能性、全规模多机构演习)并在演后复盘中闭环已识别缺口。
- 在减缓规划中使用三项操作优先:沟通、协调与协作。
- 实施响应行动以保障抢救治疗、基本需求可及与快速转介至收容/资源系统。
- 在积极响应期支持指挥中心沟通、应急收容运作、撤离协同及对流离失所/高风险人群的快速分诊。
- 将权威公共预警中的天气与危害情报整合到排班、撤离与就地避险决策。
- 一致应用标准化大规模伤亡分诊系统(如 START 与儿科 JumpSTART),并随病情或资源变化再分级。
- 在资源稀缺下按标签优先排序照护(
RED立即生命威胁、YELLOW紧急重伤、GREEN延迟轻伤、BLACK期待/死亡)。 - 使用事件指挥框架分派清晰职责,提升快速演变灾害响应中的协同。
- 在 MCI 事件早期启动 NIMS/ICS 角色结构,对齐跨机构沟通、资源追踪与医疗分支分诊-治疗-转运流程。
- 引导可步行伤员先经污染筛查与去污路径,再进入非监督流动,以降低次生传播风险。
- 在 CBRN 风险事件中实施分区作业:限制热区进入、在温区去污/快速分诊、在冷区实施治疗。
- 通过开放额外照护区域、动员补充人手与重新分配受限资源启动激增容量计划。
- 在感染性或混合危害灾害中,通过隔离预防、PPE、环境清洁与分组流程执行遏制。
- 提供心理急救行动:促进安全感、平静感、联结感、自我效能与现实希望。
- 当存在污染指征或流程支持预防性去污时,启动去污流程。
- 按表现实施危害特异干预(如氧合支持、解毒/螯合路径、传染病预防措施与强制报告通道)。
- 在传染暴发期间,支持流行病学追踪、社区筛查/检测、疫苗行动、直接照护与公众预防教育。
- 在生物灾害响应中,快速升级感染预防措施(手卫生、PPE、隔离与暴露后随访),并与公共卫生报告通道协同。
- 对疑似生物大规模暴露实施识别流程:限制新增暴露、建立去污-治疗-清洁区、启动指挥链并分诊/治疗/转运伤员。
- 在技术性灾害响应中,启动停机沟通/记录方案,维持给药与设备安全控制,并按网络事件政策隔离受损系统。
- 当本地关键资产不足时,与公共卫生及应急伙伴协同申请战略国家储备/医疗对策支持。
- 在流行/大流行响应中,强化分诊筛查入口流程、疑似病例即时隔离,以及持续社区卫生、疫苗与早就医教育。
- 在高病死率呼吸道暴发中,尽早部署非药物控制组合并监测跨场点执行一致性。
- 在暴发沟通中,将技术发现转化为通俗行动指令,透明说明不确定性,并通过可信渠道重复更新。
- 在所有大流行信息传达中使用非污名化语言与公平导向外展,避免可预防的检测、治疗与随访排斥。
- 在响应行动早期明确团队沟通角色与发言人职责,减少混杂信息。
- 当激增阈值超过机构常规能力时,与地方/州/联邦应急体系协同。
- 通过多语种信息、收容流程中的文化相关饮食/丧葬实践适配,以及与社区领袖/组织合作,建设文化包容准备计划。
- 通过持续教育与快速证据更新(如 PPE、传播预防、新疗法)维持安全响应实践。
- 使用事件前护士准备清单,明确预警含义、雇主角色期望、适用州灾害义务、上班通勤预案与家庭沟通计划。
- 使用机构特定撤离路线与收容点,并纳入无法自主撤离的活动受限患者安排。
- 教育高风险患者/家属准备应急包(关键药物、重要文件与基本物资),以应对快速转移事件。
- 通过反复行为健康监测、社区资源衔接与韧性导向教育支持恢复。
次生污染风险
隔离或去污延迟可伤及响应人员、工作人员与其他患者,并扰乱机构运行。
药理学
灾害药物管理取决于暴露类型,可包括氧疗、解毒剂、螯合剂、抗微生物药、重度躁动镇静药或抗惊厥药。药物策略必须与分诊优先级及危害特异流程对齐。
临床判断应用
临床情景
化学释放事件后,多名患者同时到达,出现呼吸道症状、焦虑及可能皮肤污染。
- 识别线索:多伤员、可能毒性暴露以及对人员与环境的污染风险。
- 分析线索:即时优先项为 ABC、污染控制与分诊分类。
- 确定优先假设:最高风险包括快速呼吸恶化与接收区次生污染。
- 生成解决方案:启动灾害流程、分配分诊类别、启动去污路径并部署行为支持行动。
- 采取行动:实施 PPE 保护下接诊、危害特异治疗与协同报告/升级。
- 评估结局:伤员流转稳定、次生暴露被预防、高风险患者获得及时明确治疗。
相关概念
- 患者入院类型、分诊与病房准备 - 常规与激增场景中的入院分诊与流转优先项。
- 护理实践中的个体与环境安全 - 环境危害识别与预防导向安全规划。
- 安全数据表与化学危害沟通 - 化学危害识别与暴露响应记录。
- 压力、危机分期与类型特异护理响应 - 灾害受影响人群的危机与行为响应管理。
- 公共卫生护理 - 社区层面护理在预防、应急响应与恢复中的协同。
自我检查
- 为什么社会脆弱性绘图会改变灾害规划优先项?
- 哪些发现应在常规接诊前触发立即去污防护?
- 从响应期到恢复期,行为健康监测如何变化?