Pagdadalamhati at Pagkawala
Mahahalagang Punto
- Ang grief ay personal na emosyonal na tugon sa makabuluhang pagkawala at hindi sumusunod sa nakapirming timeline.
- Ang mourning ay panlabas na social expression ng pagkawala at hinuhubog ng kultura, rituals, personality, at naunang karanasan sa buhay.
- Kasama sa pagkawala ang primary at secondary changes, tulad ng mga pagbabago sa identity, security, at future plans.
- Maaaring kabilang sa grief ang pansamantalang identity confusion at existential questioning, lalo na matapos ang pagkawala ng sentrong role o relationship.
- Madalas kasama sa normal grief ang halo-halong physical, emotional, cognitive, at behavioral reactions na nagbabago-bago ayon sa tao at konteksto.
- Malakas ang impluwensiya ng kalidad ng social support sa grief adaptation at recovery.
- Tinatasa ng mga nars ang epekto ng grief sa clients, families, at clinicians, kabilang ang panganib ng burnout at compassion fatigue.
- Nagsisimula ang grief evaluation sa diagnosis ng malubhang karamdaman at nagpapatuloy hanggang bereavement, na may maagang escalation para sa safety-risk patterns.
Patopisyolohiya
Naaapektuhan ng grief ang magkakaugnay na emotional, cognitive, physical, social, at spiritual systems. Maaaring magpataas ng panganib para sa depression, anxiety, sleep problems, cardiovascular strain, at functional decline ang persistent severe grief.
Sinusuportahan ang protective adaptation ng validation, social connection, meaning-making, at individualized coping pathways. Maaaring kabilang sa acute grief physiology ang stress-hormone-driven vascular constriction, pagtaas ng heart rate at blood pressure, at proinflammatory/coagulation shifts na nagpapabigat ng cardiopulmonary symptom burden sa vulnerable adults.
Klasipikasyon
- Grief patterns: Anticipatory, acute, integrated, at complicated/prolonged grief responses.
- NANDA framing:
GrievingatComplicated Grievingang core nursing diagnoses; maaaring gamitin ng mga legacy references angMaladaptive Grieving. - Framework: Kubler-Ross stages (denial, anger, bargaining, depression, acceptance) bilang non-linear reference points na maaaring maulit, magsabay, o malaktawan.
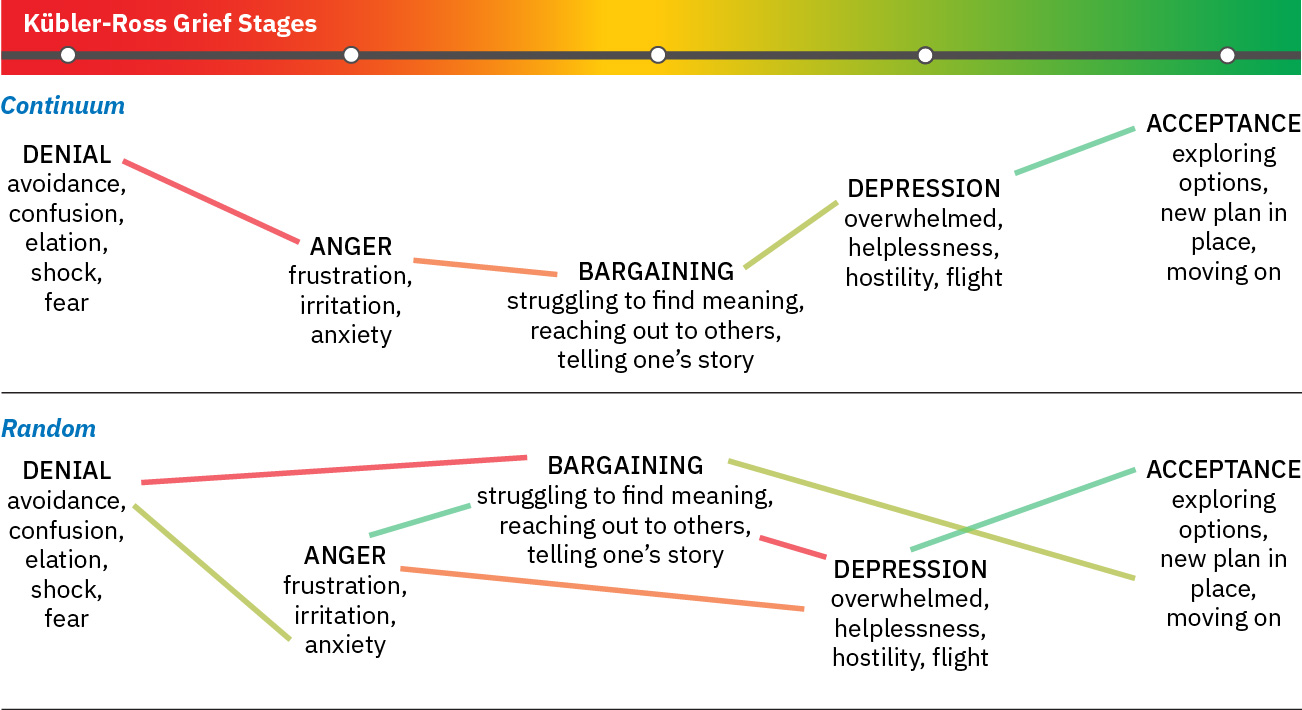 Illustration reference: OpenStax Fundamentals of Nursing Ch.36.1.
Illustration reference: OpenStax Fundamentals of Nursing Ch.36.1.
- Engel framework: Shock/disbelief, developing awareness, restitution, resolving loss, idealization, at outcome (karaniwang itinuturo bilang sequential heuristic).
- Bereavement period: Panahon pagkatapos ng kamatayan kung kailan pinoproseso ang panloob na grief at panlabas na mourning at nabubuo ang adaptation.
- Task framework: Notification/shock, pagdanas sa pagkawala, at reintegration sa buhay nang wala ang namatay.
- Mourning expression: Nag-iiba ang panlabas na pagpapahayag ng grief ayon sa cultural norms at family traditions.
- Term distinction: Ang grief ay internal response sa pagkawala, ang mourning ay panlabas na expression, at inilalarawan ng bereavement ang adjustment period pagkatapos ng kamatayan.
- Disenfranchised-grief domain: May mga pagkawala na may limitadong social acknowledgment (halimbawa miscarriage, nonrecognized relationships, o pet loss), kaya tumataas ang isolation risk.
- Impact domains: Physical, mental, social, spiritual, at occupational (kabilang ang burden sa nars).
- Identity-impact domains: Identity confusion, role reconstruction, at meaning-making matapos ang major loss.
- Normal-grief symptom domains:
- physical examples: chest tightness, palpitations, breathlessness, fatigue, dry mouth
- emotional examples: numbness, sadness, fear, anger, guilt, loneliness, yearning
- cognitive examples: confusion, poor concentration, depersonalization, dreams/sense of presence
- behavioral examples: crying, withdrawal, overreactivity, work-performance decline, reminder avoidance
- DSM-5-TR prolonged grief disorder context: Persistent intense longing/preoccupation lagpas 12 buwan na may functional impairment, kasama ang hindi bababa sa 3 features gaya ng disbelief, avoidance, identity disruption, emotional pain, reintegration difficulty, numbness, meaninglessness, o matinding loneliness.
Nursing Assessment
Pokus sa NCLEX
Ihiwalay ang normal na variation sa grief mula sa complicated grief na nangangailangan ng escalated support.
- Suriin ang uri ng pagkawala at secondary-loss burden (role, identity, routine, security).
- Simulan ang grief assessment sa diagnosis/admission para sa acute, chronic, o terminal illness at ipagpatuloy ito hanggang survivor bereavement period.
- Suriin ang anticipatory-loss themes (loss of independence, role, function, o expected milestones) bago mangyari ang kamatayan.
- Suriin ang identity confusion cues (“part of me is gone”) at existential distress matapos ang major relational o role loss.
- Suriin ang kasalukuyang grief expression, coping style, at pagiging sapat ng support system.
- Suriin ang karaniwang normal-grief symptom clusters sa physical, emotional, cognitive, at behavioral domains.
- Suriin ang cardiopulmonary alarm overlap (halimbawa chest pain, dyspnea, palpitations, new murmur, rhythm change) dahil maaaring gayahin ng severe acute grief ang acute coronary presentations.
- Sa older adults matapos ang biglaang pagkawala, isaalang-alang ang stress-induced cardiomyopathy risk at mag-escalate ng urgent cardiac evaluation kapag ang symptoms ay kahawig ng ACS.
- Ihiwalay ang grief mula sa major depression: kadalasang wave-like ang grief na may nananatiling self-esteem, habang mas persistent na mababa ang major depression na may worthlessness/self-loathing features.
- Mag-screen para sa maladaptive depressive-coping patterns, kabilang ang alcohol/drug self-medication at matinding functional withdrawal.
- Suriin ang tindi ng withdrawal/isolation at panganib para sa depression o safety concerns.
- Suriin ang pressure mula sa social “grieving rules” (halimbawa inaasahang mabilis maka-recover o magluksa sa isang partikular na style) na maaaring pumigil sa healthy expression.
- Sa early bereavement, bantayan ang mataas na physiologic stress burden at payuhan ang survivors na ipagpaliban ang major irreversible life decisions kung maaari.
- Suriin ang family powerlessness/guilt at pakiramdam na walang magawa sa panahon ng active dying.
- Suriin ang caregiver knowledge gaps tungkol sa diagnosis trajectory, posibleng crisis patterns, at immediate post-death steps sa home settings.
- Mag-screen para sa complicated-grief risk factors (halimbawa traumatic o sudden death, child loss, multiple recent losses, unresolved prior grief, mababang social support, at loneliness).
- Sa children/adolescents, suriin ang developmental grief expression (halimbawa regression o incontinence sa mas batang bata, kumpara sa social withdrawal, school decline, substance experimentation, o suicidality sa mas matandang youth).
- Sa infants/toddlers, suriin ang separation-distress patterns (irritability, sleep/eating disruption, caregiver-emotion reactivity) sa halip na verbal grief narratives.
- Sa preschool at early-childhood groups, suriin ang magical-thinking self-blame (“I caused this”), death-reversibility beliefs, at play-based grief expression.
- Sa middle-childhood at preadolescent groups, suriin ang umuusbong na death-finality understanding kasama ang salit-salit na emotional suppression, outbursts, at role imitation ng namatay.
- Kilalanin ang high-intensity survivor contexts (spousal loss at parent/grandparent child-loss grief) at unahing magbigay ng maagang bereavement support.
- Suriin ang spiritual distress kumpara sa resilience resources at meaning frameworks.
- Suriin ang emotional load ng nars at mga palatandaan ng compassion fatigue sa high-loss settings.
- Mag-escalate agad para sa endangerment cues tulad ng suicidal ideation, matinding depressive progression, o prolonged high-intensity symptoms lampas sa inaasahang adaptation windows.
Nursing Interventions
- Magbigay ng empathetic listening at i-normalize ang non-linear grief trajectories.
- Iwasan ang rigid expectations tungkol sa timing o “tamang” expression ng grief.
- Hayagang i-validate ang disenfranchised losses at ibigay ang parehong therapeutic support standards na ginagamit sa socially recognized bereavement.
- Sa anger-phase responses, magbigay ng ligtas na espasyo para sa emotional ventilation habang pinananatili ang respectful communication boundaries.
- Gumamit ng supportive presence at guided reminiscence upang matulungan ang families na maipahayag ang kahulugan at ugnayan sa panahon ng active dying at early bereavement.
- Iugnay ang clients/families sa grief counseling, group support, at community resources.
- Gumamit ng structured coping-enhancement steps: tukuyin ang short- at long-term goals, tukuyin ang available resources, hatiin ang complex tasks sa manageable steps, at palakasin ang realistic hope.
- Palakasin na maaaring mangyari ang grief-stage reactions sa non-death losses (halimbawa divorce, job loss, o major chronic-disease diagnosis), at iangkop ang support batay dito.
- Sa high-stress periods, gumamit ng kalmadong reassurance, suportahan ang limitadong realistic choices, at ipagpaliban ang major irreversible decisions kung maaari.
- Hikayatin ang bereaved individuals na pag-usapan ang kamatayan at i-normalize ang expression ng grief sa paglipas ng panahon.
- Padaliin ang grief work sa pamamagitan ng pagtalakay sa initial reaction, memories, fears, prior loss experiences, at culturally meaningful mourning practices.
- Iugnay ang families sa bereavement follow-up resources, kabilang ang hospice programs, memorial services, support groups, at counseling/psychotherapy.
- Isali ang families sa feasible bedside-care tasks upang mabawasan ang helplessness at mapalakas ang connectedness sa pasyente.
- Magbigay ng anticipatory teaching tungkol sa inaasahang dying changes at immediate after-death workflow upang mabawasan ang panic at confusion.
- Sa pediatric grief support, gumamit ng direktang salita gaya ng “death” (iwasan ang nakalilitong euphemisms gaya ng “gone to sleep”), gamitin ang play sa therapeutic na paraan, at isali ang grief specialists kapag may risk cues.
- Gumamit ng grief-supportive communication: unahin ang listening/presence, iwasan ang minimizing o presumptive phrases, at i-validate ang person-specific grief experience.
- Isama ang spiritual care supports kapag hinihiling ng client/family.
- Gumamit ng team debriefing, reflective practice, at self-care planning para sa mga nars.
Pinsala ng Timeline Pressure
Ang pagpilit sa clients na “move on” ay maaaring magpalala ng shame, isolation, at prolonged grief symptoms.
Pharmacology
Maaaring tugunan ng pharmacologic care ang kaugnay na symptoms (halimbawa severe insomnia, anxiety, o depressive syndromes). Maaaring ireseta ang mga anti-anxiety na gamot o antidepressants kapag clinically indicated, ngunit dapat manatiling grief-informed ang mga plano at nakapares sa psychosocial interventions.
Aplikasyon ng Clinical Judgment
Klinikal na Sitwasyon
Ang isang client na kamakailan lamang naulila ay nag-uulat ng matinding sleep disruption, social withdrawal, guilt, at kawalan ng kakayahang gampanan ang araw-araw na responsibilidad sa loob ng ilang buwan.
- Recognize Cues: Ang functional impairment at prolonged severe symptoms ay nagpapahiwatig ng complicated grief risk.
- Analyze Cues: Hindi sapat ang kasalukuyang coping at support structures.
- Prioritize Hypotheses: Prayoridad ang safety, stabilization, at structured grief-focused support.
- Generate Solutions: Simulan ang referral sa specialized grief therapy at palakasin ang support network.
- Take Action: Ipatupad ang monitoring plan, education, at coordinated multidisciplinary follow-up.
- Evaluate Outcomes: Subaybayan ang function, sleep, social engagement, at distress intensity sa paglipas ng panahon.
Mga Kaugnay na Konsepto
- kamatayan at pagpanaw - Nagbibigay ng konteksto para sa anticipatory at post-death adjustment needs.
- patuloy na suporta - Pinapalawig ang grief care sa pamamagitan ng post-discharge at community follow-up.
- suporta ng kapwa - Pinapalakas ang koneksyon at binabawasan ang isolation sa panahon ng bereavement.
- trauma-informed na pangangalaga - Sumusuporta sa clients na may traumatic grief features.
- mental health recovery at wellness - Gumagabay sa long-term adaptation at resilience building.