Vascular Access Device Selection at Central Line Safety
Mahahalagang Punto
- Dapat tumugma ang pagpili ng device sa therapy duration, solution properties, kondisyon ng ugat, at status ng pasyente.
- Ang PIVCs ay short-term options, habang ang midline at central access ay sumusuporta sa mas mahaba o mas high-risk na therapies.
- Ang mga uri ng CVC (PICC, tunneled, nontunneled, implanted ports) ay may magkakaibang indications at risk profiles.
- Dapat kasama sa insertion planning ang patient-specific vein-preservation concerns (halimbawa end-stage renal disease) at inaasahang complication risk ayon sa site.
- Mahalaga ang central-line infection prevention at verification protocols upang mabawasan ang malubhang pinsala.
Patopisyolohiya
Ang vascular access ay naglalagay ng foreign device sa bloodstream pathway. Ang mechanical trauma, chemical irritation, at microbial entry ay maaaring magdulot ng local at systemic complications. Tumataas ang panganib kapag hindi tumutugma ang uri ng device sa tindi o tagal ng therapy.
Pinapahusay ng central access ang delivery ng vesicants, high-osmolar solutions (kabilang ang hypertonic fluids at total parenteral nutrition), at long-term therapies, ngunit may mas mataas na panganib ng bloodstream infection at thrombosis kung hindi sinusunod ang insertion at maintenance standards.
Klasipikasyon
- Peripheral IV catheter (PIVC): Short-term peripheral access para sa maraming fluids at medications; karaniwang single lumen at madalas nasa humigit-kumulang 3/4 hanggang 1 in ang haba.
- Midline catheter: Mas mahabang peripheral option (days to weeks, madalas 14 days o higit pa), karaniwang ultrasound-guided (madalas 16-18 gauge), na may tip sa upper-arm vasculature malapit sa axillary level; hindi ito central line.
- Central venous catheter (CVC): Central access para sa high-risk infusates, hemodynamic monitoring, at prolonged therapy.
- Common CVC forms: PICC, tunneled catheter, nontunneled catheter, at implanted port.
- Tunneled CVC profile: External segment na may subcutaneous tunnel at cuff (halimbawa Hickman/Permacath), madalas ginagamit ng buwan hanggang taon sa long-term therapies tulad ng chemotherapy, prolonged antibiotics, o hemodialysis.
- Nontunneled CVC profile: Mabilis na temporary central access para sa emergent resuscitation/medication delivery o urgent CVP monitoring; mas mataas ang infection/dislodgement risk dahil walang tunneled tract/cuff.
- Implanted port profile: Ganap na subcutaneous access reservoir (karaniwang Huber/noncoring needle access kapag kailangan) na angkop para sa intermittent long-term therapy tulad ng chemotherapy, prolonged antibiotics, frequent blood draws, o radiation; nababawasan ang external-infection exposure kapag de-accessed ngunit maaaring may access discomfort at local scarring.
- Common lumen role pattern for multilumen CVCs: Ang proximal o middle lumens ay madalas ginagamit para sa medications/fluids at parenteral nutrition, habang ang mas malalaking distal lumens ay karaniwang inuuna para sa blood administration, blood sampling, at CVP monitoring ayon sa policy.
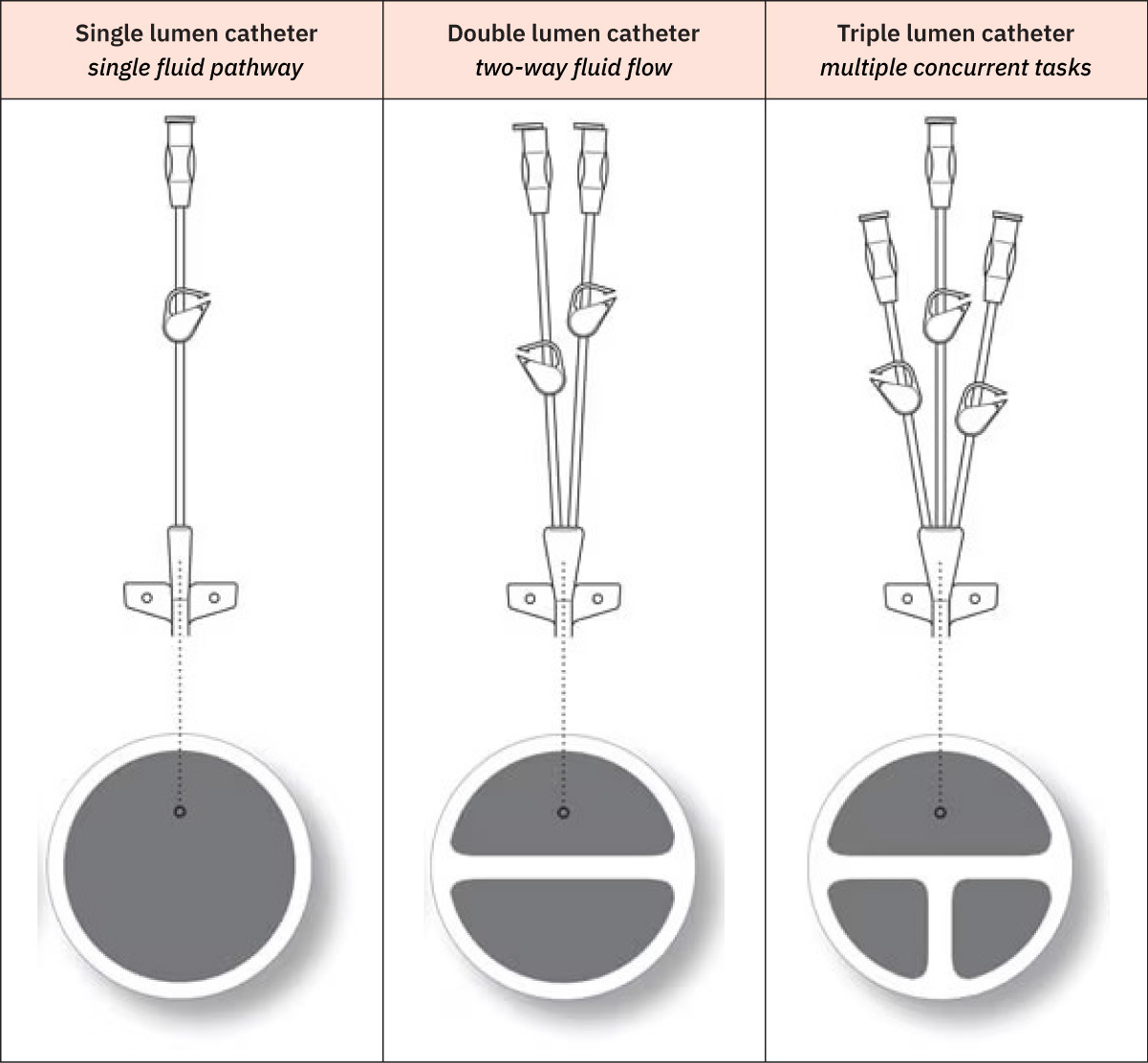 Illustration reference: OpenStax Clinical Nursing Skills Ch.10.
Illustration reference: OpenStax Clinical Nursing Skills Ch.10.
Nursing Assessment
Pokus sa NCLEX
Bigyang-priyoridad ang pagtutugma ng therapy requirements sa pinakaligtas na viable access route, pagkatapos ay tuloy-tuloy na i-monitor ang line integrity at infection cues.
- Suriin ang therapy plan: inaasahang duration, infusion rate, vesicant potential, osmolarity, at pangangailangan sa multiple lumens.
- Tayahin ang vein quality, prior access history, mobility impact, at limb restrictions.
- Para sa midline planning, i-verify na ang inilalayong infusates ay angkop para sa peripheral-depth delivery (halimbawa iwasan ang TPN at iba pang high tissue-injury solutions ayon sa policy).
- Tukuyin ang limb restrictions bago ang insertion attempts (halimbawa limb-alert status, mastectomy/lumpectomy side, AV fistula, lymphedema, DVT, fracture, o major contracture/scarring).
- Tayahin ang vein-preservation priorities (halimbawa dialysis-fistula planning sa end-stage renal disease) na maaaring magpahina sa pagiging angkop ng PICC placement.
- Kumpirmahin ang insertion-site appropriateness at line-position verification kung kinakailangan (halimbawa fluoroscopy habang insertion o post-procedure chest X-ray kapag hindi ginamit ang fluoroscopy).
- Mag-reassess nang hindi bababa sa isang beses bawat shift sa acute care (at ayon sa status/policy): insertion site kasama ang katabing neck/chest/extremity skin, dressing integrity, catheter function, at mga maagang senyales ng infiltration, phlebitis, thrombosis, o infection.
- Para sa tunneled lines, isama ang tract-area pain, swelling, drainage, at erythema checks.
- Para sa tunneled externalized lines, palakasin ang site-dry precautions habang naliligo at tasahin ang securement integrity sa exit at tunnel-related areas.
- I-trend ang catheter external length laban sa baseline at i-monitor ang PICC arm circumference bawat shift; ang pagsukat ng humigit-kumulang 10 cm sa itaas ng antecubital fossa at pagtaas na humigit-kumulang 3 cm ay maaaring magpahiwatig ng edema na may posibleng DVT.
- Kumpirmahin na may labels ang lahat ng infusing fluids/medications at i-verify na secure ang Luer-lock connections upang mabawasan ang contamination, leakage, at air entry risk.
Nursing Interventions
- I-escalate mula PIV tungo sa midline o central access kapag lumampas ang therapy profile sa peripheral safety limits.
- Muling suriin ang access strategy kapag humahaba ang IV therapy lampas humigit-kumulang anim na araw, na may pagsasaalang-alang sa intermediate o long-term devices.
- Para sa rapid peripheral infusions, unahing suriin ang mas malalaking upper-arm veins (cephalic, basilic, brachial) kaysa mas maliliit na hand veins kapag clinically appropriate.
- Gumamit ng ultrasound-guided insertion support para sa peripheral at central devices kapag available upang mapabuti ang first-attempt success at mabawasan ang complications.
- Tiyaking central-line insertion ay isinasagawa ng appropriately credentialed personnel; ang noninserter nurses ay sumusuporta sa sterile setup at procedural assistance.
- Gumamit ng engineered securement (suture o sutureless ayon sa device/policy) upang mabawasan ang dislodgement, vessel injury, at therapy delays.
- Gumamit ng aseptic insertion/maintenance workflows at standardized line-access disinfection.
- Ilapat ang line-specific flushing, tubing-change, at dressing-change protocols.
- Agad i-report at mag-intervene para sa pinaghihinalaang CLABSI, catheter-associated thrombosis, o extravasation.
- Kilalanin ang central-line-specific insertion/maintenance risks kabilang ang pneumothorax, aksidenteng line removal na may hemorrhage risk, at air embolism.
- Bawasan ang hindi kailangang CVAD access/manipulation episodes upang mabawasan ang contamination opportunities.
- I-decontaminate ang needleless hubs/connectors gamit ang masiglang friction scrub (karaniwang hindi bababa sa 15 seconds at hanggang humigit-kumulang 60 seconds; kuskusin ang ibabaw at gilid) o gumamit ng approved antiseptic protective caps ayon sa policy.
- Para sa pinaghihinalaang catheter occlusion, tasahin ang blood return at infusion resistance; huwag kailanman mag-flush laban sa resistance, suriin ang kinks, at subukan ang positional maneuvers (arm elevation, cough/deep breathing, posture change) bago mag-escalate.
- Upang mabawasan ang catheter breakage risk, gumamit ng 10-mL syringe para sa flushing, iwasan ang matutulis na bagay malapit sa tubing, at i-clamp gamit ang sterile gauze malapit sa insertion site kung may natukoy na break habang naghihintay ng repair/replacement.
- Mag-flush ayon sa policy pagkatapos ng insertion-tip verification, bago/pagkatapos ng infusions, at bago/pagkatapos ng blood sampling; isaalang-alang ang pag-flush ng lahat ng lumens pagkatapos ng blood draws sa multilumen devices upang mabawasan ang blood reflux.
- Para sa inactive lines, gumamit ng maintenance flush/lock schedules ayon sa policy (karaniwang humigit-kumulang bawat 7 days para sa unused CVADs; ang implanted ports ay karaniwang minemaintain humigit-kumulang bawat 4 weeks, at may ilang policy na 4 to 6 week ranges).
- Gumamit ng pulsatile flushing at lumen-appropriate volume targets (madalas humigit-kumulang doble ng lumen volume), at subukang mag-aspirate ng dugo bago mag-flush upang kumpirmahin ang patency.
- Sundin ang connector-specific clamping sequence (negative vs positive vs neutral needleless connectors) upang mabawasan ang reflux risk.
- Para sa IVAD access, i-disinfect ang balat gamit ang chlorhexidine at hayaang matuyo, gumamit ng noncoring needle, at i-verify kung power-injectable ang port bago gamitin para sa CT contrast; kung hindi alam ang status, ituring na nonpower-injectable.
- Bago ang IVAD access, kumpirmahin ang tip-placement documentation, i-verify ang antiseptic/anesthetic/solution allergies, tasahin ang overlying skin at device rotation, at piliin ang pinakamaliit na noncoring needle gauge/length na sumusuporta sa iniresetang therapy.
- Para sa implanted ports sa active access, sundin ang policy/manufacturer frequency para sa flush at needle changes (halimbawa flush nang hindi bababa araw-araw kapag indicated at re-access/change needle humigit-kumulang bawat 7 days).
- Gumamit ng sterile-field technique upang i-prime ang extension/connector bago ang puncture, ipasok ang noncoring needle nang perpendicular sa septum hanggang maayos ang pagkakaupo, i-verify ang blood return/low-resistance flush, pagkatapos ay i-secure habang pinananatiling visible ang site.
- I-trend at i-dokumento ang catheter external length upang matukoy ang dislodgement/migration; huwag i-readvance ang externally migrated line, at kung kumpletong dislodgement ang mangyari, takpan ang site, maglagay ng direct pressure, at i-activate ang rapid response support.
- Pigilan ang air embolism sa pamamagitan ng pagpapanatiling sarado ang hubs at naka-engage ang clamps; kung pinaghihinalaan, itigil ang karagdagang air entry, tumawag ng rapid response, magbigay ng high-flow oxygen, at i-position sa left-side head-down ayon sa policy.
- Kung pinaghihinalaan ang incorrect placement o insertion-related pneumothorax, itigil ang infusions at agad na mag-escalate para sa imaging/provider intervention.
- Para sa PICC-specific protection, iwasan ang venipuncture/peripheral cannulation/BP measurement sa PICC arm, panatilihing tuyo ang dressing, at iwasan ang masisikip na elastic coverings na nagpapataas ng thrombosis/phlebitis risk.
- Para sa PICC care, palakasin ang “keep dry” precautions habang naliligo at magsagawa ng flushes bago/pagkatapos gamitin kasama ng maintenance flushes ayon sa policy upang mapanatili ang patency.
- Para sa tunneled CVC care, mag-flush bago/pagkatapos gamitin at sa maintenance schedule ayon sa policy, at kumpirmahin ang lumen-specific line-use plans kapag maraming lumens ang present.
- Isama ang site-assessment teaching para sa home/outpatient clients at caregivers (inspection frequency, warning signs, at kung kailan aabisuhan ang provider).
- Muling suriin araw-araw kung kailangan pa ang CVAD at i-escalate ang removal kapag hindi na indicated.
- Para sa emergently placed nontunneled CVCs, asahan ang early transition/removal planning (madalas sa loob ng humigit-kumulang 48 hours ayon sa policy/guideline context) kapag may available nang stable alternative access.
- Habang nagpapatuloy ang infusion therapy, i-trend ang cardiopulmonary status, intake/output, daily weight, at relevant laboratory values upang maagang matukoy ang complications.
- Bago i-discharge na may IVAD/CVAD, kumpirmahin ang patient/caregiver device-management readiness at i-coordinate ang home-health follow-up kasama ang supplies (dressings, flushes, at tubing) kung kinakailangan.
- Para sa IVAD access events, isama sa dokumentasyon ang needle gauge/length, bilang ng access attempts, flush type/amount, patency at blood-return findings, tolerance, teaching, at anumang unexpected outcomes/interventions.
Device-Therapy Mismatch Risk
Ang paggamit ng hindi sapat na access para sa vesicants o prolonged high-risk infusions ay nagpapataas ng tissue injury at infection risk.
Pharmacology
| Drug Class | Examples | Key Nursing Considerations |
|---|---|---|
| [vesicants] | Vancomycin, dopamine, phenytoin | Mas piliin ang mas malaki o central access kung indicated; masusing i-monitor ang tissue injury cues. |
| [antibiotics] | Broad-spectrum IV agents | Ang long-course therapy ay maaaring mangailangan ng durable access at mahigpit na line-infection prevention. |
Paglalapat ng Clinical Judgment
Klinikal na Sitwasyon
Ang pasyenteng may fragile veins ay nangangailangan ng dalawang linggo ng IV antibiotics at intermittent vesicant therapy.
- Recognize Cues: Paulit-ulit na peripheral failures kasabay ng planong prolonged treatment.
- Analyze Cues: Ang tuloy-tuloy na PIV attempts ay nagpapataas ng trauma at therapy interruptions.
- Prioritize Hypotheses: Kailangan ang device upgrade upang mabawasan ang complications at mapanatili ang treatment reliability.
- Generate Solutions: Makipag-collaborate para sa midline o central access batay sa medication profile at duration.
- Take Action: Ipatupad ang line-care bundle at i-monitor para sa maagang complications.
- Evaluate Outcomes: Nagpapatuloy nang maaasahan ang infusions na may mas kaunting access-related events.
Mga Kaugnay na Konsepto
- peripheral IV access - Mga prinsipyo ng initial peripheral access at site selection.
- IV insertion at IV removal - Praktikal na insertion/removal workflow at safety checks.
- mga komplikasyon ng peripheral IV therapy - Mga cue ng local/systemic complications at escalation.
- catheter-related bloodstream infection - Mga prayoridad sa pag-iwas at pagtugon sa bloodstream infection.
- infiltration at extravasation - Pagkilala sa tissue injury at agarang intervention pathway.
Sariling Pagsusuri
- Aling mga salik ang dapat mag-trigger ng escalation mula peripheral tungo sa central access?
- Bakit hindi angkop ang midlines para sa ilang high-risk infusates?
- Aling mga daily checks ang pinakamabisang nakababawas sa central-line complication risk?