Preparacion respuesta y recuperacion ante desastres en enfermeria de salud comunitaria
Puntos clave
- La gestion de desastres integra preparacion, mitigacion, respuesta y recuperacion en un ciclo continuo.
- La planificacion RN para desastres debe incluir analisis de vulnerabilidad social porque el impacto catastrofico no se distribuye por igual entre poblaciones.
- Las operaciones de respuesta priorizan atencion que salva vidas, acceso a refugio/alimentos/agua y estabilizacion psicologica temprana.
- El triaje de campo y el triaje de desastre (por ejemplo START) asignan recursos limitados durante eventos de sobrecarga.
- Los eventos de exposicion quimica y ambiental requieren evaluacion rapida de riesgo de contaminacion y decisiones de descontaminacion para prevenir dano secundario.
- La recuperacion se extiende mas alla de reparar infraestructura y requiere monitoreo de PTSD, aumento de uso de sustancias y riesgo de suicidio.
- La preparacion para desastres depende de una fuerza laboral de enfermeria preparada que incluya enfermeria activa, de reserva, retirada y voluntaria a traves de sistemas civiles y uniformados.
- Los desastres ambientales incluyen rutas de riesgo meteorologico y geologico (por ejemplo inundaciones, huracanes, tsunamis, terremotos, deslizamientos e incendios forestales) que pueden bloquear rapidamente el acceso a la atencion.
- Los desastres biologicos incluyen brotes infecciosos, pandemias y eventos deliberados de liberacion biologica que requieren vigilancia rapida y escalamiento de control de infecciones.
- Los desastres tecnologicos incluyen fallas quimicas, radiologicas, nucleares y ciberneticas/de infraestructura que pueden interrumpir rapidamente tanto seguridad del paciente como sistemas de prestacion de cuidados.
- La preparacion para bioterrorismo requiere reconocimiento temprano de senales inusuales de exposicion y reporte rapido por canales locales de departamento de salud y canales CDC/salud publica.
- La respuesta ante epidemia y pandemia requiere reconocimiento temprano de patrones (fuente puntual, propagado, transmision mixta), triaje/aislamiento rapido y comunicacion sostenida de riesgo comunitario.
- La efectividad de la comunicacion en brotes esta fuertemente influida por factores de riesgo percibido y confiabilidad del comunicador.
- Los patrones historicos de pandemias muestran que intervenciones no farmacologicas tempranas y consistentes y una capacidad adecuada de fuerza laboral de enfermeria afectan fuertemente las trayectorias de mortalidad.
- La calidad de respuesta pandemica disminuye cuando el estigma impulsa atencion demorada, acceso inequitativo al tratamiento o desconfianza en comunidades afectadas.
- La resiliencia comunitaria ante desastres depende de accion coordinada por fases (mitigacion, preparacion, respuesta, recuperacion) y planificacion culturalmente inclusiva.
- La preparacion hospitalaria depende de capacitacion recurrente en desastres, evaluacion de desempeno y claridad de roles dentro de una estructura de comando de incidentes.
- Las etiquetas de triaje de incidentes con victimas masivas alinean urgencia con limites de recursos y requieren reevaluacion rapida cuando cambian condicion del paciente y capacidad.
- La preparacion hospitalaria durante desastres depende de expansion de capacidad de sobrecarga, contencion de control de infecciones y comunicacion de emergencia interna/externa confiable.
- Los incidentes de violencia masiva (por ejemplo tirador activo y terrorismo) crean amplia carga de lesion psicosocial y temor que se extiende mas alla de las victimas directas.
Fisiopatologia
Los desastres crean carga combinada de lesion fisica, ambiental y psicologica a escala poblacional. El impacto en salud esta impulsado por intensidad de exposicion, vulnerabilidad basal de la comunidad y capacidad local de respuesta.
Los resultados de enfermeria empeoran cuando preparacion y coordinacion son debiles. La organizacion temprana de rutas de comunicacion, triaje, control de riesgos y apoyo de salud conductual reduce morbilidad y mortalidad evitables.
Clasificacion
- Preparacion: Planificacion preevento, mapeo de riesgos, capacitacion y educacion para riesgos probables.
- Mitigacion: Acciones que reducen probabilidad del riesgo y severidad posterior antes del impacto.
- Respuesta: Operaciones inmediatas posevento para salvar vidas, estabilizar y apoyar necesidades esenciales.
- Recuperacion: Restauracion de larga duracion de servicios, infraestructura y funcion psicosocial.
- Dominio de fase de respuesta comunitaria: Ciclo por fases de mitigacion, preparacion, respuesta y recuperacion usado para organizar accion local ante desastre.
- Dominio de vulnerabilidad social: Caracteristicas comunitarias (por ejemplo pobreza, barreras de transporte, hacinamiento, concentracion de edad/discapacidad) que aumentan riesgo de desastre y enlentecen recuperacion.
- Dominio de triaje: Procesos de triaje de campo/triaje de desastre usados para priorizar capacidad limitada de tratamiento y transporte.
- Dominio de etiqueta de triaje: Asignacion de clase codificada por color (rojo inmediato, amarillo urgente, verde diferido/ambulatorio, negro expectante) usada para dirigir recursos escasos bajo estandares de victimas masivas.
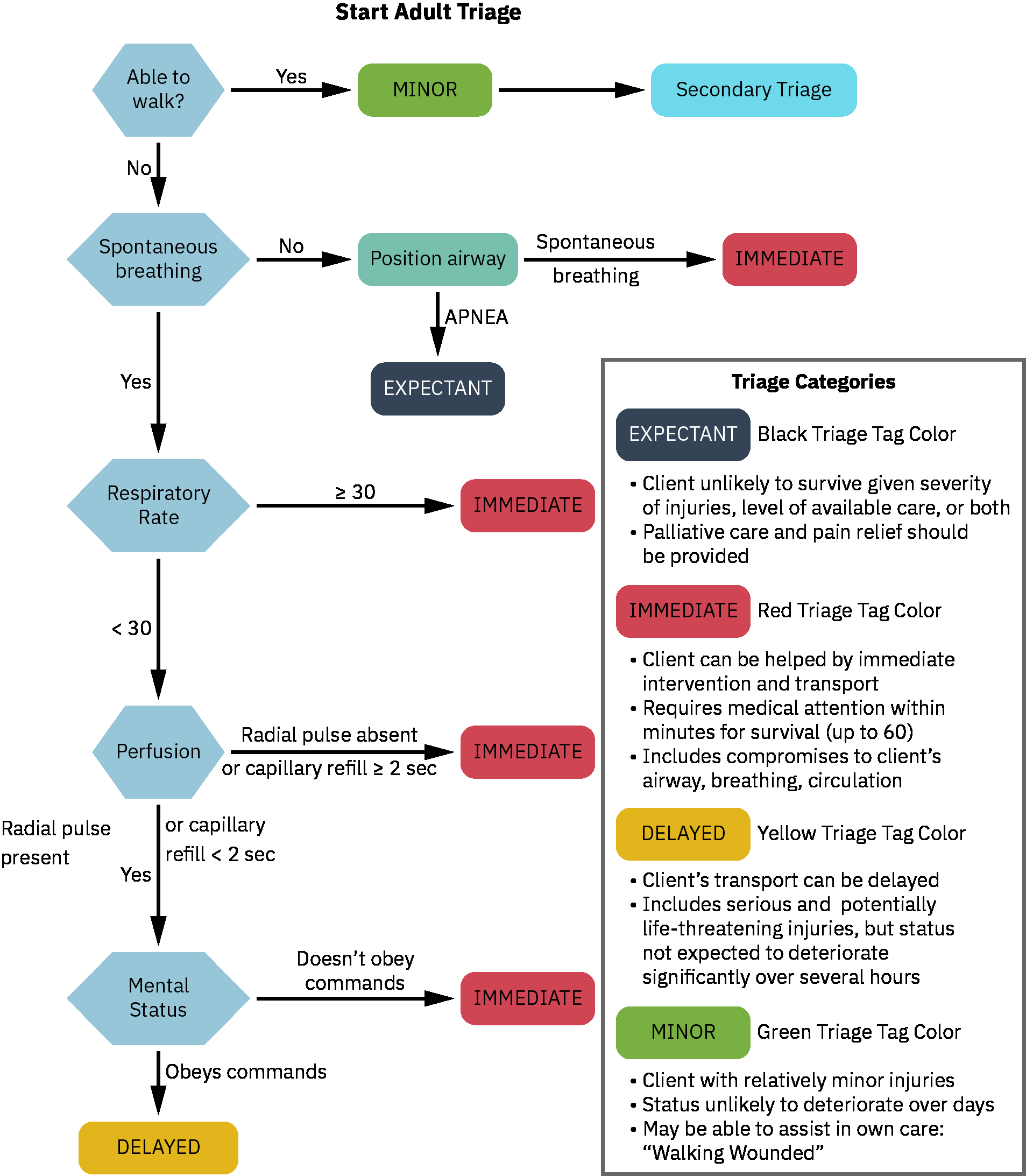 Illustration reference: OpenStax Population Health for Nurses Ch.32.5.
Illustration reference: OpenStax Population Health for Nurses Ch.32.5.
- Dominio de exposicion a riesgos: Exposiciones quimicas, biologicas y ambientales que requieren control de contaminacion y rutas de tratamiento dirigidas.
- Dominio de riesgo ambiental: Desastres relacionados con agua (marejada ciclonica, inundacion repentina, inundacion por deshielo, tsunami) y desastres de tierra (terremoto, deslizamiento, incendio forestal) que crean distintos patrones de evacuacion y falla de infraestructura.
- Dominio de alerta meteorologica:
watchindica condiciones favorables;warningindica riesgo inminente o en curso que requiere accion protectora inmediata. - Dominio de desastre biologico: Brotes de enfermedad infecciosa, pandemias y escenarios de bioterrorismo que requieren vigilancia sindromica, reporte de casos y operaciones de control de infecciones en sobrecarga.
- Dominio de exposicion masiva por bioterror: Reconocimiento temprano, valoracion protegida con PPE, montaje de zonas de descontaminacion, comunicacion de comando y triaje/transporte rapido reducen propagacion secundaria y mortalidad.
- Dominio de contramedidas federales: Strategic National Stockpile y contramedidas medicas (vacunas, antimicrobianos/antivirales/antidotos, diagnosticos y PPE) apoyan brechas de sobrecarga de corto plazo durante emergencias de salud publica.
- Dominio de escala de brote:
epidemicindica ocurrencia regional de enfermedad por encima de lo esperado;pandemicindica propagacion internacional en multiples paises/regiones. - Dominio de patron de brote: Brotes de fuente puntual (una sola exposicion compartida), brotes propagados (propagacion persona a persona) y brotes mixtos (mecanismos combinados).
- Dominio de determinantes de percepcion de riesgo: La adopcion de mensajes de brote varia segun si los riesgos se perciben como voluntarios versus impuestos, controlables versus controlados externamente, familiares versus novedosos, y de fuente confiable versus no confiable.
- Dominio de credibilidad de comunicacion de riesgo: Empatia/cuidado, honestidad/apertura, dedicacion/compromiso y competencia demostrada aumentan adherencia publica.
- Dominio de lecciones historicas de pandemias: Pandemias previas demuestran repetidamente propagacion por redes de movilidad/hacinamiento y control tardio cuando implementacion de respuesta esta fragmentada.
- Dominio de paquete de control no farmacologico: Aislamiento, cuarentena, uso de mascarilla, distanciamiento, higiene/desinfeccion y restricciones de movimiento son controles centrales cuando vacunas/terapeuticos no estan disponibles o se retrasan.
- Dominio de equidad en sobrecarga de fuerza laboral: Escasez de enfermeria y utilizacion inequitativa de la fuerza laboral reducen capacidad de respuesta y empeoran resultados durante olas severas.
- Dominio de equidad y estigma: Etiquetas estigmatizantes y mensajes excluyentes reducen pruebas, divulgacion, participacion en tratamiento y acceso equitativo a cuidados durante crisis infecciosas prolongadas.
- Dominio de manejo de pandemia prolongada: Algunas pandemias transicionan a cargas globales de larga duracion que requieren vigilancia sostenida, acceso a tratamiento y adaptacion de prevencion en lugar de solo respuesta de onda corta.
- Dominio de brote de alta consecuencia: Patogenos severos (por ejemplo enfermedad por virus Ebola) requieren control estricto de exposicion, confiabilidad de PPE de alto nivel y manejo protegido de contextos de exposicion de alto riesgo a fluidos corporales.
- Dominio de desastre tecnologico: Incidentes industriales/de transporte/de infraestructura, ciberataques y fallas de servicios que pueden escalar a exposicion quimica/radiologica y caida de sistemas de documentacion.
- Dominio radiologico-nuclear: Eventos de exposicion a radiacion con morbilidad aguda y tardia, riesgo de contaminacion de largo plazo y necesidades sostenidas de monitoreo de salud publica.
- Dominio de preparacion de fuerza laboral: Capacidad de dotacion y competencias en entornos clinicos, sistemas de salud publica y redes de respuesta voluntaria.
- Dominio de preparacion personal: Planificacion individual de enfermeria para comunicacion familiar, acceso a transporte y expectativas de activacion de rol durante desastres.
- Dominio de cultura de preparacion: Comunicacion de riesgo multilingue, operaciones de refugio culturalmente apropiadas y participacion de lideres comunitarios para mejorar confianza y participacion durante crisis.
- Dominio de preparacion hospitalaria: Planificacion de emergencia de la institucion que integra capacitacion de personal, evaluacion de competencias, rutas de comunicacion y flujos de asignacion de recursos.
- Dominio de comando de incidentes: Marco de comando estructurado que define roles, reporte y autoridad de decision durante operaciones de emergencia.
- Dominio NIMS/ICS: La respuesta multiagencia usa terminologia comun y roles de comando definidos (comandante del incidente, operaciones, planificacion, logistica, finanzas/administracion, enlace, seguridad y funciones de inteligencia/investigacion).
- Dominio de zonas de atencion: Eventos con capacidad CBRN pueden requerir separacion de zona caliente (contaminacion directa), zona tibia (triaje/descontaminacion) y zona fria (tratamiento/retencion).
- Dominio de evaluacion de simulacros: Simulacros de mesa, simulacion y habilidades seguidos por retroalimentacion posterior y planificacion de acciones correctivas para mejorar preparacion operacional.
- Dominio de capacidad de sobrecarga: Expansion de areas de atencion, personal e insumos para absorber volumen de pacientes por encima de operaciones normales.
- Dominio de comunicacion de emergencia: Comunicacion interna del personal guiada por politica mas coordinacion externa con familias, respondedores y aliados comunitarios durante crisis.
- Dominio de sobrecarga de control de infecciones: Contencion de brote/desastre usando precauciones de aislamiento, PPE, limpieza ambiental y cohortizacion de pacientes.
Valoracion de enfermeria
Enfoque NCLEX
Priorice primero amenazas inmediatas a la vida, luego evalua vulnerabilidad, riesgo de contaminacion y carga de salud conductual.
- Evalua tipo de desastre y perfil probable de riesgos (natural, causado por humanos, infeccioso o exposicion mixta).
- Evalua factores de vulnerabilidad social que puedan limitar evacuacion, acceso a recursos y capacidad de recuperacion.
- Evalua perfil local de riesgos y estacionalidad (por ejemplo tormentas severas, carga de calor, riesgo de incendio forestal, exposicion a terremoto/deslizamiento y terreno propenso a inundacion).
- Evalua fase actual de gestion de desastres para ajustar prioridades de intervencion.
- Evalua indicios tempranos de amenaza biologica (enfermedad febril agrupada, patrones inusuales de severidad, propagacion comunitaria rapida o historia atipica de exposicion) y reporta segun protocolo.
- En posibles contextos de bioterror, evalua indicadores centinela como animales muertos/moribundos inusuales, enfermedades/muertes severas no explicadas, vapores u olores atipicos y enjambres inusuales de insectos.
- Evalua patron probable de brote y dinamica de transmision (cluster de fuente compartida versus propagacion sostenida persona a persona) para guiar prioridades de contencion.
- Evalua disponibilidad de activos de comunicacion, coordinacion y colaboracion entre agencias de salud y aliados comunitarios.
- Evalua si planes de respuesta consideran acceso idiomatico, practicas culturales y liderazgo local confiable necesarios para comunicacion de emergencia equitativa.
- Evalua impulsores de riesgo percibido en la audiencia objetivo (control, familiaridad, momento esperado de beneficios y mensajero confiable).
- Evalua preparacion de fuerza laboral de enfermeria, incluyendo opciones de dotacion de sobrecarga, claridad de roles y necesidades de competencia just-in-time para despliegue en desastre.
- Evalua si planes de dotacion de sobrecarga incluyen movilizacion equitativa y completa de la fuerza laboral para prevenir brechas de personal evitables.
- Evalua preparacion de politicas de emergencia hospitalaria, incluyendo asignacion de roles de comando de incidentes, flujo de comunicacion interna/externa y desencadenantes de asignacion de recursos.
- Evalua hallazgos recientes de simulacros y retroalimentacion posterior para identificar brechas de competencia no resueltas en triaje, comunicacion y coordinacion de equipo.
- Evalua conflictos de preparacion personal para enfermeria desplegada (deber de cuidar versus obligaciones de seguridad familiar) antes de que ocurran eventos.
- Evalua categoria de triaje y trayectoria clinica usando protocolos establecidos de victimas masivas cuando estandares de sobrecarga estan activos.
- En respuesta MCI/violencia masiva, evalua primero estado de seguridad de la escena (por ejemplo agresor activo, riesgo de explosivo secundario y riesgos de colapso/incendio) antes del abordaje clinico.
- Evalua urgencia de triaje por clase y ventana esperada de tratamiento para priorizar necesidades inmediatas versus diferidas.
- Evalua si pacientes ambulatorios etiqueta verde podrian salir de areas de tamizaje mientras aun presentan riesgo de contaminacion para otros entornos.
- Evalua indicadores de contaminacion: sintomas de exposicion, residuo visible en piel/ropa, proximidad al sitio de liberacion y resultados de dispositivos de deteccion.
- Evalua necesidad de descontaminacion para proteger al paciente, personal, primeros receptores e infraestructura de atencion circundante de contaminacion secundaria.
- Evalua preparacion de capacidad de sobrecarga, incluyendo espacios de tratamiento expandibles, planes de personal suplementario y desencadenantes de asignacion de recursos de alto volumen.
- Evalua preparacion de control de infecciones en desastre (flujo de aislamiento, suministro de PPE, rendimiento de limpieza ambiental y factibilidad de cohortizacion) durante alta ocupacion.
- Evalua confiabilidad de comunicacion de emergencia para actualizaciones internas de comando y mensajes externos a pacientes, familias, EMS y agencias comunitarias.
- Evalua si estigma, discriminacion o desinformacion estan reduciendo busqueda de ayuda, adopcion de pruebas o adherencia en poblaciones afectadas.
- Evalua riesgo de interrupcion de acceso a cuidados (carreteras bloqueadas, instalaciones danadas, falla de comunicacion, perdida de energia electrica e interrupcion de medicamentos/equipo domiciliario).
- Evalua fallas de dependencia tecnologica (caida de EHR, compromiso de sistema de comunicacion, falla de dispositivo/equipo) que pueden alterar flujos de triaje y seguridad de medicacion.
- Evalua estado emocional de sobrevivientes por temor, ansiedad, desesperanza y declive funcional durante periodos de respuesta y recuperacion.
- En emergencias de enfermedad infecciosa, evalua rendimiento de tamizaje/pruebas, flujo de distribucion de vacunas y confiabilidad de precauciones de transmision.
- Durante recuperacion, evalua secuelas conductuales tardias incluyendo sintomas de PTSD, uso problematico de sustancias e indicios de riesgo suicida.
Intervenciones de enfermeria
- Construye planes de preparacion que integren analisis de riesgos, capacitacion de personal y educacion comunitaria.
- Use simulacros recurrentes de preparacion hospitalaria (mesa, funcionales y ejercicios multiagencia a escala completa) con retroalimentacion posterior para cerrar brechas de respuesta identificadas.
- Use planificacion de mitigacion con tres prioridades operacionales: comunicacion, coordinacion y colaboracion.
- Implemente acciones de respuesta para tratamiento que salva vidas, acceso a necesidades basicas y derivacion rapida a sistemas de refugio/recursos.
- Durante respuesta activa, apoye comunicacion del centro de comando, operaciones de refugio de emergencia, coordinacion de evacuacion y triaje rapido para poblaciones desplazadas/de alto riesgo.
- Integre inteligencia meteorologica y de riesgos de alertas publicas autorizadas en decisiones de dotacion, evacuacion y refugio en sitio.
- Aplique de forma consistente sistemas estandarizados de triaje de victimas masivas (por ejemplo START y JumpSTART pediatrico) y reevalue categorias cuando cambie condicion o disponibilidad de recursos.
- Use prioridades de etiquetas de victimas masivas para secuenciar cuidados bajo escasez (
REDamenaza inmediata a la vida,YELLOWlesion mayor urgente,GREENlesion menor diferida,BLACKexpectante/fallecido). - Use un marco de comando de incidentes para asignar responsabilidades claras y mejorar coordinacion durante operaciones de respuesta a desastres de evolucion rapida.
- Active temprano estructura de roles NIMS/ICS en eventos MCI para alinear comunicacion interagencial, seguimiento de recursos y operaciones de triaje-tratamiento-transporte del brazo medico.
- Dirija victimas ambulatorias por rutas de tamizaje de contaminacion y descontaminacion antes de movimiento no supervisado para reducir riesgo de propagacion secundaria.
- En incidentes de riesgo CBRN, opere por zonas: restringir ingreso a zona caliente, realizar descontaminacion/triaje rapido en zona tibia y brindar tratamiento en zona fria.
- Active planes de capacidad de sobrecarga abriendo areas adicionales de atencion, movilizando dotacion suplementaria y reasignando recursos limitados.
- Durante desastres infecciosos o de riesgo mixto, haga cumplir operaciones de contencion con precauciones de aislamiento, PPE, limpieza ambiental y flujos de cohortizacion.
- Brinde acciones de primera respuesta psicologica: promover seguridad, calma, conectividad, autoeficacia y esperanza practica.
- Inicie protocolos de descontaminacion cuando existan indicadores de contaminacion o cuando criterios de protocolo respalden descontaminacion precautoria.
- Use intervenciones especificas del riesgo (por ejemplo soporte de oxigenacion, rutas de antidoto/quelacion, precauciones de enfermedad transmisible y canales de reporte obligatorio) segun presentacion.
- Durante brotes infecciosos, apoye seguimiento epidemiologico, tamizaje/pruebas comunitarias, operaciones de vacunacion, prestacion de cuidados directos y educacion publica de prevencion.
- Durante respuesta a desastre biologico, escale rapidamente medidas de prevencion de infecciones (higiene de manos, PPE, aislamiento y seguimiento de exposicion) mientras coordina con canales de reporte de salud publica.
- Para sospecha de exposicion masiva biologica, implemente flujo de reconocimiento de exposicion: restringir exposicion adicional, establecer zonas de descontaminacion-tratamiento-limpieza, activar cadena de comando y triar/tratar/transportar victimas.
- Durante respuesta a desastre tecnologico, active planes de comunicacion/documentacion en modo caida, preserve controles de seguridad de medicacion/dispositivos y aisle sistemas comprometidos segun politica de incidente cibernetico.
- Coordine con salud publica y aliados de emergencia para solicitar apoyo Strategic National Stockpile/contramedidas medicas cuando activos criticos locales sean insuficientes.
- Durante respuesta epidemica/pandemica, refuerce flujos de ingreso de tamizaje-triaje, aislamiento inmediato para casos sospechosos y educacion comunitaria sostenida sobre higiene, vacunacion y busqueda temprana de atencion.
- Durante brotes respiratorios de alta letalidad, despliegue temprano paquetes de control no farmacologico y monitorice consistencia de adherencia entre sitios.
- Durante comunicacion de brotes, convierta hallazgos tecnicos en acciones de lenguaje simple, reconozca incertidumbre con transparencia y repita actualizaciones por canales confiables.
- Use lenguaje no estigmatizante y difusion centrada en equidad en todo mensaje pandemico para prevenir exclusion evitable de pruebas, tratamiento y seguimiento.
- Aclare temprano roles de comunicacion del equipo y responsabilidades de voceria en operaciones de respuesta para reducir mensajes mixtos.
- Coordine con estructuras de emergencia locales/estatales/federales cuando umbrales de sobrecarga superen capacidad institucional rutinaria.
- Construya planes de preparacion culturalmente inclusivos usando mensajeria multilingue, acomodando practicas culturales ligadas a dieta o duelo en flujos de refugio y asociandose con lideres/organizaciones comunitarias.
- Use educacion continua en curso y actualizaciones rapidas de evidencia (por ejemplo PPE, precauciones de transmision, terapeuticos emergentes) para mantener practica de respuesta segura.
- Use listas de verificacion de preparacion de enfermeria previas al evento que aclaren alertas/advertencias, expectativas de rol del empleador, obligaciones estatales de desastre aplicables, contingencias de traslado al trabajo y planes de comunicacion familiar.
- Use rutas de evacuacion y ubicaciones de refugio especificas de la organizacion, y considere pacientes con movilidad limitada que no pueden autoevacuar.
- Eduque a pacientes/familias de alto riesgo para mantener kit de emergencia listo (medicamentos esenciales, documentos clave e insumos basicos) para eventos de desplazamiento rapido.
- Apoye recuperacion con vigilancia repetida de salud conductual, vinculacion con recursos comunitarios y educacion enfocada en resiliencia.
Riesgo de contaminacion secundaria
El retraso de aislamiento o descontaminacion puede danar respondedores, personal y otros pacientes mientras altera operaciones de la institucion.
Farmacologia
El manejo farmacologico en desastres depende de la exposicion y puede incluir terapia de oxigeno, antidotos, agentes quelantes, antimicrobianos, sedantes para agitacion severa o agentes de control de convulsiones. La estrategia de medicacion debe alinearse con prioridad de triaje y protocolos especificos del riesgo.
Aplicacion del juicio clinico
Escenario clinico
Despues de un incidente de liberacion quimica, varios pacientes llegan simultaneamente con sintomas respiratorios, ansiedad y posible contaminacion cutanea.
- Reconocer indicios: Multiples victimas, posible exposicion toxica y riesgo de contaminacion para personal y ambiente.
- Analizar indicios: Prioridades inmediatas son via aerea-respiracion-circulacion, control de contaminacion y categorizacion de triaje.
- Priorizar hipotesis: El mayor riesgo incluye deterioro respiratorio rapido y contaminacion secundaria en el area de recepcion.
- Generar soluciones: Active protocolo de desastre, asigne categorias de triaje, inicie ruta de descontaminacion y despliegue acciones de apoyo conductual.
- Actuar: Implemente recepcion protegida con PPE, tratamiento especifico del riesgo y reporte/escalamiento coordinado.
- Evaluar resultados: El flujo de victimas se estabiliza, se previene exposicion secundaria y pacientes de alto riesgo reciben atencion definitiva oportuna.
Conceptos relacionados
- tipos de admision de pacientes triaje y preparacion de habitacion - Prioridades de triaje y flujo de admision durante operaciones rutinarias y de sobrecarga.
- seguridad individual y ambiental en la practica de enfermeria - Reconocimiento de riesgos ambientales y planificacion de seguridad enfocada en prevencion.
- hojas de datos de seguridad y comunicacion de riesgos quimicos - Identificacion de riesgos quimicos y documentacion de respuesta a exposicion.
- estadificacion de estres y crisis y respuesta de enfermeria especifica por tipo - Manejo de crisis y respuesta conductual en poblaciones afectadas por desastres.
- Public Health Nursing - Coordinacion de enfermeria a nivel comunitario en prevencion, respuesta de emergencia y recuperacion.
Autoevaluacion
- Por que el mapeo de vulnerabilidad social cambia prioridades de planificacion de desastres?
- Que hallazgos deben activar precauciones inmediatas de descontaminacion antes de ingreso rutinario?
- Como cambia la vigilancia de salud conductual de fase de respuesta a fase de recuperacion?