無家者與流離失所族群的心理健康
關鍵重點
- 住房不穩定既是精神疾病與物質使用障礙的成因,也可能是其結果。
- 障礙包含貧困、歧視、法律糾葛、服務有限與心理社會創傷負荷。
- 復元導向作法需要住房、健康、行為健康與社會支持系統協同。
- 護理師是評估、轉介、倡議與跨部門協作的關鍵連結者。
- 無家與健康是雙向關係:健康問題可導致無家、無家可致病,且無家會阻礙有效治療。
- 低門檻整合式醫療之家模型可降低無住所族群急診與住院使用率。
- 以人為中心術語(例如 unhoused/houseless 偏好)與去污名溝通可提升信任與參與。
- 退伍軍人、有子女家庭與偏鄉社區需要客製化外展,因障礙型態與在地資源不同。
- 社區護理接觸點常將心理健康支持與第一線實務照護(例如傷口照護、疫苗接種、基礎篩檢)搭配,以穩定治療參與。
- 此來源脈絡下的時點估計顯示大量無庇護負荷,需採低障礙外展,而非僅靠門診追蹤計畫。
- 在流離失所族群中,法律身分差異(難民與尋求庇護者)會改變安置路徑與實務健康服務可近性。
- 難民照護規劃應將創傷知情心理健康評估與傳染病篩檢、疫苗檢核及語言可近支持整合。
病理生理
無家與流離失所使個人暴露於慢性壓力、創傷、受害風險與照護中斷,這些因素均會惡化精神症狀與身體健康結果。重性精神疾病與物質使用障礙共病很常見,且可能形成循環性不穩定。
反覆失去住房會侵蝕社會支持與治療連續性,在缺乏整合介入時增加急性醫療使用並降低長期復元機率。
分類
- 住房不穩定因素:經濟衝擊、法律性遷離、歧視與可負擔住房不足。
- 流離失所法律身分領域:難民與尋求庇護者在法律承認與權益啟動時點不同,影響服務可近與連續性規劃。
- 無家成因領域:貧困、可負擔住房短缺、醫療不可負擔、家庭暴力、SUD 負荷與持續精神疾病風險。
- 風險矩陣領域:經濟壓力、健康負荷、家庭衝突/暴力暴露、社會孤立、法律行動(驅離/法拍)、災害流離失所、政策趨勢(仕紳化)、物質濫用與支持服務可近性受限。
- 臨床脆弱因子:重性精神疾病、SUD、創傷暴露與未治療共病。
- 服務可近障礙:交通缺口、保險限制、系統碎片化與偏鄉資源稀缺。
- 臨床可近障礙群:交通限制、服務碎片化、預約障礙、污名、不信任、社會孤立與生存需求競逐。
- 術語尊重領域:
homeless、unsheltered、unhoused與houseless可能承載不同生活意涵;評估應納入當事人偏好用語。 - 特殊族群領域:具 PTSD/焦慮負荷的退伍軍人無家、住房不穩下家庭/兒童發展風險,以及服務密度低的隱性偏鄉無家。
- 低門檻醫療之家模型:隨到隨看/彈性可近、街頭/庇護所外展、整合式初級-心理健康照護、現場生存支持與高強度跨機構照護管理。
護理評估
NCLEX 重點
同步評估立即安全、住房狀態與共病 SMI/SUD,以引導可行的現實照護規劃。
- 評估目前住房狀態、庇護所安全與即時生存風險。
- 評估精神症狀負荷、自殺風險與物質使用嚴重度。
- 評估目前住房脈絡下的實務疾病管理可行性(例如藥物儲存、衛生可近、飲食限制與傷口照護可持續性)。
- 評估可近障礙:交通、保險、身分證明文件與服務資格。
- 評估無家特異的實務照護障礙(赴約可行性、信任/不信任型態與即時生存資源需求)。
- 對新近流離失所/難民個案,評估營地/遷移路徑暴露風險(擁擠、衛生/飲水限制、疫苗史中斷與慢病治療延遲)。
- 詢問其偏好的住房相關稱呼,避免可能增加污名或導致脫離治療的身份標籤。
- 評估社會支持、法律壓力源與既往社區資源使用情形。
- 評估其接受動機治療與復元住房選項的準備度。
- 評估與未滿足基本需求負荷相關的急診使用型態與反覆住院風險。
- 評估與住房不穩定連動的刑事司法介入、逮捕/受害史與急診依賴型態。
- 評估特殊族群需求(退伍軍人身分、家庭/兒童安全與發展疑慮、偏鄉服務可近限制)。
- 謹慎評估創傷-迫害史(包含酷刑或性/性別暴力風險),並留意可能掩蓋心理痛苦的身體化表現(例如頭痛、腹痛、非特異疼痛)。
護理介入
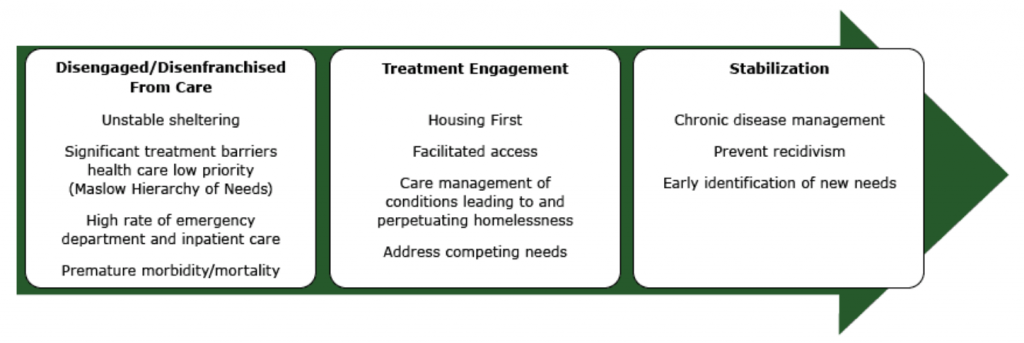 Illustration reference: OpenRN Nursing Mental Health and Community Concepts 2e Ch.17.2.
Illustration reference: OpenRN Nursing Mental Health and Community Concepts 2e Ch.17.2.
- 協調快速連結住房、個案管理與整合式行為健康服務。
- 針對 SUD/SMI 穩定化使用動機式晤談與復元導向規劃。
- 倡議跨機構的創傷知情、低障礙照護路徑。
- 與社工、法律援助與公共方案協作,以取得福利與交通可近支持。
- 在外展/社區場域中,整合即時實務照護(例如傷口處理、疫苗接種連結與基本健康檢查)與心理健康分流,以提升信任與追蹤完成率。
- 在可行時使用合格口譯員並兼顧方言/性別敏感性,同時清楚說明保密界線,以降低其對檢測結果影響移民/庇護流程的恐懼。
- 透過追蹤接觸點與社區夥伴溝通來維持連續性。
- 在可行時採用低門檻照護設計(隨到隨看能力、外展接觸與同場域整合服務)。
- 對經歷無家的兒童/家庭,及早協調學校健康與個案管理連結,以支持入學連續性、安全與發展追蹤。
- 將即時生存支持(食物券、衛生包、衣物、公車票與交通協助)納入臨床穩定化的一部分。
- 與難民安置與專科支持機構合作,對齊傳染病篩檢、疫苗補接種、創傷服務與法律-社會導航。
- 當住房與自我照顧穩定性提升時,將個案轉銜至傳統初級照護場域,同時維持連續性防護。
- 使用庇護所/日間接待中心/行動診所的收案合作,降低首次接觸障礙並加速轉介完成。
- 將符合資格個案轉介至結合穩定安置與諮商/支持服務的復元住房方案。
- 與地方/州/聯邦機關協調資金路徑,以擴充支持性住房、整合 SUD 治療與偏鄉外展能力。
碎片化風險
面對多重結構性障礙個案時,若僅做孤立轉介而無協調追蹤,往往會失敗。
藥理學
藥物療效取決於穩定可近性、儲存可行性與追蹤連續性。護理照護應優先支持實務依從、在可行時簡化處方,並與外展式服務整合監測。
臨床判斷應用
臨床情境
一名無住所且合併雙極性疾患與酒精使用的個案回報反覆失去庇護、漏服藥物與急診反覆就醫。
- 辨識線索:臨床不穩定與住房及服務可近中斷相關。
- 分析線索:SMI/SUD 與結構性障礙彼此強化。
- 優先假設:立即優先事項是安全、住房連結與治療連續性。
- 提出方案:建立含外展精神科、個案管理與復元住房轉介的整合計畫。
- 採取行動:啟動跨專業協調與短間隔追蹤。
- 評估結果:危機就醫減少,藥物連續性改善。
相關概念
- 物質使用障礙 - 在住房不穩脈絡中常見的共病狀況。
- 因應成癮 - 復元支持對住房穩定至關重要。
- 心理健康照護中的社區需求 - 用於規劃的社會決定因素架構。
- 照護協作與協調 - 跨部門協調可驅動結果改善。
- PTSD 與退伍軍人創傷 - 退伍軍人創傷負荷可能提高無家風險,且需目標式轉介路徑。