家庭暴力與親密伴侶暴力
關鍵重點
- 家庭暴力與 IPV 包含親密關係中的身體、性、情緒與經濟虐待。
- IPV 也包含用於維持權力與控制的跟蹤騷擾與脅迫性心理攻擊。
- 倖存者可能呈現細微模式,而非直接揭露。
- IPV 常以循環模式反覆出現:緊張累積、暴力事件、蜜月/和解期。
- 嚴重身體 IPV 暴露在不同性別中都很常見(終生約女性 22%、男性 14%),並伴隨顯著傷害與凶殺負擔。
- 普遍性、私密、創傷知情篩檢是核心護理安全介入。
- 護理照護優先自主權、安全規劃與資源連結,而非命令式指示。
- 受害者可為女性或男性,也可發生於異性戀或 LGBTQ+ 關係。
- IPV 是成人最常見的安全威脅之一,因此護理中的早期辨識與私密篩檢是高優先行動。
- 在妊娠期,IPV 與早產、低出生體重、胎兒受傷、母體憂鬱/焦慮/PTSD 及母胎死亡風險相關。
病理生理
IPV 透過反覆脅迫、恐懼制約、隔離與控制喪失,造成累積性身體傷害與心理創傷。虐待動力常依升級與和解模式反覆,進而使求助更複雜。
IPV 中的生殖脅迫與性暴力可增加非預期妊娠、性傳染感染暴露及長期生殖損害風險。慢性虐待也與焦慮、憂鬱、睡眠障礙與身心症狀負擔相關。
長期 IPV 負擔可包含慢性心血管、消化、生殖、肌肉骨骼與神經系統狀況,並可能增加吸菸、暴飲與高風險性行為。
分類
- 暴力形式:身體、性、情緒/心理、經濟及脅迫性控制行為。
- 其他 IPV 形式:跟蹤騷擾與非身體性性脅迫事件(例如脅迫性性訊息)。
- 關係情境:現任或前任親密伴侶,且與家內/家庭暴力存在重疊。
- 暴力循環領域:緊張累積、暴力事件與蜜月/和解階段,且有反覆循環風險。
- 風險模式領域:控制行為升級、社會隔離與反覆原因不明傷害。
- 臨床影響領域:即時安全威脅加上慢性創傷相關健康後果。
- 理論導向衛教領域:權力-控制策略與基於平等的健康關係行為對照。
- 青少年情境:青少年約會暴力;在 LGBTQ+ 青少年及涉及物質的非自願性接觸中風險更高。
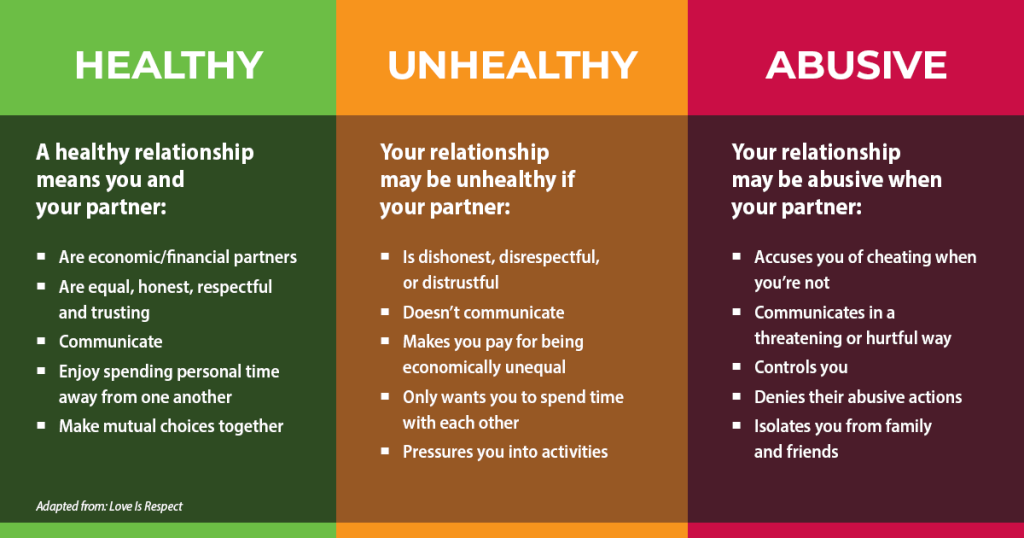 Illustration reference: OpenRN Nursing Health Promotion Ch.6.3.
Illustration reference: OpenRN Nursing Health Promotion Ch.6.3.
護理評估
NCLEX 重點
先私密評估、常規化篩檢,再於任何規劃討論前判定即時危險。
- 使用保密、直接語言篩檢所有育齡女性及其他高風險個案。
- 在高收益入口情境進行常規 IPV 篩檢,包括初次基層照護就診、OB-GYN 就診、急診就診與住院入院流程。
- 評估傷害、延遲就醫模式、反覆焦慮/憂鬱就診與伴侶控制行為。
- 評估高懷疑利用模式:頻繁急診/急症門診、失約,以及即使有傷害仍延遲治療。
- 評估報告機轉與觀察到的傷害嚴重度/分布不匹配模式(例如反覆「跌倒」但出現模式化瘀傷)。
- 評估現任或前任伴侶施加的跟蹤騷擾、脅迫性攻擊與基於恐懼的控制動態。
- 評估全生命週期復發風險,包含童年或青春期既往家庭暴力暴露。
- 評估生殖脅迫、性暴力及離開關係的障礙。
- 評估妊娠相關警訊,如在脅迫控制情境下晚期才開始產檢及反覆流產。
- 評估伴侶干擾處方或藥物取得導致的用藥不遵從。
- 判定即時致命風險及兒童/受扶養人是否處於危險中。
- 評估伴侶是否過度關注、言語辱罵、替個案回答或拒絕離開房間。
- 若無法安全確保私密環境,不要在伴侶面前強迫揭露,應安排更安全的私密複篩機會。
- 可用時採用適配妊娠情境的結構化篩檢工具(例如 HITS:4 題 1-5 分;總分 >10 提示 IPV 篩檢陽性)。
- 使用已驗證 IPV 風險工具時,先確認個案獨處且可自由表達,再執行工具。
- 在聚焦身體檢查中評估可疑傷害模式(頭/頸/牙/生殖器創傷、軀幹中央傷害、防禦性前臂傷、不同年齡瘀傷、可能勒頸徵象)。
- 評估社會隔離、拒絕脫衣或接受生殖道/直腸/口腔檢查,以及與創傷反應一致的解離或情感平淡表現。
- 評估近期重複受害風險,因為復發可在前次事件後不久發生。
- 評估準備階段,並承認許多倖存者初期可能不會選擇離開關係。
- 當懷疑仍存在時於後續就診重複篩檢,因反覆、常規化詢問可隨時間提高揭露率。
- 精確記錄客觀發現與個案原話陳述。
護理介入
-
提供肯定與支持,避免指責或施壓語言。
-
避免責怪受害者語言(例如「你為什麼不離開」),將責任明確歸於施暴伴侶行為。
-
採用私密、非評判訪談,使用精簡開放式問題(例如詢問是否「受傷」或「被惡劣對待」),避免強迫性標籤用語。
-
當解釋模糊或不一致時,使用溫和追問與支持性傾聽,以建立信任優先於立即揭露。
-
在法律限度內保障保密,包括強制通報與重大危險警示義務例外。
-
在報復風險高的急性照護場景下,依政策協調保密防護(例如受控病房進入/訪客篩檢及位置資訊限制揭露)。
-
不強迫揭露、離開關係或報案;採共同決策並尊重倖存者節奏。
-
協助個別化安全規劃(住房、子女、工作、緊急聯絡人、證件)。
-
適當時使用簡短結構化篩檢(例如 SAFE:Stress/Safety、Afraid/Abused、Friends/Family、Emergency plan)。
-
在存在隱私障礙的場景中,可考慮電腦輔助自填訪談流程以提升保密揭露機會。
-
依政策可用時使用結構化危險篩檢支持(例如經驗證危險評估工具)。
-
優先進行致命風險檢核:既往勒頸、槍枝可及性及施暴者自殺傾向(威脅、既往企圖、具體計畫、手段可及性)。
-
在可用時考慮情境特異驗證工具(例如 ODARA、SHARP 或關係暴力問卷)以強化風險分層。
-
連結社工、庇護所、心理諮商、法律資源與危機專線。
-
在有助於倖存者理解與安全規劃時,使用「權力-控制」與「平等關係」框架進行虐待辨識衛教。
-
在臨床與社區場景提供預防衛教,強化健康、尊重、非暴力關係規範。
-
向個案與家庭衛教時強化與美國疾病管制與預防中心(CDC)一致的多層預防:健康關係教育、旁觀者/成人參與、早期家庭訪視與親職支持、保護性環境設計、經濟支持與以倖存者為中心服務。
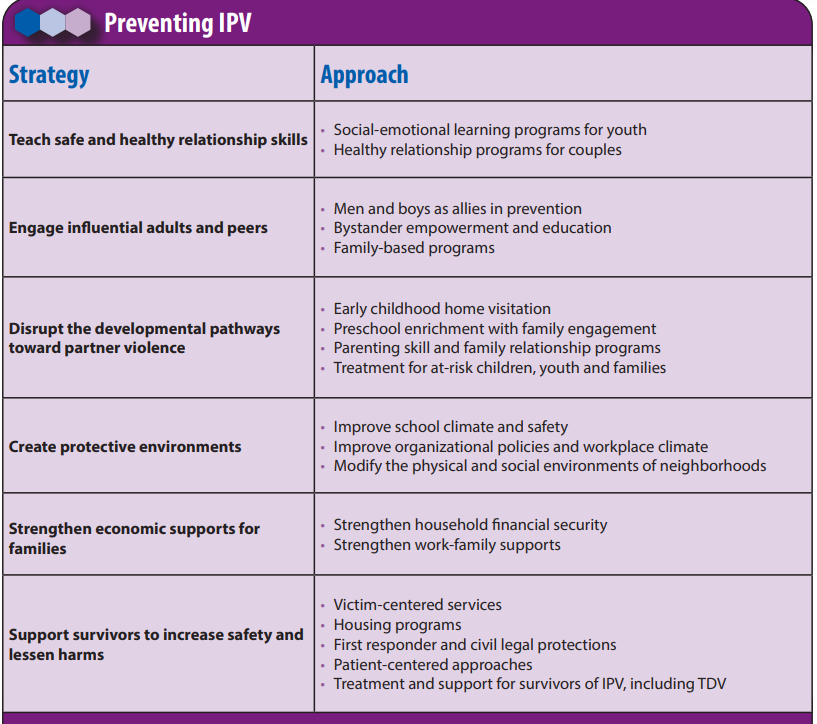 Illustration reference: OpenRN Nursing Health Promotion Ch.6.3.
Illustration reference: OpenRN Nursing Health Promotion Ch.6.3. -
提供保密的全國與在地 IPV 資源(例如家庭暴力專線與創傷聚焦轉介服務)。
-
協助個案完成個別化線上安全計畫,並在出院前確認其可安全存取專線資源。
-
遵循州與機構通報要求。
-
對具自主決策能力的成年人,依司法轄區要求執行通報;對家庭中處於風險的兒童或受扶養高齡者,另行升級強制通報事項。
-
在司法轄區規定「具自主能力成年人 IPV 不納入常規強制通報」時,若無獨立強制傷害/犯罪觸發,應優先倖存者同意與協作式安全規劃後再外部通報。
-
將分離期視為高風險時段:離開期間和離開後暴力可急遽升高,且重度凶殺常集中於分離期;出院前需完成個別化安全計畫。
-
安排可保護保密性與持續安全的追蹤。
-
以客觀描述與直接引語記錄傷害;避免在敘述中使用法律結論或診斷性標籤。
-
記錄檢查時間戳與可知的「事件至檢查」間隔估計,以支援縱向模式回顧。
立即離開指令傷害
在沒有可執行安全計畫的情況下要求倖存者立即離開,可能增加短期危險。
藥理學
| 藥物類別 | 範例 | 關鍵護理考量 |
|---|---|---|
| [anxiolytics] | 急性危機症狀情境 | 僅可短期支持;必須與安全與心理社會介入配合。 |
| [antidepressants] | 持續創傷相關情緒症狀 | 與諮商及暴力復原服務整合時更有效。 |
臨床判斷應用
臨床情境
一名個案反覆出現瘀傷並要求快速出院,且陪同伴侶拒絕離開診間。
- 辨識線索:傷害模式與伴侶控制提示可能存在 IPV。
- 分析線索:在伴侶在場時揭露可能不安全。
- 優先假設:優先事項是私密篩檢與即時安全評估。
- 提出方案:安全分離個案、進行篩檢、記錄並啟動社工支持。
- 採取行動:開始由倖存者主導的安全規劃與轉介。
- 評估結果:個案獲得保密支持與可執行安全路徑。
相關概念
- 針對女性暴力的發生率、歷史與心理社會因素 - 為 IPV 評估提供流行病學與理論基礎。
- 性虐待與性侵照護 - 性暴力可與 IPV 並存。
- 針對女性暴力的心理創傷 - 心理健康後遺症需要縱向照護。
- 治療性溝通 - 信任與肯定可提升揭露率。
- 文化勝任照護 - 身分敏感照護可降低求助障礙。
自我檢核
- 即使未直接揭露,哪些互動線索可提示脅迫性控制?
- 為何安全規劃必須由倖存者主導,而非由提供者主導?
- 哪些記錄實務最能同時支持照護與法律完整性?