以人為中心照護基礎、共享決策與自我管理
重點摘要
- 以人為中心照護會將病人目標、價值觀、社會脈絡與信念整合進照護計畫。
- 共享決策與自我管理支持可改善慢性與複雜照護結果。
- 身體、情緒與靈性需求應一併評估,而非割裂處理。
- 發展階段與生命事件可能隨時間改變照護偏好與障礙。
- 關懷關係(融洽與信任)加上同理在場,是有效全人評估與規劃的基礎。
- 計畫應明確納入身分肯認偏好與隱私/尊嚴期待,尤其在既往醫療經驗降低信任時。
- 病人中心計畫可提升遵從性、安全與滿意度,並隨時間降低可避免檢查、處置與再住院。
- 有效病人中心照護會同等重視情緒福祉與身體舒適,並整合社會、靈性與財務脈絡。
- 家庭參與偏好與及時資訊共享可支持知情決策與更佳照護連續性。
病理生理學
以人為中心照護是照護提供框架,而非疾病機轉。它形塑護理師如何蒐集線索、排序問題,並與病人及家庭共同制定計畫。照護計畫與病人優先事項越對齊,遵從、參與與連續性越好。
若照護排除偏好或脈絡,痛苦會上升且參與常下降。相對地,以人為中心規劃可在臨床狀況變化時支持信任、務實目標與更安全決策。
分類
- 歷史基礎:Rogers 提出的以人為中心治療原則,影響了共享決策與現代以人為中心護理照護。
- 以病人為中心照護:強調病人主動參與、溝通與協調服務。
- 以人為中心照護:將焦點擴展到社會、文化與靈性價值,以及個別化目標與偏好。
- 全人照護:整合身心靈,並在安全且適當時納入互補方法。
- 操作原則領域:當代以人為中心框架將共享決策與結構化自我管理支持列為核心實務要素。
- SHARE 流程領域:AHRQ SHARE 為五步共享決策方法,使病人參與在決策形成與追蹤全程維持核心地位。
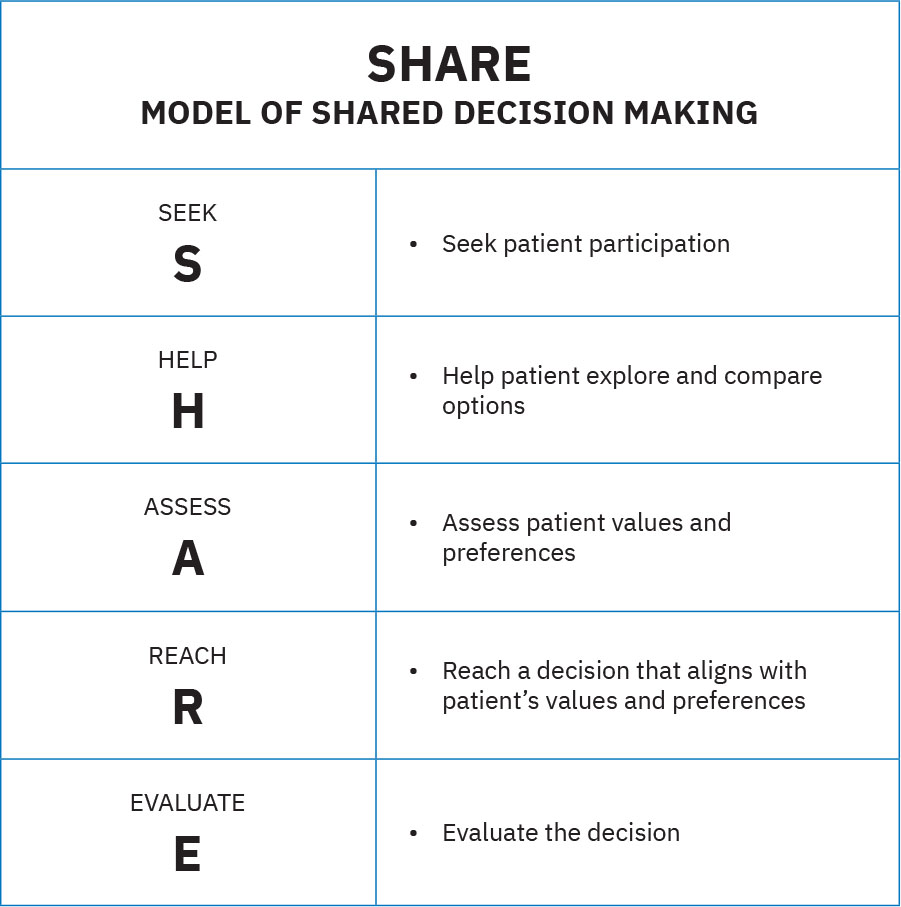 插圖參考:OpenStax Fundamentals of Nursing Ch.15.2。
插圖參考:OpenStax Fundamentals of Nursing Ch.15.2。 - 病人中心屬性領域:將家庭作為偏好照護夥伴、及時共享資訊、尊重文化與社經脈絡,並在正確時間與地點提供適切照護。
護理評估
NCLEX 重點
優先題常測驗護理師是否在定案介入前,先釐清價值觀與偏好。
- 評估病人目標、信念,以及其在共享決策中的偏好角色。
- 評估既往醫療傷害或不信任經驗;若未主動重建信任,可能降低參與。
- 評估病人對透明資訊共享(風險/效益/替代方案)與書面行動計畫的偏好。
- 評估數位參與工具(例如病人入口系統)的可近性與準備度,以支持持續檢驗結果檢視與治療參與。
- 評估身體與生理優先事項,例如疼痛、活動力、排泄與安全。
- 評估情緒因素,例如恐懼、悲傷、焦慮與自我管理準備度。
- 及早評估處置相關恐懼障礙(例如 MRI 前幽閉恐懼),以安排替代方案或支持措施。
- 評估靈性偏好、實踐與期望支持。
- 在更高層次社會/尊重目標前,依生理優先安全邏輯(Maslow 序列)判定優先順序。
- 評估身分肯認照護偏好(例如姓名/代名詞使用與隱私界線),並納入規劃。
- 評估可能改變因應、同意與治療參與的發展與生命事件因素。
- 評估安全/保障脈絡,包括保險給付、經濟壓力與可用社會支持,這些均可能影響計畫可行性。
- 評估病人所定義的家庭/支持系統(含選擇性家庭)及允許接收私人健康資訊的人員。
- 評估既有信念與過去負面醫療經驗或創傷,這些可能改變對建議計畫的接受度。
- 評估實務限制(例如照顧角色、工作義務、交通或居家支持限制)是否改變可行照護選項。
- 評估病人是否希望家庭/支持者參與查房、交班與治療討論。
- 評估病人最重視事項,以及現行醫囑與照護目標是否仍與已記錄指示一致。
護理介入
- 透過共享決策比較選項,並使計畫與病人優先事項對齊。
- 使用白話、無術語障礙語言與透明風險/效益討論,支持病人自主決策。
- 以清楚語言教導自我管理技能,必要時搭配回示範。
- 共創書面且個別化行動計畫,將治療步驟連結到病人定義的人生目標。
- 在處置後、檢驗結果回報後或藥物調整後,使用結構化追蹤互動,以降低不良事件並強化連續性。
- 可行時採用整合服務路徑,使治療選項、福祉目標與整體需求共同規劃。
- 協調跨專業資源,以回應複雜身體、情緒與靈性需求。
- 依病人偏好與能力,納入家庭或法定決策者(適用時含指定醫療代理)參與。
- 當安全/保障需求威脅遵從性時,及早連結病人/家庭至財務與社會支持資源。
- 維持具歡迎感且身分肯認的環境,並將隱私/尊嚴保護視為不可妥協的計畫要素。
- 僅向病人核准對象分享資訊,以維護保密界線。
- 當語言不一致可能限制偏好辨識或知情選擇時,使用合格醫療口譯。
- 在重大轉銜、新診斷或重大生命事件後重新評估目標。
- 當既往失落或創傷干擾復原與參與時,協調創傷知情或悲傷支持轉介。
- 透過積極傾聽、眼神接觸、適當時治療性觸碰,以及文化尊重的情緒支持等關懷行為強化信任。
- 若病人偏好,邀請其指定家庭/支持者參與查房或交班討論。
- 及時向病人與指定支持者更新資訊,使決策持續知情且與價值一致。
偏好-計畫錯配
忽略價值觀、發展脈絡或靈性偏好的計畫,會增加不遵從與可避免的不良結果。
藥理學
藥物治療仍重要,但當用藥計畫被整合進支持理解、遵從與持續自我管理的以人為中心策略時,結果會更佳。
臨床判斷應用
臨床情境
一位術後病人表示疼痛控制不佳、害怕再次處置,並在治療決策前請求祈禱支持。
- 辨識線索(Recognize Cues):身體、情緒與靈性需求皆在活化狀態。
- 分析線索(Analyze Cues):單一領域規劃很可能失敗。
- 優先假設(Prioritize Hypotheses):當前優先是疼痛控制、安全與信任建立。
- 提出方案(Generate Solutions):採用共享決策、加入靈性支持並提供清楚自我管理教學。
- 採取行動(Take Action):執行跨專業計畫並記錄偏好。
- 評估結果(Evaluate Outcomes):參與度與症狀控制改善。
相關概念
- 以人與家庭為中心照護 - 擴展包容性家庭與身分敏感照護實作。
- 組織文化、病人中心、協作與安全框架 - 將以人為中心目標連結至團隊與系統工作流程。
- 自我管理與協作式慢性照護 - 將長期自我管理支持操作化。
- 全人健康與介入 - 補充全人與互補介入策略。
- 靈性評估與病人中心照護規劃 - 提供結構化靈性探詢與規劃。
自我檢核
- 在日常護理決策中,以人為中心照護如何比以病人為中心照護更廣?
- 哪些發現代表在生命事件後需要更新照護計畫?
- 為何自我管理支持應視為持續過程,而非一次性衛教事件?