護理實務中的健康與疾病模型
重點摘要
- 健康模型會形塑護理師如何評估需求、溝通風險與設計介入。
- 生物醫學模型聚焦疾病過程;全人與健康福祉模型則納入心理社會與脈絡因子。
- 健康信念模型與健康促進模型等行為模型可指引預防諮詢。
- 護理中高效行為改變理論包含社會認知理論、計畫行為理論、健康信念模型、跨理論模型與 Pender 健康促進模型。
- 社區層級行為改變規劃亦可使用創新擴散理論,提升新健康實務採納。
- 包含 Maslow 在內的需求導向模型可協助安全排序介入優先順序。
- 醫學視角模型除疾病治療外,也延伸到靈性意義、以人為中心成長與連結性。
- 健康與健康福祉相關但不同:健康描述多面向狀態;健康福祉強調以主動生活型態選擇追求平衡。
病理生理學
健康模型屬概念框架而非生物路徑。它透過界定何謂「健康」、行為改變由何驅動,以及如何解讀風險來組織決策。
模型選擇會影響照護結果:狹隘的「僅疾病」框架可能漏掉社會與行為驅動因子,而廣泛全人框架可改善長期遵從與預防成效。
分類
- 生物醫學模型:以疾病為中心的診斷與治療強調。
- WHO 健康框架:健康是完整的身體、心理與社會福祉,而非僅無疾病。
- 全人/健康福祉模型:整合身體、心理、情緒、智能、社會、靈性、文化與環境面向。
- 全人健康模型重點:在身體、情緒、社會與靈性維度維持平衡,並將預防聚焦根本原因(如營養、運動、壓力與環境暴露)。
- 健康狀態框架:身體、情緒、社會、智能與靈性狀態彼此連動。
- 健康福祉行動框架:主動追求身體、情緒、社會、職業、靈性、智能、環境與財務等面向。
- Dunn 高層次健康模型:透過 being、belonging、becoming 與 befitting 領域進行持續成長。
- 行為模型:健康信念模型與健康促進模型,用於風險感知與行為改變。
- 認知-行為共同概念領域:行為由認知中介,僅有知識不足以改變;感知-動機-技能-社會脈絡共同形塑結果。
- 社會認知理論(SCT):行為反映個人因素、環境與既往行為間動態互動;自我效能強烈預測規劃行為採納。
- SCT 應用構念領域:互惠決定論、行為能力、結果預期、自我效能、觀察學習與增強,共同指引介入設計。
- 計畫行為理論(TPB):行為意向受態度、主觀規範與知覺行為控制影響;可行性與可近性決定後續落實。
- 健康信念模型(HBM)構念:感知易感性、感知嚴重性、感知效益、感知障礙、行動線索與自我效能。
- HBM 策略對位領域:風險個人化、後果框定、障礙降低、準備度線索與信心建立行動,分別對應各構念。
- 跨理論模型(TTM):前意圖、意圖、準備、行動、維持與終止,並可能出現非線性復發移動。
- 創新擴散領域:社區採納新健康實務取決於創新特性、溝通管道、社會系統動態與採納時間歷程。
- 擴散屬性領域:相對優勢、相容性、複雜度、可試行性與可觀察性會影響採納速度與規模。
- 擴散採納者領域:創新者、早期採納者、早期多數、晚期多數與落後者需客製參與策略。
- Pender 健康促進模型(HPM)信念組:感知效益、感知障礙、自我效能、活動相關情感、人際影響、情境影響、行動承諾與即時競爭需求/偏好。
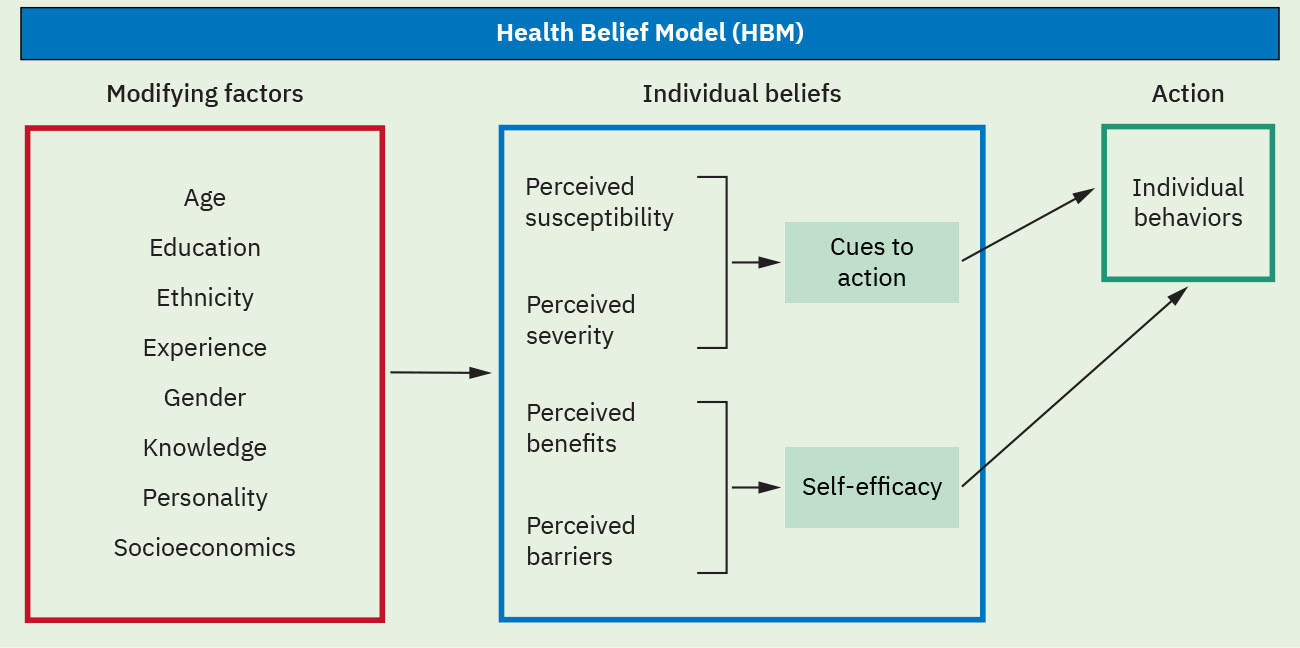 插圖參考:OpenStax Fundamentals of Nursing Ch.4.2。
插圖參考:OpenStax Fundamentals of Nursing Ch.4.2。
- 健康促進模型(HPM)結構:個人特徵與經驗、行為特異認知與情感,以及行為結果。
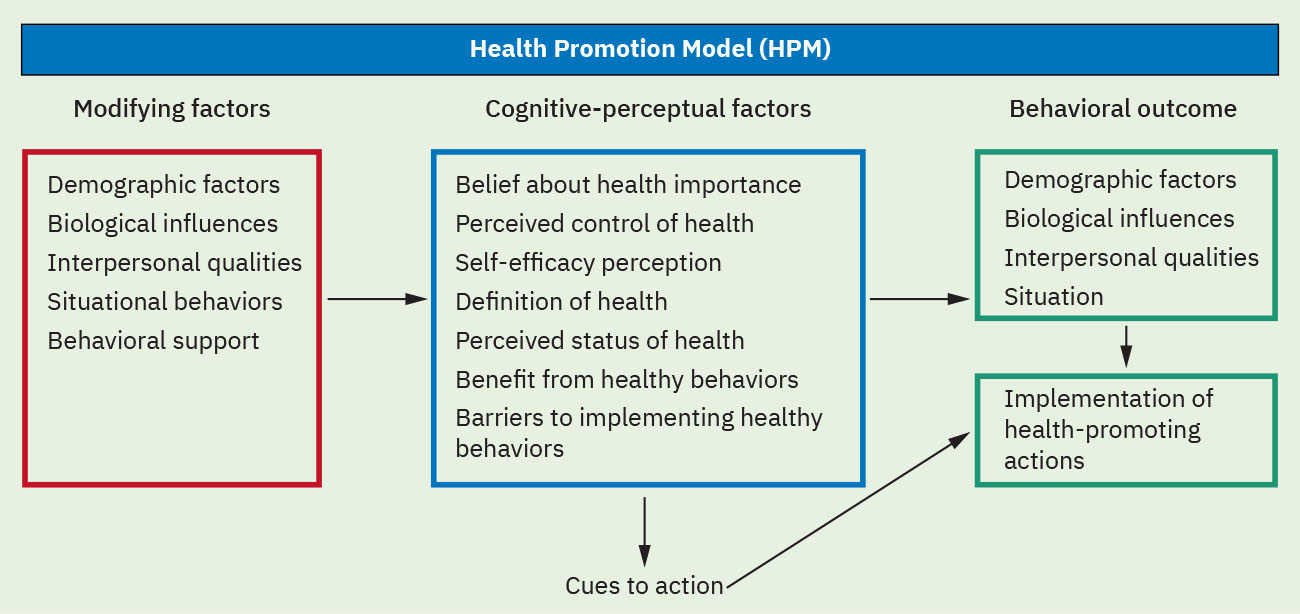 插圖參考:OpenStax Fundamentals of Nursing Ch.4.2。
插圖參考:OpenStax Fundamentals of Nursing Ch.4.2。
- 需求優先模型:以 Maslow 階層安排照護優先順序。
- 醫學視角模型:療癒與意義中的宗教、人本與超個人觀點。
- 健康-疾病連續體模型:生物醫學、身心與存在主義框架,在身體、心理與目的權重上各異。
醫學視角模型差異
- 一般醫學模型:將健康界定為無疾病,強調診斷/治療(如藥物與處置),同時使用疫苗、篩檢與生活型態調整等預防策略。
- 宗教模型:將健康視為身體、心理與靈性福祉,由與更高力量關係、信仰實踐與社群意義系統所支持。
- 人本模型:優先以人為中心照護、獨特價值、自我覺察、個人成長,以及基於同理與相互尊重的協作溝通。
- 超個人模型:強調超越自我邊界發展、靈性或神祕經驗,以及與更大整體的連結。
健康-疾病模型對照
- 生物醫學:身體系統框架;最適用急性疾病機轉,但可能低估心理社會脈絡。
- 身心模型:心理痛苦可表現為身體症狀,強化身心互動。
- 存在主義:聚焦意義、真誠、責任,以及個體如何回應不確定性、痛苦與死亡。
護理評估
NCLEX 重點
將模型選擇對應臨床問題:急性生理不穩定 vs 長期行為改變。
- 評估目前計畫是否過度強調疾病治療而忽略行為/脈絡。
- 評估病人是否只以身體症狀定義健康,而忽略情緒、社會或生活型態面向。
- 評估病人對易感性、嚴重性、效益與障礙的信念。
- 評估意向驅動因子與 TPB 要素(態度、主觀規範、知覺行為控制)。
- 評估病人對健康促進行為改變的準備度。
- 在選擇介入強度前先評估改變階段(含復發移動)。
- 評估阻礙更高層次參與的未滿足基本需求。
- 評估模型在急性、慢性與預防照護脈絡中的適配性。
- 評估痛苦型態是否提示身心因素或存在性意義衝突。
- 當病人採宗教或超個人療癒框架時,評估靈性信念與社群支持。
護理介入
- 對急迫生理穩定需求使用生物醫學框架。
- 在慢性與恢復規劃中整合全人評估。
- 處理失衡根本原因,並教練病人做出支持全人福祉的知情日常選擇。
- 使用 Dunn 對位教練:強化自我覺察(being)、連結感(belonging)、成長目標(becoming)與預防性自我照護選擇(befitting)。
- 對預防目標應用信念與動機導向諮詢。
- 使用 SCT 導向教練,透過小成功、示範與支持回饋建立自我效能。
- 使用 TPB 導向諮詢,並行處理態度、規範與實務控制障礙。
- 依準備度設定分階段且務實的健康促進目標。
- 使用 HBM 構念辨識採納受限是否源於低威脅感知、高障礙或弱行動線索。
- 使用 HPM 信念映射客製護理諮詢,降低即時競爭需求造成的失敗。
- 使用 SCT 構念對位教練:技能訓練、小步驟目標、示範與增強,以改善持續行為改變。
- 在社區方案中使用創新擴散規劃:降低複雜度、提升可試行性,並鎖定早期採納者以加速擴散。
- 建立可提升病人賦能與支持性環境可近性的計畫。
- 將預防諮詢與持續教育及技能建構配對,以維持行為改變。
- 當目標包含靈性實踐、非傳統療法或意義導向照護偏好時,整合病人價值觀。
- 隨病人脈絡變化重新評估並調整模型側重。
模型僵化風險
對所有情境僵硬套用單一模型,可能導致計畫不完整與較弱結果。
藥理學
當生物醫學處方搭配行為導向遵從支持與脈絡障礙評估時,用藥計畫成效更佳。
臨床判斷應用
臨床情境
一位高血壓病人反覆錯過追蹤,且儘管理解診斷細節仍拒絕生活型態改變。
- 辨識線索(Recognize Cues):已具生物醫學理解,但行為改變受限。
- 分析線索(Analyze Cues):信念、動機或障礙因子可能未被處理。
- 優先假設(Prioritize Hypotheses):除疾病模型外,仍需健康信念與健康促進模型。
- 提出方案(Generate Solutions):引出感知障礙、設定小目標並對齊支持系統。
- 採取行動(Take Action):實施混合模型照護計畫並追蹤教練支持。
- 評估結果(Evaluate Outcomes):遵從性與風險因子控制改善。
相關概念
- Maslow 需求階層 - 用於安全排序的需求優先框架。
- 人本理論與治療 - 以人為中心成長、同理與自我覺察框架。
- Healthy People 2030、健康公平與社會決定因子 - 人口層級預防導向。
- 護理中的循證決策 - 將模型導向決策與證據整合。
自我檢核
- 何時生物醫學模型是必要但不足?
- 健康信念模型與健康促進模型在實務應用上有何差異?
- 為何模型選擇應隨照護歷程演進?