有效專業溝通與動機式晤談
重點整理
- 有效護理溝通應具備事實性、實用性、清晰性、簡潔性與適當說服力。
- 專業溝通包含理解、尊重稱謂/代名詞、可信度、堅定表達與解決導向。
- 非語言傳遞(語調、節奏、肢體語言、平視在場)對訊息影響常大於文字本身。
- 動機式晤談(MI)可在不施壓下促進行為改變。
- OARS 技巧(開放式提問、肯定、反映式傾聽、摘要)可提升共享決策品質。
- MI 在「思考期」的矛盾心理特別有用,因為「yes, but…」語句常揭露改變的關鍵障礙。
- 有組織的跨專業溝通可改善協作規劃並減少協調落差。
- 在日常照護與不良事件討論中,禮貌、同理與透明解決行為可強化專業溝通品質。
- 跨專業溝通可靠性取決於白話交換、尊重且有信心的表達、主動傾聽,以及跨角色與階層差異下及時建設性回饋。
- RN 溝通標準包含語言可近支持、障礙適配溝通策略與訊息理解的明確驗證。
- 當角色責任明確且團隊定期檢視協調缺口時,團隊溝通會更可靠。
病理生理學
溝通效能是照護品質決定因子,而非生物過程。結構不良的訊息會降低信任與遵從;清楚且貼合病人需求的溝通可提升決策品質與結果。
MI 透過由指令式說服轉向協作探索病人價值、準備度與障礙,來降低抗拒。
分類
- 有效溝通要素:事實性、實用性、清晰/簡潔、說服性。
- 專業要素:理解、尊重稱呼/頭銜、可信賴、堅定表達、解決導向。
- 堅定風格:以事實加感受的「I」句型,在不敵意指責下保護雙方權利。
- 行為改變方法:使用 OARS 的動機式晤談。
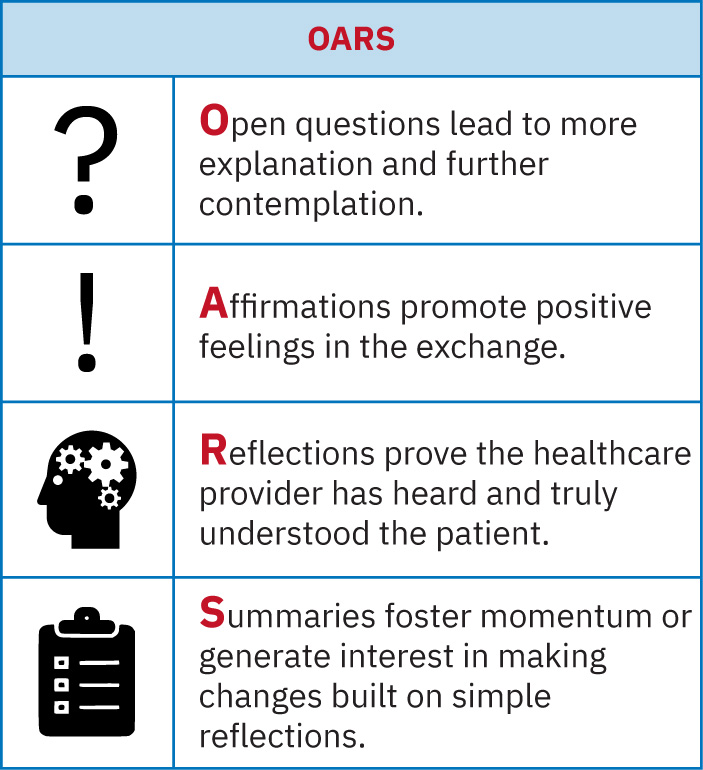 Illustration reference: OpenStax 護理學基礎 Ch.2.4.
Illustration reference: OpenStax 護理學基礎 Ch.2.4.
- MI 原則組:表達同理、凸顯落差、面對抗拒時不爭辯而調整、支持自我效能,並抑制未被請求的建議反射。
- MI 流程序列:建立關係、聚焦、喚起、規劃。
- MI 改變階段脈絡:無意向期、思考期、準備期、行動期與維持期。
- 目標框架:採 SMART 風格溝通,以支持可執行照護規劃。
 Illustration reference: OpenStax Fundamentals of Nursing Ch.2.3.
Illustration reference: OpenStax Fundamentals of Nursing Ch.2.3.
- IPEC 跨專業溝通行為領域:選用有效溝通工具(含資訊系統/科技)、盡可能避免學科專屬術語、以自信清楚尊重方式溝通、主動傾聽並提供及時且具敏感度的回饋。
- 角色清晰溝通領域:定義團隊成員角色歸屬與預期責任,可減少任務遺漏與追蹤延遲。
護理評估
NCLEX 重點
在選擇衛教或行為改變策略前,先優先釐清病人目標與準備度。
- 評估訊息內容是否正確且符合病人情境的實用需求。
- 評估病人理解、疑慮與優先議程。
- 每次互動後評估回應品質,並辨識溝通目標是否達成。
- 衛教前評估環境、舒適度與可用教學工具。
- 評估改變準備度與對建議的矛盾心理。
- 評估矛盾語言(例如「yes, but…」),並辨識 but 後表達的障礙。
- 評估可能影響動機與改變規劃的文化價值、一般識讀與健康識能因素。
- 評估語言與非語言一致性,包含語調、節奏、姿勢與眼神接觸。
- 評估語言-非語言不一致情況,並在線索衝突時規劃追問。
- 取得敏感入院資訊前,評估隱私與干擾控制是否充足。
- 評估團隊溝通語氣是否支持信任與堅定的安全倡議。
- 評估衝突是否已進入可執行解決狀態。
- 評估護理師在高風險程序教學前,是否需要課前知識或技能補強。
- 評估學科專屬術語是否造成病人、家屬或非護理團隊成員的理解落差。
- 評估階層、角色認同或經驗差異是否抑制雙向溝通。
- 評估是否需要語言翻譯資源,以及在視覺、語言或言語限制下是否需要替代溝通方式。
- 評估在目前照護優先事項下,團隊角色歸屬與預期責任是否已清楚指派。
護理措施
- 以短句、結構化、白話序列傳遞資訊。
- 在介紹複雜程序或用藥細節前,先將醫療術語轉譯為日常語言。
- 傳遞前先依接收者因素(語言、感官狀態、認知、教育程度與文化偏好)建構訊息。
- 使用 OARS 探索障礙並引出病人自有目標。
- 當矛盾出現時,直接探索「yes, but…」障礙,並共同設計繞過該障礙的計畫。
- 有意識運用 MI 原則,特別在思考期個案:同理、對照現況行為與個人目標,並避免爭辯式說服。
- 依 MI 順序執行:先建立關係、聚焦議程、喚起病人改變語句,再規劃小而可達成的下一步。
- 初始或敏感互動時,採平視位置並使用符合 SOLER 的非語言在場(開放姿態、微前傾、眼神接觸、放鬆狀態)。
- 在進行聚焦治療性溝通前,降低環境干擾(噪音、額外訪客、電視)。
- 避免文化刻板假設;以直接且尊重的提問釐清個別實作與偏好。
- 保持語言與非語言訊號一致,並於互動中使用主動雙向回饋檢核。
- 當病人害怕常規程序時,說明監測原因、各步驟感受與可能再評估頻率。
- 當安全疑慮需要升級時,使用堅定溝通。
- 衝突中使用「我感到…/請幫我理解…」框架,而非指責式「你…」訊息。
- 當抗拒出現(防衛、迴避、打斷)時,先肯認感受,再重導向病人自定義動機,而非加強說教。
- 使用尊重性的稱呼與代名詞偏好,以強化治療同盟。
- 當團隊成員使用錯誤代名詞或二元假設時,提供簡短修正回饋,並即時重述病人確認用詞。
- 以禮貌問候開場,並在釐清目標與關切時維持同理優先語言。
- 摘要共識並記錄清楚下一步。
- 以精簡閉環溝通與團隊分享相關評估、治療計畫變更與進度更新。
- 依緊急度與團隊功能需求選擇溝通管道/工具(例如高風險變化採直接口頭升級加 EHR 紀錄)。
- 在跨專業討論中,當技術術語可能遮蔽共同理解時,改用白話說明。
- 提供及時、尊重且具行為特異性的回饋,以支持團隊表現與溝通修復。
- 透過定期跨專業檢視,確認角色執行、辨識新興問題,並在病人受害前修正流程漂移。
- 在結束安全關鍵溝通前,確認目標接收者已聽到並理解關鍵訊息。
- 透過既有安全通道揭露並通報潛在或實際照護危害/偏離標準情形。
- 以明確邀請額外疑慮作為結尾,讓病人可提出未解需求。
- 提供節奏控制(例如「我們可以慢慢來」)與支持選項(家屬來電/探視),以降低焦慮並維持合作。
- 需要時提供可近格式(例如字幕、大字、語言匹配教材與多模態傳遞),並以 teach-back/示範驗證理解。
- 當非語言線索顯示未解關切時,記錄具臨床意義的非語言線索與已採取介入。
- 在不良事件溝通中,使用直接事實揭露、立即安全行動與預防導向後續規劃以支援問題解決。
強制式溝通風險
未使用 MI 原則而施壓行為改變,可能增加抗拒並降低遵從。
藥理學
當使用 MI 技術找出遵從障礙並使方案與病人優先事項一致時,用藥諮詢會更有效。
臨床判斷應用
臨床情境
一位慢性疼痛病人拒絕物理治療,並反覆要求僅用藥物治療。
- 辨識線索:存在矛盾心理、害怕疼痛惡化與狹窄治療偏好。
- 分析線索:單靠直接說服不太可能改變行為。
- 優先假設:在承諾照護計畫前,需要 MI 導向互動。
- 產生解決方案:用 OARS 釐清目標、疑慮與可接受的第一步。
- 採取行動:共同建立分階段計畫,並設定可量測目標與追蹤。
- 評估結果:病人參與度與計畫遵從性改善。
相關概念
- therapeutic-communication-and-relationships - 關係導向溝通與信任的基礎。
- health-literacy-assessment-and-plain-language-education - 支援清楚傳達與理解。
- conflict-resolution-skills-in-nursing-management - 高風險溝通中的專業解決路徑。
自我檢核
- 為什麼「實用性」溝通不同於「事實性」溝通?
- 相較指令式諮詢,OARS 如何降低抗拒?
- 在護理實務中,何時應優先採用堅定溝通?