ANA 護理流程勝任能力
重點整理
- ANA 護理流程支持結構化臨床思考與決策。
- 六項勝任能力為評估、診斷、預期結局、規劃、執行與評值。
- 這六項勝任能力對應 ANA Standards of Practice,適用於各照護場域與族群。
- 在許多床邊內外科流程中,相同循環常以五步 ADPIE 教學呈現,其中預期結局辨識嵌入規劃階段。
- 此架構為反覆循環,需持續重新評估與調整。
- 家庭與支持網絡參與可影響每一個步驟。
- ADOPIE 是 ANA 六步護理流程的實用助記詞。
- ANA 標準適用於所有 RN,不受角色、場域、專科或族群限制。
- 一致使用護理流程可減少遺漏/重複,並支持協作、更安全且更一致的照護。
- ANA 標準將護理實務界定為:對實際或潛在健康問題的人類反應進行診斷與處置。
- 評估勝任能力要求在可行範圍內提供最安全的評估環境,並尊重病人作為健康決策者。
- 診斷勝任能力包含風險/障礙辨識、優勢辨識、病人-團隊核實,以及可支持協作結局規劃的紀錄。
- 結局辨識是 RN 職責;LPN/VN 的角色聚焦於知悉結局並在執業範圍內回報反應資料。
- 結局辨識勝任能力要求結局須具協作性、循證性,且與文化/倫理一致,並有明確達成時限。
- 規劃是 RN 職責,需以安全優先並使用標準化照護計畫語言;LPN/VN 角色聚焦於執業範圍內的執行。
- 執行勝任能力要求以治療性、以人為中心的方式執行循證行動,進行跨專業協作,並對已執行、已修改或省略的介入負責任地紀錄。
- 評值是 RN 職責;LPN/VN 可蒐集重新評估資料,但由 RN 判定結局狀態與照護計畫修訂。
- 評值勝任能力要求依品質/安全標準進行準則式分析,並即時紀錄、回報,且向健康照護消費者與相關利害關係人透明分享結論。
- 評值會在病人互動、團隊討論與新化驗/診斷檢視期間持續進行,發現應記錄於病歷中。
- 優先排序發生於 ANA 每一步:評估時先聚焦緊急線索、診斷時選擇最高風險問題、規劃時安全優先、執行時先做高優先介入、評值時聚焦結果。
- 可靠使用護理流程循環與更一致照護、較少遺漏/重複事件及更佳病人滿意度相關。
- 同一流程也適用於社區層級,此時評估與診斷聚焦族群趨勢,規劃則包含系統/政策介入。
病理生理學
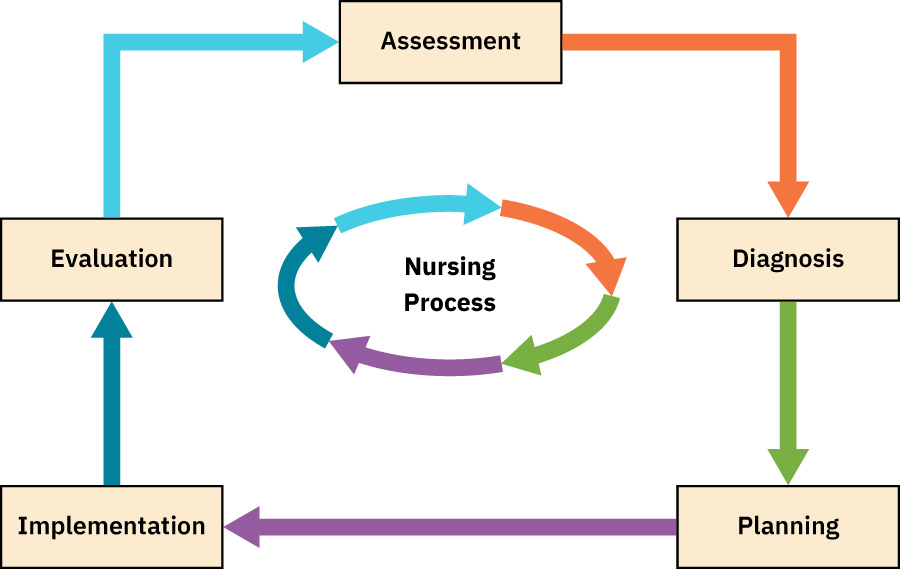 Illustration reference: OpenStax Clinical Nursing Skills Ch.1.
Illustration reference: OpenStax Clinical Nursing Skills Ch.1.
病人狀態會隨疾病進展與治療反應動態變化。固定的一次性計畫無法安全涵蓋新風險、部分反應或惡化情況。ANA 勝任能力序列提供可重複循環,將資料蒐集、行動與結局解讀連結起來。
分類
- 評估:蒐集並將病人線索與預期常模比較。
- 評估勝任能力重點:全人且有尊嚴的資料蒐集、文化/價值/偏好探索,以及包含識字、認知、財務與社會文化因素的溝通障礙辨識。
- 評估形式:聚焦評估用於特定問題;全面評估用於建立廣泛基準狀態與持續全人需求。
- 評估資料工作流程:蒐集、跨多來源驗證、依系統/優先順序整理,並清楚紀錄以支持團隊連續性。
- 診斷:將線索分組為具優先順序的病人問題。
- 診斷勝任能力重點:辨識實際/潛在風險與障礙(人際、系統、文化、社會經濟、環境),並納入病人優勢(支持系統、健康識能與自我照護參與)。
- 診斷工作流程:先辨識潛在關注,再細化為實際關注與優先診斷後再進入規劃。
- 診斷工具組:使用標準化分類系統與科技/臨床決策支持工具,並與健康照護消費者及跨專業同仁核實診斷框架。
- 結局辨識(預期結局):介入規劃前先設定廣泛目標與具體可測量結局敘述。
- 結局辨識勝任能力重點:與健康照護消費者及團隊共同定義結局,符合文化/價值/倫理,並源自評估/診斷以支持照護協調。
- 結局時限與循證標準:整合證據/最佳實務、設定明確達成時限,並記錄可測量目標以便對照安全/品質標準評值。
- 規劃:發展協作、循證、個別化策略,並以安全與結局達成為優先排序介入。
- 規劃類別:初始規劃建立診斷連結的優先事項/結局;持續規劃隨病況變化修訂或結束要素;出院規劃定義出院後支持/資源。
- 規劃勝任能力重點:納入執行路徑細節(時間軸、步驟、里程碑)、協調照護連續性,並考量成本/經濟影響。
- 規劃治理標準:確保計畫符合法規/規則/專業標準,並以標準化術語記錄。
- 執行:落實規劃好的介入措施。
- 執行勝任能力重點:運用關懷行為/治療性關係,與健康照護消費者合作提供安全、有效、有效率、及時且公平的照護,並與跨專業夥伴在照護連續體中協調。
- 執行委派/問責標準:依五權要素(任務、情境、人員、溝通、監督/評值)委派,決策符合 Nurse Practice Act/監管政策,並清楚維持 RN 問責。
- 執行紀錄標準:紀錄介入及任何照護計畫修改,包括具臨床理由的變更與省略。
- 評值:判定在既定時限內結局為達成、部分達成或未達成,並視需要修訂優先事項與介入。
- 評值勝任能力標準:使用適用準則框架(例如 QSEN、Quadruple Aim、IHI),依計畫結構/流程/時程進行評值,並依持續資料、基準與證據整合修訂診斷/結局/計畫/執行。
- 評值回報標準:即時紀錄結果、回報評值資料,並依法律/機構/專業要求與健康照護消費者/利害關係人分享結論以確保清楚與透明。
- 教學流程對應:同一六步循環適用於學習者評估、教育診斷、教學目標、教學計畫設計、教學執行與學習評值。
- 壓力適應工作流程映射:辨識風險因子線索、分析可能壓力源、優先排序因應目標、產生建設性行動、採取行動,並評值適應是否改善。
- ADPIE 床邊映射:許多單位將其操作化為評估、診斷、規劃、執行、評值,並在規劃步驟記錄預期結局。
- 社區應用映射:在族群層級,ADPIE 可架構社區評估、社區診斷、介入規劃、執行與方案評值循環。
護理評估
NCLEX 重點
評值不是終點,而是下一輪評估循環的觸發點。
- 在基準與介入後蒐集客觀與主觀資料。
- 在敏感資料蒐集前建立盡可能安全的評估環境,並先確認隱私/心理安全。
- 在壓力因應照護計畫中,納入急性/慢性壓力線索、危機徵象、SDOH 壓力源、不良因應指標、防衛機轉、支持系統品質與照顧者負擔線索。
- 在壓力適應評估中,納入可能降低因應儲備的易感風險因子,例如早年逆境、過往因應史、思考模式與慢性病/手術後遺效應。
- 透過訪談、觀察、身體評估、實驗室結果與病歷審閱蒐集資料。
- 在可行時將健康照護消費者視為決策者,並直接與病人核實分析結果。
- 在評估可調整生活型態行為時,結合自由訪談、聚焦提問與驗證工具(例如菸品使用、活動型態、睡眠型態與預防照護狀態)。
- 當在地、區域、國家或全球健康優先事項會改變風險解讀或篩檢重點時,應整合該脈絡。
- 在可行時透過病人陳述、家屬/照顧者意見、團隊溝通與病歷歷史交叉驗證關鍵發現。
- 依身體系統與即時風險優先順序整理發現,以支持模式辨識與假設驗證。
- 依即時病況與預期近期需求設定資料蒐集優先順序。
- 評估過程中先捕捉緊急症狀與不穩定線索,再蒐集低急性背景資料。
- 評估應涵蓋生理、心理、社會文化、靈性、經濟與生活型態面向。
- 處理單一立即關切時選擇聚焦評估;需要基準或複雜多面向理解時選擇全面評估。
- 依安全風險與惡化潛力排序問題優先順序。
- 在形成診斷時納入障礙面向(人際、系統、文化、社會經濟、環境)與優勢面向(支持系統、健康識能、自我照護參與)。
- 在最終確定計畫關鍵優先事項前,與病人及跨專業團隊核實診斷框架。
- 以清楚、精簡且正確的格式紀錄評估發現,因為紀錄同時是法律文件與照護協調工具。
- 先建立廣泛目標,再建立描述可測量個案行動的具體預期結局。
- 將短期與長期目標時程與照護場域及急性程度對齊(例如重症照護以班次為單位,門診以月為單位)。
- 確保預期結局可測量且有時間界限。
- 以明確 SMART 格式建構預期結局:具體、可測量、可達成/可行動、實際/相關、有時限。
- 以
The client will...起始結局陳述,每一陳述僅保留一個行動,且措辭需符合護理診斷定義特徵。 - 確認在目前情境下結局目標切合實際,且個案願意參與達成。
- 優先使用客觀指標與可測量動詞;避免未附數值或可觀察目標的模糊詞,如
normal或adequate。 - 在結局定稿前,將不精確語句(例如
once in a while)改為明確可測量目標(例如once per week)。 - 規劃紀錄應使用標準化照護計畫術語,以維持跨班次與跨專業連續性。
- 追蹤介入對病人與支持網絡是否具可行性。
- 當結局部分達成或未達成時,迅速重新評估。
- 評值時依目標時限將每項預期結局分類為達成、部分達成或未達成。
- 在判定結局與修訂策略時,採用準則式評值(品質/安全/有效性/效率/及時性/公平性)。
- 將實際結局對照預期結局與安全/品質標準比較,並在病況/狀態改變時修訂結局目標。
- 在病人互動、跨專業照護計畫討論與新化驗/診斷檢視期間觸發重新評估。
- 在維持 RN 判斷與資料驗證前提下,納入科技輔助評估變化(例如遠距醫療與 AI 輔助工作流程)。
- 辨識並減輕可能扭曲評估解讀的個人態度、價值觀與偏見。
- 清楚維持 RN 對資料分析、診斷與結局辨識的責任;LPN/VN 可在執業範圍內支持資料蒐集,但不執行診斷分析。
- 清楚維持 RN 對初始身體評估與解讀的責任;追蹤評估項目(含部分生命徵象/體重蒐集)可依政策在 RN 監督與紀錄監督下委派。
- 在執行優先排序中運用 ABCs/Maslow 與時間敏感後果邏輯,且在臨床適當時優先採最少侵入且有效方案。
護理措施
- 建立照護計畫時,清楚連結診斷、介入與預期結局。
- 維持 RN 對護理照護計畫建立與修訂的問責。
- 即使使用標準模板提升流程效率,計畫仍應維持病人個別化。
- 建立具同理且適切的介入選擇,在維持安全前提下降低不必要治療負擔與痛苦。
- 在診斷到計畫轉換時,先區分潛在關注與已確認現存關注,再選擇介入。
- 在壓力適應計畫中,執行前明確區分建設性行動(資源連結與支持性因應)與破壞性行動(造成次級痛苦)。
- 讓病人與照顧者參與目標設定,使結局反映個案價值、文化與優先事項。
- 辨識影響結局達成可行性的障礙(例如疼痛、活動限制、健康識能落差或資源限制),並及早修訂目標。
- 當壓力影響參與時,使用聚焦降低焦慮策略(平靜溝通、程序說明、線索控制、因應技能引導)。
- 在因應增強執行中,建立平靜、接納、低刺激環境;若辨識自傷意圖,優先立即安全調整並通知醫療提供者。
- 當獨立護理執業範圍不足時,升級協作需求。
- 當狀態改變時,與醫療提供者檢視異常化驗/診斷發現,並在執行前確認處方適切性。
- 當評值顯示效果有限時,調整介入。
- 若結局部分達成或未達成,在修訂計畫前重新評估診斷正確性、結局現實性/時程、障礙與介入匹配度。
- 持續反覆循環,直到目標達成或目標修訂為止。
- 僅在符合執業範圍/政策標準且可提供 RN 監督時,將特定執行任務委派給 LPN/VN 或受訓 UAP。
- 委派前確認五權條件與 Nurse Practice Act/監管政策一致。
- 透過跨照護場域協作與溝通協調執行,包括轉銜節點。
- 在執行規劃中納入照護協調與健康教學/健康促進行動。
- 儘早啟動出院規劃要素,並在持續規劃中更新,以確保轉銜需求在出院前完成。
- 當辨識反覆出現的計畫設計障礙時,參與單位/機構層級規劃系統持續改進。
- 若重新評估顯示原定介入不安全,應暫停行動、記錄理由、通知醫療提供者,並於交班中溝通變更。
- 在病歷中記錄已執行介入及任何原定行動修改/省略與其理由。
- 在病歷中記錄評值結論及其引發的照護計畫修訂。
- 及時且透明地向病人與相關利害關係人回報並分享評值資料/結論。
- 維持最新照護計畫紀錄,以符合機構與監管對協調且個別化照護的要求。
循環失效風險
略過評值或未修訂無效計畫,會增加長時間不穩定風險。
藥理學
用藥相關介入應以同一循環評值:適應症、反應、不良反應、遵從障礙與計畫調整。
臨床判斷應用
臨床情境
一位具多重診斷的病人在初始照護計畫執行後僅部分改善。
- 辨識線索:部分結局改善,其他結局停滯。
- 分析線索:目前計畫僅部分有效。
- 優先假設:未達成結局可能需要修訂介入。
- 產生解決方案:更新優先順序與介入組合。
- 採取行動:以更明確指標執行修訂計畫。
- 評估結果:判定修訂策略是否帶來完整進展。
相關概念
- 護理診斷類別 - 診斷類別選擇會影響規劃策略。
- 護理診斷與醫療診斷 - 釐清勝任能力步驟中的診斷焦點。
- 液體、電解質與酸鹼照護中的結局評值 - 評值-修訂循環的實務範例。
自我檢核
- 為何在選擇介入前必須先定義預期結局?
- 當計畫僅部分有效時應如何處理?
- 支持網絡參與如何改變執行與評值?