应激反应、稳态与异稳态
要点
- 压力是对压力源的生理反应,是否有益取决于持续时间与恢复情况。
- 稳态是基线平衡;异稳态是挑战期间主动的生理调节过程。
- 正向压力(eustress)可促进健康结局,而负向压力(distress)会推动疾病风险。
- 急性压力可支持生存,未解决的慢性压力会驱动不适应性系统改变。
- 压力源按来源与规模不同,包括从重大生活事件到日常烦扰的生理与心理社会触发因素。
- 护理优先事项是症状稳定、压力源降低与有效恢复模式支持。
病理生理
压力激活是一种非特异性生物反应:不同压力源即使诊断不同,也可能产生相似核心生理过程。涉及边缘系统-下丘脑信号的威胁评估通路会激活下丘脑-垂体-肾上腺轴与自主神经反应。常见序列为下丘脑释放 CRH、垂体前叶释放 ACTH、肾上腺皮质激素输出(尤其皮质醇),并伴随交感激活。
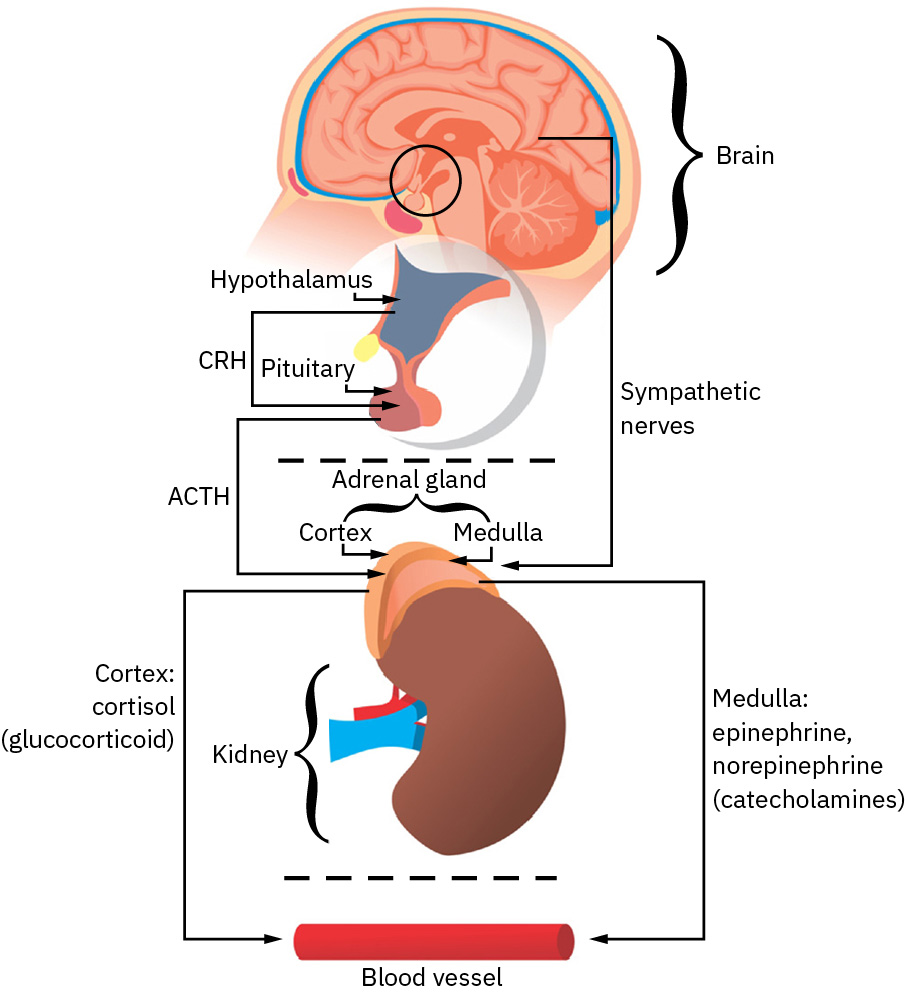 Illustration reference: OpenStax Fundamentals of Nursing Ch.34.1.
Illustration reference: OpenStax Fundamentals of Nursing Ch.34.1.
皮质醇与儿茶酚胺(肾上腺素、去甲肾上腺素、多巴胺)支持短期生存反应,如心率升高、血压升高、支气管扩张及糖原转化为葡萄糖。 在床旁场景中,交感主导的适应常表现为肌肉紧张、瞳孔散大,以及血流从消化系统重新分配至大脑和骨骼肌需求区域。 在长期激活下,这些机制也可导致便秘、慢性高血糖、疲劳与更广泛的适应下降。
适应是机体随时间对内外变化进行调整的过程,而稳态是适应努力维持的生理平衡状态。生理压力源(如疾病、损伤、疼痛、营养不良和极端温度)与心理社会压力源(如悲伤、人际冲突、成瘾和角色压力)都可触发同一生物应激系统。 交互性压力视角进一步指出,反应强度受“人-环境”交互影响,包括个人、社会、环境、灵性、文化、教育与情绪智力因素。
在行为层面,急性威胁反应可表现为战、逃、僵住或讨好。这些变体共享同一应激生物学基础,但外显应对行为不同。
当压力缓解后,副交感恢复与激素下调有助于恢复平衡。若压力源持续,交感信号会长期维持,使反应由适应性转为不适应性负担。 若应激反应未能恢复稳态,持续自主神经与炎症激活可由保护性转为促病性。 这种面向紧急情况的生理模式有利于急性生存,但若长期维持为慢性基线则生物代价高。 长期皮质醇暴露可抑制淋巴细胞效能并增加感染易感性。
异稳态描述的是挑战下这种动态调节过程。反复激活且恢复不足会增加生理负担并促成长程功能障碍。 当挑战超过应对储备时,异稳态负荷可转为异稳态过载,增加从长期抵抗期进展至衰竭水平功能障碍的风险。 临床上,稳态对应稳定基线状态(生命体征、实验室模式与精神状态稳定),而异稳态反映挑战强度变化下持续生物学变异。一个实用体温调节例子是高温诱发出汗、低温诱发寒战,使体温回归基线。
生理稳态由反馈环调节。在低血压中,应激信号可增加皮质醇与儿茶酚胺输出以支持血管收缩与心输出量,同时醛固酮介导的钠水潴留有助于恢复循环容量。在高血压中,代偿性血管扩张与肾脏排泄通路有助于将血压拉回基线。
稳态也有心理维度。无论压力起始于躯体威胁还是心理威胁,下游神经内分泌级联相似;因此痛苦可先表现为情绪症状、先表现为躯体症状,或两者并存。 心理生理视角很有价值,因为身心压力反应可形成自我强化循环,而非彼此孤立事件。
分类
- 压力模式:良性压力(正向适应挑战)与有害压力(负向负担)。
- 暴露时长模式:快速缓解的急性压力与持续生理激活的慢性压力。
- 压力源来源模式:生理、心理社会与混合压力负担。
- 反应角色模式:作为刺激(触发)的压力与作为反应(生理/行为表现)的压力。
- 压力源规模模式:重大生活变化、灾难性事件、频繁烦扰与无处不在的刺激。
- 交互决定因素模式:影响评估与应对的个人、社会、环境、灵性、文化、教育与情绪智力修饰因素。
- 生存反应模式:战、逃、僵住、讨好。
- 平衡状态:稳态(稳定基线)与异稳态(主动调节)。
- 异稳态负担状态:异稳态负荷(累积性压力)与异稳态过载(需求超出应对能力)。
- 稳态领域:生理平衡与心理平衡,且身心双向影响。
- 反馈控制模式:恢复或放大目标生理过程的负反馈与正反馈机制。
- 反应质量:可恢复的有效适应与持续性负担的无效适应。
- 临床表达:自主神经过度唤醒、内分泌负担与行为/应对改变。
- 自我调节维度:生理调节、情绪自我调节与行为自我调节。
护理评估
NCLEX 重点
同时评估生理体征与应对质量,以区分短期适应与有害持续激活。
- 评估压力源类型、持续时间与感知可控性。
- 评估压力源来源(生理与心理社会)与规模(重大事件与反复日常负担)。
- 评估交互修饰因素(个人/社会/环境/灵性/文化情境、教育水平与情绪调节能力)对反应强度的影响。
- 评估身心交叉线索,包括心理压力以躯体症状呈现(如胸部或胃肠不适)以及生理压力以焦虑或痛苦呈现。
- 评估自主神经与内分泌相关线索(心动过速、呼吸急促、高血压、瞳孔散大、出汗、睡眠障碍、过度唤醒症状)。
- 评估长期交感过驱后果(便秘、慢性高血糖、持续疲劳、感染易感性)。
- 当自主神经激活程度与情境不相称时,评估拟交感贡献因素(如大量咖啡因、可卡因或指征内肾上腺素能药物)。
- 评估当前应激反应是“恢复导向”还是“促病导向”(持续炎症/自主神经负担且未回归基线)。
- 评估恢复指标,包括应激发作后回归基线的能力。
- 评估应对方式及其随时间是适应性还是不适应性。
护理干预
- 使用针对性症状稳定措施以降低即时生理风险。
- 将干预与压力源来源匹配:通过处理生理病因恢复平衡,并将心理社会病因与应对/支持干预配对。
- 按交互情境个体化干预,使方案与患者社会支持、文化/灵性框架及健康素养相匹配。
- 需要时采用整合式身心干预,将行为/认知压力管理与指征内生理治疗结合。
- 在急性应激反应中启动快速自主神经下调技术,如节律性膈式呼吸。
- 教授简短冥想/平静呼吸练习,作为通过自主神经调节降低心率和血压的实用方法。
- 指导符合患者情境的个体化压力管理与应对实践。
- 支持恢复行为(睡眠、补液、活动节律、利用社会支持)。
- 教授情绪与行为自我调节框架:情绪可以被承认,同时行为仍保持与价值一致。
- 再评估趋势轨迹,确认功能回归稳态。
持续激活风险
未解决的应激激活可进展为慢性疾病模式与心理社会功能下降。
药理学
药物可用于处理压力相关症状群,但药物支持应与压力源降低和应对干预配套,以防止反复生理激活。
临床判断应用
临床情景
一名患者报告数月工作与照护压力,伴失眠、心悸与血压升高。
- 识别线索:长期压力暴露、自主神经症状与恢复不良。
- 分析线索:该模式提示异稳态负担,而非短暂适应性压力。
- 确定优先假设:预防进展为慢性心代谢与心理健康影响。
- 提出解决方案:将症状照护与应对计划重构及支持激活结合。
- 采取行动:实施监测、教育与转介路径。
- 评估结局:睡眠改善、生理激活下降、日常功能提升。
相关概念
- 一般适应综合征与压力阶段护理解读 - 基于阶段的压力进展模型。
- 慢性压力、异稳态负荷与系统崩溃 - 未解决压力的长期生理后果。
- 压力危机分期与类型特异护理应对 - 升级识别与干预时机。
- 压力与焦虑 - 症状重叠与心理社会管理。
- 健康人 2030、健康公平与社会决定因素 - 恢复的生活方式适应框架。
自我检查
- 在临床解读中,稳态与异稳态有何区别?
- 哪些发现提示压力反应已从适应性转向不适应性?
- 为什么除压力源强度外还必须评估恢复能力?