护理实践中的健康与疾病模型
关键要点
- 健康模型决定护士如何评估需求、沟通风险并设计干预。
- 生物医学模型聚焦疾病过程,而整体模型与健康模型纳入心理社会和情境因素。
- 健康信念模型与健康促进模型等行为模型可指导预防性咨询。
- 护理中高价值的行为改变理论包括社会认知理论、计划行为理论、健康信念模型、跨理论模型和 Pender 健康促进模型。
- 社区层面的行为改变规划还可使用创新扩散理论,以提升新健康实践的采纳。
- 包括马斯洛在内的需求导向模型有助于安全地确定干预优先级。
- 医学视角模型不仅包含疾病治疗,也涵盖精神意义、以人为中心成长与联结性。
- 健康与健康福祉相关但不同:健康描述多维状态,健康福祉强调通过主动生活方式选择实现平衡。
病理生理学
健康模型是概念框架,而非生物学通路。它们通过界定何为“健康”、行为改变由何驱动以及如何解释风险来组织决策。
模型选择会影响照护结局:狭窄的“仅疾病”框架可能遗漏社会与行为驱动因素,而宽广的整体框架可能改善长期依从性与预防效果。
分类
- 生物医学模型:强调以疾病为中心的诊断与治疗。
- 世界卫生组织(WHO)健康框架:健康是完整的身体、心理与社会福祉,而不只是没有疾病。
- 整体/健康福祉模型:整合身体、心理、情绪、智力、社会、精神、文化与环境维度。
- 整体健康模型重点:在身体、情绪、社会和精神领域保持平衡,并将预防聚焦于根本原因(如营养、运动、压力与环境暴露)。
- 健康状态框架:身体、情绪、社会、智力与精神状态各域相互关联。
- 健康福祉行动框架:主动追求身体、情绪、社会、职业、精神、智力、环境与财务维度的提升。
- 邓恩(Dunn)高水平健康模型:通过存在(being)、归属(belonging)、成长(becoming)和适配(befitting)领域进行持续成长。
- 行为模型:健康信念模型与健康促进模型用于风险感知与行为改变。
- 认知-行为共同概念领域:行为由认知介导,仅有知识不足以促成改变,感知-动机-技能-社会情境共同塑造结局。
- 社会认知理论(SCT):行为反映个人因素、环境与既往行为之间的动态互动;自我效能强烈预测计划行为的采纳。
- SCT 应用构念领域:互惠决定论、行为能力、结果预期、自我效能、观察学习与强化共同指导干预设计。
- 计划行为理论(TPB):行为意向受态度、主观规范与知觉行为控制影响;可行性与可及性决定后续执行。
- 健康信念模型(HBM)构念:感知易感性、感知严重性、感知收益、感知障碍、行动线索和自我效能。
- HBM 策略匹配领域:将风险个体化、后果框定、障碍降低、准备度线索和信心建立行动分别匹配至各构念。
- 跨理论模型(TTM):前意向、意向、准备、行动、维持和终止阶段,并可能出现非线性复发移动。
- 创新扩散领域:社区对新健康实践的采纳取决于创新特征、沟通渠道、社会系统动力和采纳时间进程。
- 扩散属性领域:相对优势、相容性、复杂性、可试验性和可观察性影响采纳速度与规模。
- 扩散采纳者领域:创新者、早期采纳者、早期多数、晚期多数和落后者需要定制化参与策略。
- 彭德(Pender)健康促进模型(HPM)信念集:感知收益、感知障碍、自我效能、活动相关情感、人际影响、情境影响、行动承诺以及即时竞争性需求/偏好。
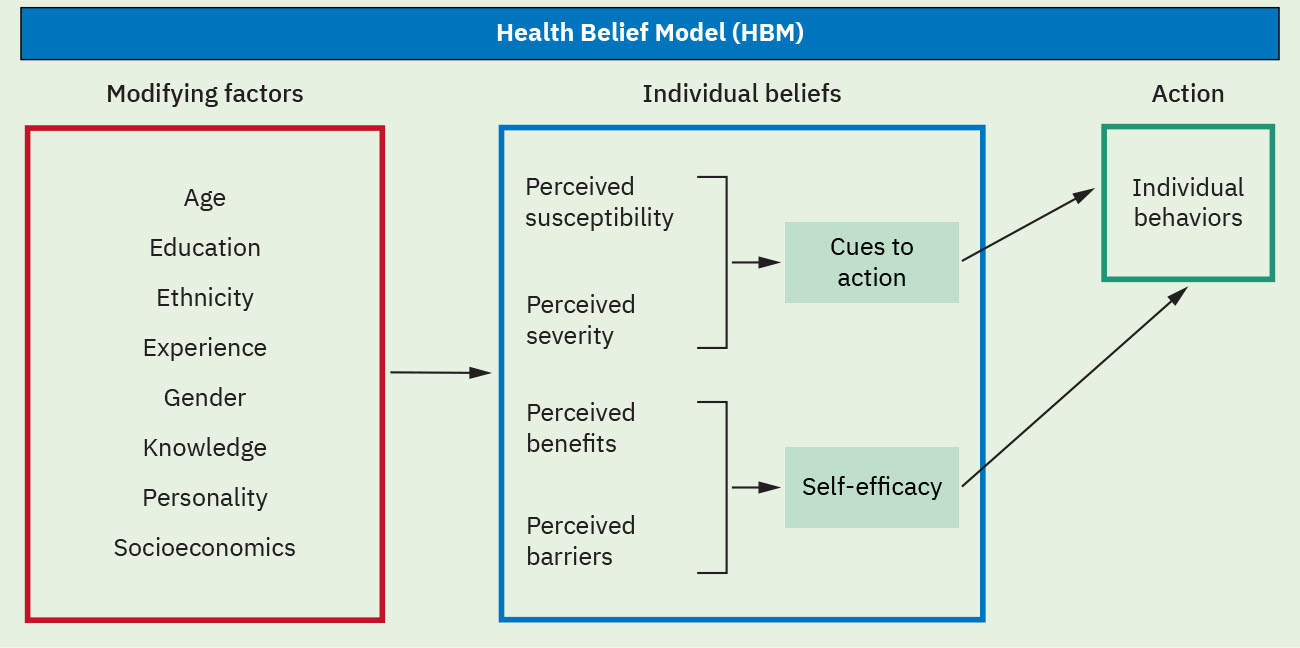 Illustration reference: OpenStax Fundamentals of Nursing Ch.4.2.
Illustration reference: OpenStax Fundamentals of Nursing Ch.4.2.
- 健康促进模型(HPM)结构:个体特征与经历、行为特异认知与情感,以及行为结局。
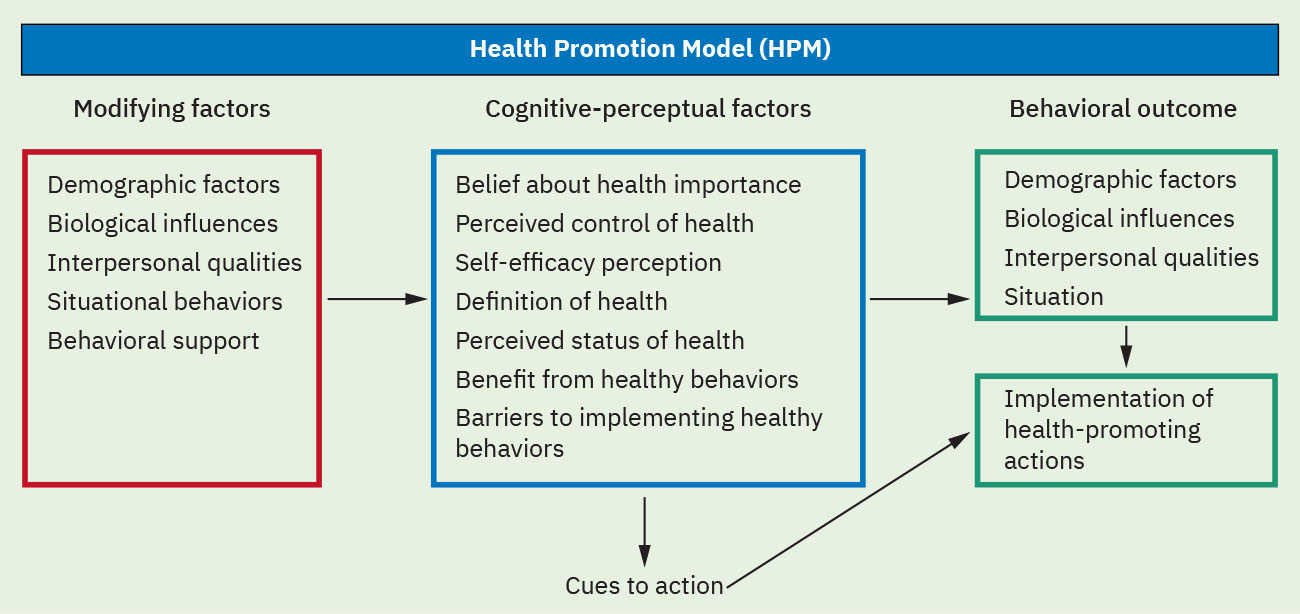 Illustration reference: OpenStax Fundamentals of Nursing Ch.4.2.
Illustration reference: OpenStax Fundamentals of Nursing Ch.4.2.
- 需求优先模型:以马斯洛层级确定照护优先顺序。
- 医学视角模型:关于疗愈与意义的宗教、人本与超个人观点。
- 健康-疾病连续体模型:生物医学、心身和存在主义框架,它们在身体、心理与目的权重上不同。
医学视角模型差异
- 一般医学模型:将健康界定为无疾病,强调诊断/治疗(如药物与操作),同时使用疫苗、筛查和生活方式调整等预防策略。
- 宗教模型:将健康界定为身体、心理与精神福祉,由与更高力量的关系、信仰实践和社区意义系统支持。
- 人本模型:强调以人为中心照护、独特价值、自我觉察、个人成长,以及基于同理与相互尊重的协作沟通。
- 超个人模型:强调超越自我边界的发展、精神或神秘体验,以及与更大整体的联结。
健康-疾病模型对比
- 生物医学:将身体视为系统;最适用于急性疾病机制,但可能低估心理社会情境。
- 心身模型:心理痛苦可表现为躯体症状,强化身心互动。
- 存在主义模型:聚焦意义、真实性、责任,以及个体如何应对不确定性、痛苦与死亡。
护理评估
NCLEX 重点
将模型选择与临床问题匹配:急性生理不稳定与长期行为改变。
- 评估当前计划是否过度强调疾病治疗而忽视行为/情境。
- 评估患者是否仅以躯体症状定义健康,而忽略情绪、社会或生活方式维度。
- 评估患者对易感性、严重性、收益和障碍的信念。
- 评估行为意向驱动因素及 TPB 要素(态度、主观规范、知觉行为控制)。
- 评估患者进行健康促进性行为改变的准备度。
- 评估改变阶段(包括复发移动),再选择干预强度。
- 评估阻碍更高层级参与的未满足基础需求。
- 评估模型在急性、慢性和预防性照护情境中的适配度。
- 评估痛苦模式是否提示心身因素或存在主义意义冲突。
- 当患者采用宗教或超个人疗愈框架时,评估其精神信念与社区支持。
护理措施
- 对紧急生理稳定需求采用生物医学框架。
- 在慢病与康复计划中整合整体评估。
- 处理失衡根本原因,并指导知情的日常选择以支持全人福祉。
- 使用 Dunn 对齐式辅导:强化自我觉察(being)、联结感(belonging)、成长目标(becoming)与预防性自我照护选择(befitting)。
- 对预防目标应用基于信念与动机的咨询。
- 采用 SCT 指导辅导,通过小成功、示范与支持性反馈建立自我效能。
- 采用 TPB 指导咨询,并行处理态度、规范与实际控制障碍。
- 制定与准备度匹配的分阶段、现实可行的健康促进目标。
- 使用 HBM 构念识别限制采纳的因素是低感知威胁、高障碍还是弱行动线索。
- 使用 HPM 信念映射个体化护理咨询,并减少即时竞争需求导致的失败。
- 使用 SCT 构念匹配式辅导:技能训练、小步目标、示范与强化,以改善持续行为改变。
- 在社区项目中使用创新扩散规划:降低复杂性、提升可试验性并锁定早期采纳者以加速扩散。
- 构建可提升患者赋能及支持性环境可及性的计划。
- 将预防咨询与持续教育、技能训练配对,以维持行为改变。
- 当目标涉及精神实践、非传统疗法或意义导向照护偏好时,整合患者价值观。
- 随患者情境变化重新评估并调整模型侧重。
模型僵化风险
对所有情境僵硬套用同一模型,可能导致计划不完整、结局较弱。
药理学
当生物医学处方与行为导向依从支持及情境障碍评估结合时,用药方案效果更佳。
临床判断应用
临床情景
一名高血压患者反复错过复诊,并在理解诊断细节的情况下仍拒绝生活方式改变。
- 识别线索:具备生物医学层面的理解,但行为改变受限。
- 分析线索:信念、动机或障碍因素可能未被处理。
- 优先假设:除疾病模型外,还需健康信念与健康促进模型。
- 生成方案:引出感知障碍,设定小目标,并对齐支持系统。
- 采取行动:实施混合模型照护计划并进行随访辅导。
- 评估结果:依从性与风险因素控制改善。
相关概念
- 马斯洛需求层次 - 用于安全排序的需求优先框架。
- 人本主义理论与疗法 - 以人为中心成长、同理与自我觉察框架。
- 健康人群 2030、健康公平与社会决定因素 - 群体层面的预防导向。
- 护理中的循证决策 - 将模型指导的决策与证据整合。
自我检测
- 何时生物医学模型是必要但不足的?
- 健康信念模型与健康促进模型在实践使用上有何不同?
- 为什么模型选择应随照护过程演进?