有效专业沟通与动机式访谈
关键要点
- 有效护理沟通应具备事实性、实用性、清晰性、简洁性与适度说服性。
- 专业沟通包含理解、尊重称谓/代词、可信赖、坚定表达与问题解决。
- 非言语传递(语气、节奏、肢体语言、平视在场)对信息影响常大于词语本身。
- 动机式访谈(MI)在不强迫前提下支持行为改变。
- OARS 技能(开放式提问、肯定、反映性倾听、总结)可提升共同决策质量。
- MI 在“思考期”矛盾心理中尤有效,“是的,但是(yes, but…)”语句往往揭示改变的关键障碍。
- 结构化跨专业沟通可改善协同规划并减少协调缺口。
- 在常规照护与不良事件沟通中,礼貌、共情与透明解决行为可增强专业沟通质量。
- 跨专业沟通可靠性依赖通俗语言交流、尊重且自信表达、主动倾听与及时建设性反馈,以跨越角色与层级差异。
- RN 沟通标准包含语言可及支持、残障适配沟通策略与明确信息理解核实。
- 当团队明确角色责任并定期检查协调缺口时,沟通可靠性会更高。
病理生理
沟通效能是照护质量决定因素,而非生物学过程。结构不良信息会降低信任与依从;清晰且与患者对齐的沟通可提升决策质量与结局。
MI 通过从“指令式说服”转向“协作式探索患者价值、准备度与障碍”来降低阻抗。
分类
- 有效沟通要素:事实性、实用性、清晰/简洁、说服性。
- 专业要素:理解、尊重称呼/头衔、可信赖、坚定表达、解决导向。
- 坚定风格:以“事实 + 感受”的“I”句式在不敌对指责下保护双方权利。
- 行为改变方法:使用 OARS 的动机式访谈。
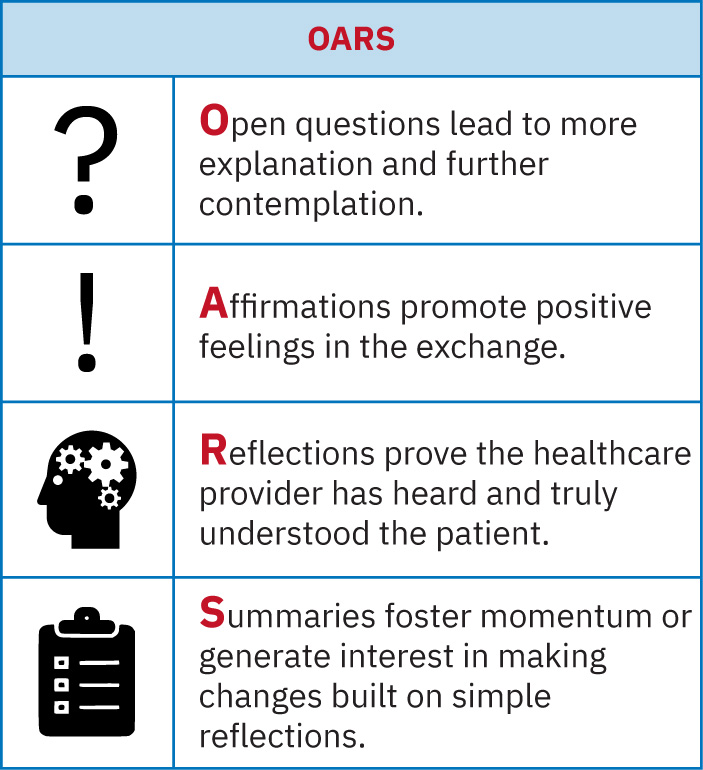 Illustration reference: OpenStax Fundamentals of Nursing Ch.2.4.
Illustration reference: OpenStax Fundamentals of Nursing Ch.2.4.
- MI 原则集:表达共情、强调差距、对阻抗不争辩而调整、支持自我效能、抑制不请自来的建议反射。
- MI 过程序列:建立关系(engage)、聚焦目标(focus)、唤起改变语言(evoke)、制定计划(plan)。
- MI 改变阶段情境:无意向、思考、准备、行动、维持。
- 目标框架:用于可执行照护规划的 SMART 沟通。
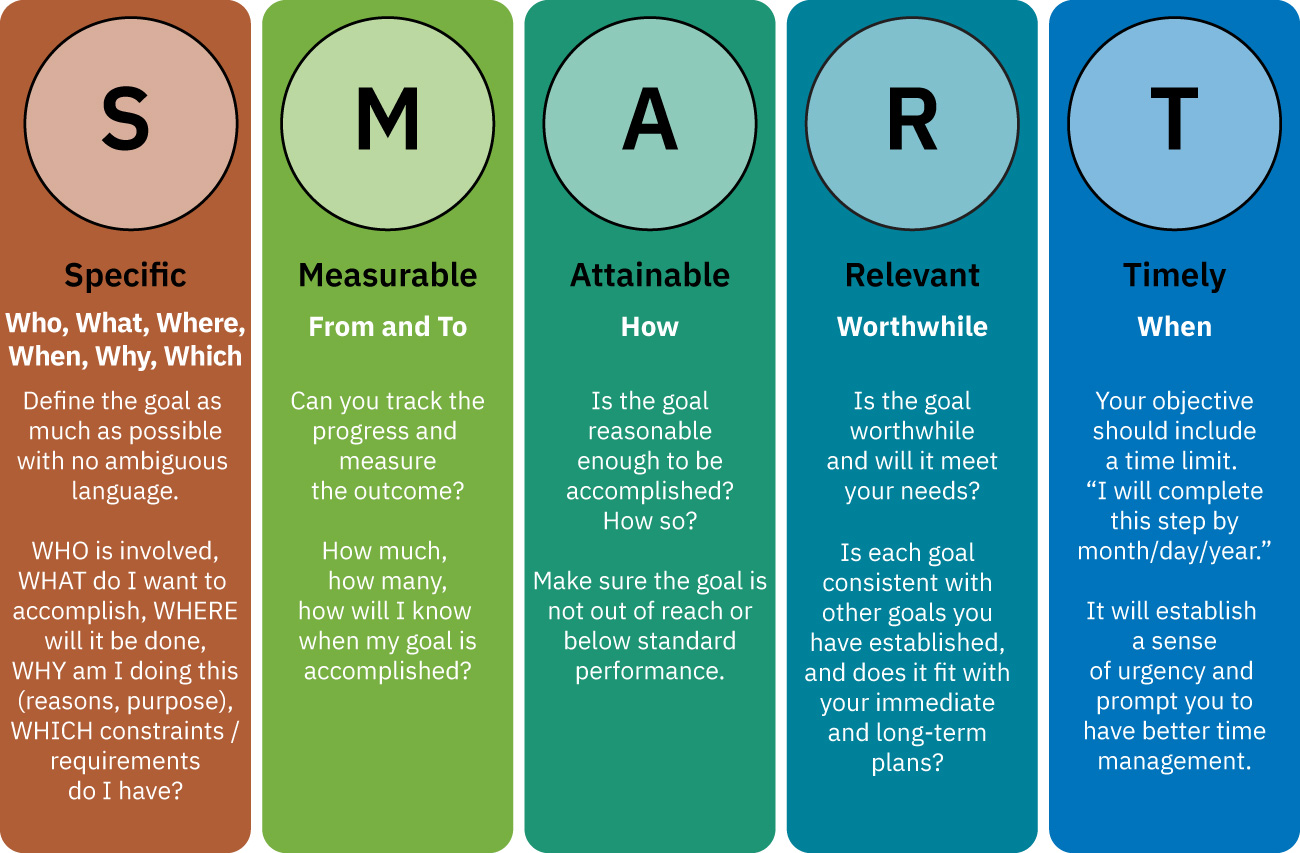 Illustration reference: OpenStax Fundamentals of Nursing Ch.2.3.
Illustration reference: OpenStax Fundamentals of Nursing Ch.2.3.
- 跨专业教育协作组织(Interprofessional Education Collaborative, IPEC)跨专业沟通行为领域:选择有效沟通工具(含信息系统/技术)、尽量避免学科专属术语、以自信清晰尊重方式沟通、主动倾听并及时敏感反馈。
- 角色清晰沟通领域:明确团队成员角色归属与预期职责可减少任务遗漏与随访延迟。
护理评估
NCLEX 重点
在选择教育或行为改变策略前,优先澄清患者目标与准备度。
- 评估信息内容是否准确且适配患者情境。
- 评估患者理解、关切与优先议程。
- 每次互动后评估响应质量并判断沟通目标是否达成。
- 教学前评估环境、舒适度与可用教学工具。
- 评估改变准备度及对建议的矛盾心理。
- 评估矛盾语言(如“是的,但是(yes, but…)”),并识别“但是(but)”后的真实障碍。
- 评估可能影响动机与改变规划的文化价值观、一般素养与健康素养因素。
- 评估言语与非言语一致性,包括语气、节奏、姿态与眼神接触。
- 当线索冲突时评估言语-非言语不匹配并规划追问。
- 获取敏感入院信息前,评估隐私与干扰控制是否充分。
- 评估团队沟通语气是否支持信任与坚定安全倡导。
- 评估冲突是否已达可执行解决状态。
- 评估护士在高风险流程教学前是否需知识或技能预热。
- 评估学科术语是否造成患者、家庭或非护理团队成员理解缺口。
- 评估层级、角色身份或经验差异是否抑制双向沟通。
- 评估是否需要语言翻译资源,以及在视觉、语言或言语受限时是否需替代沟通方式。
- 评估当前照护优先项中团队角色归属与预期职责是否明确分配。
护理干预
- 以短句、结构化、通俗语言序列传递信息。
- 在复杂操作或用药细节前,先将医学术语转化为通俗表达。
- 传递前根据接收方因素(语言、感官状态、认知、教育程度、文化偏好)构建信息。
- 使用 OARS 探索障碍并引出患者自有目标。
- 出现矛盾时直接探索“是的,但是(yes, but…)”中的障碍,并围绕该障碍共同设计计划。
- 有意识应用 MI 原则,尤其在思考期:共情、对照当前行为与个人目标、避免争辩式说服。
- 按 MI 序列实施:先建关系、聚焦议程、唤起改变语言,再规划小而可达下一步。
- 对初始或敏感交流,采用平视位置与 SOLER 对齐非言语在场(开放姿态、前倾、眼神接触、放松状态)。
- 在聚焦治疗性沟通前降低环境干扰(噪声、额外访客、电视)。
- 避免文化泛化;通过直接且尊重提问澄清个体实践与偏好。
- 保持言语与非言语信号一致,并在互动中使用主动双向反馈核查。
- 当患者对常规操作有恐惧时,解释监测原因、每一步体感与再评估频率。
- 当安全关切需升级时应用坚定沟通。
- 冲突中使用“我感觉…/请帮我理解…”框架,避免指责性“你…”语句。
- 出现阻抗(防御、回避、打断)时,先确认感受,再重定向到患者定义动机,而非加码建议。
- 使用尊重性称谓与代词偏好以强化治疗联盟。
- 当团队成员使用错误代词或二元假设时,给予简短纠正反馈并实时重述患者确认术语。
- 以礼貌问候开启会谈,并在澄清目标与关切时维持共情导向语言。
- 总结共识并记录清晰下一步。
- 通过简明闭环沟通与团队成员共享相关评估、治疗计划变化与进展更新。
- 按紧急程度与团队功能需求选择沟通通道/工具(如高风险变化采用直接口头升级 + EHR 记录)。
- 在跨专业讨论中,当技术术语可能遮蔽共同理解时,使用通俗解释。
- 提供及时、尊重、行为特异的反馈,支持团队表现与沟通恢复。
- 通过定期跨学科检查确认角色执行、识别新问题,并在患者受害前纠正流程漂移。
- 在结束安全关键沟通前,确认目标接收者已听到并理解关键信息。
- 通过既定安全通道披露并报告潜在或实际照护风险/偏离标准。
- 结束时明确邀请补充关切,便于患者提出未解决需求。
- 提供节奏控制选项(如“我们可以慢一点”)与支持性选择(家属电话/探视)以减轻焦虑并维持合作。
- 在需要时提供无障碍格式(如字幕、大字、语言匹配材料与多模态传递),并以教后反馈/演示核实。
- 当非言语线索提示未解关切时,记录具临床意义的非言语线索及已采取干预。
- 不良事件沟通中,使用直接事实披露、即时安全行动与预防导向后续规划支持问题解决。
强制式沟通风险
未应用 MI 原则而施压行为改变会增加阻抗并降低依从。
药理学
当使用 MI 技术识别依从障碍并使方案与患者优先项对齐时,用药咨询更有效。
临床判断应用
临床情景
一名慢性疼痛患者拒绝物理治疗,并反复要求仅药物治疗。
- 识别线索:存在矛盾心理、对疼痛加重的恐惧及狭窄治疗偏好。
- 分析线索:单纯直接说服不太可能促进行为改变。
- 确定优先假设:在达成照护计划承诺前需先进行 MI 导向接触。
- 生成解决方案:使用 OARS 识别目标、关切与可接受首步。
- 采取行动:共同制定分阶段计划并设定可测量目标与随访。
- 评估结局:患者参与度与方案依从改善。
相关概念
- 治疗性沟通与关系建立 - 关系性沟通与信任基础。
- 健康素养评估与通俗语言教育 - 支持清晰与理解。
- 护理管理中的冲突解决技能 - 高风险沟通中的专业解决路径。
自我检查
- 为什么“实用性沟通”与“事实性沟通”并不相同?
- 与指令式咨询相比,OARS 如何降低阻抗?
- 在护理实践中,何时应优先使用坚定沟通?