Fertility at Konsepsyon
Mahahalagang Punto
- Nangangailangan ang fertility ng viable gametes, tamang timing, at hormonally receptive na endometrium.
- Nakadepende ang conception sa magkakatugmang ovulation, fertilization sa fallopian tube, at matagumpay na implantation sa uterus.
- Maikli ang egg viability (humigit-kumulang 12 to 24 hours), samantalang maaaring mabuhay ang sperm nang hanggang 5 days sa female tract.
- Nagsisimula ang fertile window hanggang humigit-kumulang 1 week bago ang ovulation at umaabot hanggang sa araw pagkatapos ng ovulation.
- Maaaring magpababa ng conception probability at makaapekto sa care needs ang age-related fecundity decline at psychosocial stressors.
Patopisyolohiya
Ang fertility ay kakayahang maglihi, samantalang ang infertility ay karaniwang tumutukoy sa kawalan ng conception pagkatapos ng 12 months ng regular unprotected intercourse o pagkatapos ng 6 months kapag higit sa 35 years ang edad ng female partner. Maaari ring isama sa depinisyon ang kawalan ng kakayahang madala ang pagbubuntis hanggang live birth. Mataas ang global burden, kung saan humigit-kumulang isa sa anim na taong nasa reproductive age ang naaapektuhan sa kanilang lifetime. Sa natural conception, limitado ang cycle-level success kahit sa healthy couples, na madalas tinatayang nasa humigit-kumulang 20 to 37 percent kada cycle. Binibigyang-diin ng seksyong ito ang tatlong kinakailangang kondisyon para sa conception: paglabas ng egg, presensya ng viable sperm, at uterus/endometrium na handa para sa implantation. Maaaring maantala ng environmental exposures, infections, genetics, at substance use ang alinman sa mga kinakailangang ito.
Naaapektuhan ng behavioral exposures ang fertility ng parehong partner: maaaring magpababa ang tobacco ng hormone production at makasira sa sperm DNA quality, at maaaring magpababa ang tuloy-tuloy na alcohol o drug use ng reliability ng ovulatory at sperm function.
Nagsisimula ang ovulation sa follicle-stimulating hormone (FSH) driven follicular development at pagtaas ng estradiol, kasunod ang luteinizing hormone (LH) surge na naglalabas ng mature ovum. Nahuhuli ng fimbriae ang ovum at inililipat ito sa fallopian tube sa tulong ng cilia at peristalsis. Karaniwang nagaganap ang fertilization sa ampulla; pagkatapos makapasok ang isang sperm, nagiging resistant ang zona pellucida sa karagdagang sperm. Ang normal na nabuong zygote ay may forty-six chromosomes, na may twenty-three mula sa bawat gamete.
Sinusunod ng cycle physiology ang phased hormonal patterns: follicular (endometrial proliferation at dominant follicle selection), ovulatory (LH surge na may ovum release, madalas sa bandang mid-cycle), at luteal (progesterone secretion ng corpus luteum na sumusuporta sa implantation readiness). Ang tumataas na progesterone sa luteal phase ay nakapag-aambag din sa pagtaas ng basal body temperature na ginagamit sa fertility tracking.
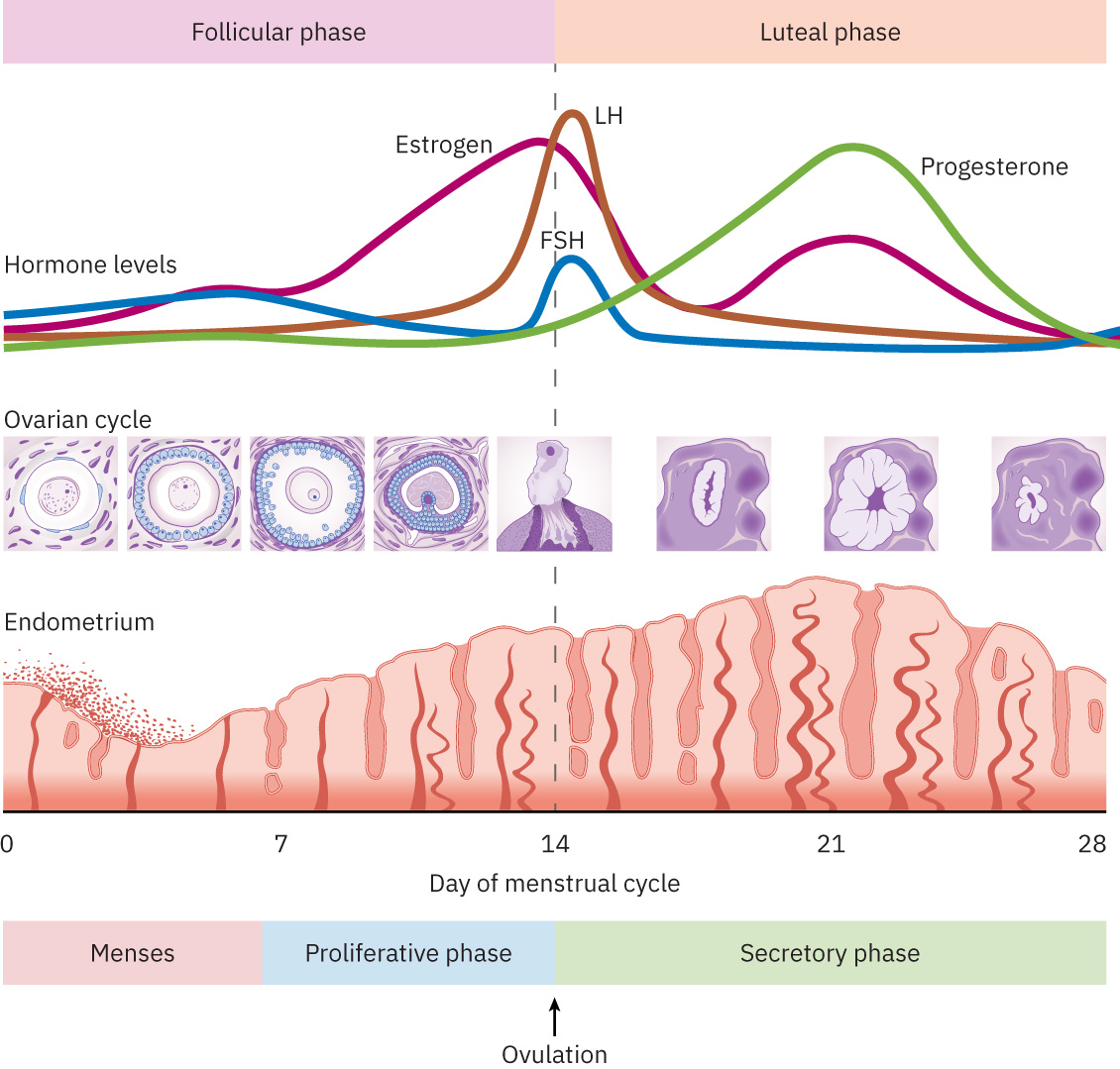 Illustration reference: OpenStax Maternal-Newborn Nursing Ch.3.3.
Illustration reference: OpenStax Maternal-Newborn Nursing Ch.3.3.
Sa male side ng conception physiology, nade-develop ang sperm sa seminiferous tubules at pagkatapos ay naghihinog sa epididymis (humigit-kumulang 12 days sa average) bago ang ejaculation. Bawat ejaculation ay maaaring maglabas ng hanggang humigit-kumulang 200 million sperm, ngunit maliit na bahagi lamang ng ejaculate volume ang sperm; karamihan ng semen volume ay mula sa accessory-gland secretions na sumusuporta sa transport at viability. Pagkatapos ng vaginal deposition, nakadepende ang paggalaw ng sperm sa flagellar propulsion kasama ng contractions ng reproductive tract na tumutulong sa paglipat ng sperm sa cervix patungo sa upper tract.
Nangangailangan ang spermatogenesis ng temperature na humigit-kumulang 2 to 3 C na mas mababa kaysa core body temperature, tuloy-tuloy na nagaganap pagkatapos ng puberty, at tumatagal ng humigit-kumulang 64 days kada production cycle. Mataas ang araw-araw na produksyon, ngunit may tendensiyang unti-unting bumaba ang sperm counts kasabay ng edad pagkatapos ng mid-30s.
Pagkatapos ng fertilization, dumaraan ang zygote sa mitotic divisions (2-, 4-, 8-, at 16-cell stages) upang maging morula sa humigit-kumulang 4 days, at pagkatapos ay nagiging blastocyst sa paligid ng day 5. Sa pagitan ng panahong ito, nagpapatuloy ang tubal transport nito patungo sa uterus; madalas magsimula ang implantation mga 5 to 6 days pagkatapos ng fertilization, pinakakaraniwan sa fundal endometrium, kung saan nagsisimula ang trophoblast invasion ng maagang placental development.
Bumababa ang population-level conception probability kasabay ng female age. Ang tinatayang 1-year conception rates ay humigit-kumulang 85% sa ibaba ng age 30, 75% sa age 30, 66% sa age 35, at 44% sa age 40.
Klasipikasyon
- Gamete factors: Oocyte maturation/ovulation quality at sperm production, maturation, motility, at viability.
- Transport/timing factors: Magkakatugmang ovulation timing, sperm migration, at tubal transport.
- Cycle-phase factors: Follicular development, ovulatory LH surge, luteal progesterone support, at predictable fertile-window cues (halimbawa egg-white cervical mucus bago ang ovulation).
- Uterine factors: Endometrial proliferation/secretory transformation at implantation receptivity.
- Psychosocial and population factors: Stress, social pressure, delayed childbearing, at fertility-knowledge gaps (kabilang ang overestimation ng assisted-reproduction success sa advanced age).
Pagtatasa sa Pag-aalaga
Pokus sa NCLEX
Madalas sinusubok ng mga priority item kung ang conception barriers ay pangunahing ovulatory, sperm-related, timing-related, uterine/implantation-related, o psychosocial.
- Tayahin ang menstrual at ovulatory history, kabilang ang cycle regularity at mga palatandaan ng ovulation.
- Repasuhin ang mga posibleng fertility disruptors: substance use, environmental exposures, chronic conditions, at infection risk.
- Alamin ang timing history (intercourse kaugnay ng ovulation) at nakaraang tagal ng conception attempts.
- I-screen ang psychosocial burden (stress, stigma, relationship strain, financial barriers) at fertility-literacy gaps.
- Tayahin ang mga paniniwalang nagtutulak sa delayed childbearing decisions (halimbawa partnership timing, career/education demands, o mga palagay tungkol sa future assisted-reproduction options).
- Tukuyin ang age-related risk context at pag-unawa sa fecundity decline sa paglipas ng panahon.
Mga Interbensiyong Pang‑nars
- Magbigay ng malinaw na edukasyon tungkol sa conception timing windows, kabilang ang maikling ovum viability at mas mahabang sperm survival.
- I-counsel ang couples na makipagtalik nang hindi bababa sa every other day sa fertile window (hanggang humigit-kumulang 1 week bago ang ovulation hanggang sa araw pagkatapos ng ovulation).
- Ituro ang physiologic conception sequence (ovulation → fertilization → implantation) upang masuportahan ang informed planning.
- Palakasin ang preconception risk reduction (pagtigil sa substance use, environmental safety, at health optimization).
- I-counsel ang parehong partner tungkol sa smoking cessation at alcohol/drug reduction bago ang conception attempts upang mapabuti ang ovulatory at sperm quality outcomes.
- Mag-alok ng stress-management resources tulad ng mindfulness groups o cognitive-behavioral therapy referral kapag mataas ang infertility stress.
- Ituro ang lubricant safety kapag sinusubukang maglihi: iwasan ang saliva, olive/coconut oil, at nonfertility lubricants na maaaring makasagabal sa sperm function.
- Linawin na walang ebidensiyang nakaaapekto sa conception odds ang coital position.
- Mag-alok ng supportive counseling at gawing normal ang emosyonal na tugon sa delayed conception o infertility concerns.
- Magbigay ng malinaw na age-related fertility education sa parehong partner at itama ang maling paniniwala na kayang ganap na mapunan ng assisted reproductive technologies ang delayed childbearing.
- I-coordinate ang napapanahong referral sa reproductive specialists kapag natugunan ang infertility criteria o may mga kilalang risk factors.
Timing-Only Assumption
Ang pag-aakalang timing issue lamang ang delayed conception ay maaaring magpaantala sa evaluation ng endocrine, sperm, tubal, uterine, o psychosocial contributors.
Farmakolohiya
| Drug Class | Examples | Key Nursing Considerations |
|---|---|---|
| treating-infertility(paggamot sa infertility) (gonadotropins) | FSH at mga kaugnay na ovulation-induction agents | Ginagamit sa fertility treatment pathways; nangangailangan ng cycle monitoring at edukasyon ng pasyente tungkol sa timing. |
| treating-infertility(paggamot sa infertility) (progesterone-therapy) | Mga regimen para sa luteal support | Sumusuporta sa endometrial receptivity sa piling treatment plans at sa mga maagang konteksto ng pagbubuntis. |
Aplikasyon ng Clinical Judgment
Klinikal na Sitwasyon
Isang 36-year-old na pasyente ang nag-uulat ng 12 months ng hindi matagumpay na pagtatangkang maglihi, irregular cycle signs, at mataas na stress na kaugnay sa trabaho at inaasahan ng pamilya.
- Recognize Cues: Naroroon ang age-related decline risk, posibleng ovulatory irregularity, at psychosocial strain.
- Analyze Cues: Maaaring multifactorial ang conception barriers sa halip na iisang timing problem lamang.
- Prioritize Hypotheses: Prayoridad na hypothesis ang pinagsamang hamon sa ovulation/timing na may psychosocial burden na nakaaapekto sa fertility planning.
- Generate Solutions: Magbigay ng cycle-timing education, psychosocial support, risk-factor review, at referral planning.
- Take Action: Simulan ang edukasyon, idokumento ang infertility-duration criteria, at i-coordinate ang specialist follow-up.
- Evaluate Outcomes: Naipapakita ng pasyente ang pag-unawa sa conception physiology at nakikilahok sa evidence-based care plan.
Mga Kaugnay na Konsepto
- preconception care - Pinapabuti ng preconception risk optimization ang mga kondisyon ng fertility bago ang conception attempts.
- health promotion sa buong reproductive lifespan - Pangunahing domain ng reproductive-health promotion ang fertility planning.
- reproductive system - Ang hormonal at anatomic reproductive functions ang pundasyon ng conception physiology.
- kalusugan ng pamilya at mga salik na pangkultura - Humuhubog ang family at cultural context sa fertility decisions at stress experiences.
- culturally competent care - Mas epektibo ang fertility counseling kapag culturally responsive ang komunikasyon.
Self-Check
- Bakit maaaring mabigo ang conception kahit mukhang tama ang timing ng intercourse?
- Aling mga timing fact tungkol sa ovum at sperm viability ang pinaka-clinically relevant para sa fertility counseling?
- Kailan dapat mag-escalate ang nursing care mula sa edukasyon tungo sa pormal na infertility referral pathways?