Karahasan at Kaligtasan
Mahahalagang Punto
- Ang kaligtasan ng mga kliyente at staff ay pangunahing prayoridad sa psychiatric nursing.
- Karamihan sa mga taong may mental illness ay hindi marahas; nakadepende sa konteksto at pabago-bago ang panganib.
- Ang maagang pagkilala sa cue at therapeutic intervention ay nagpapababa ng escalation at paggamit ng restrictive interventions.
- Ang seclusion at restraint ay legal-ethical na huling opsyon na may mahigpit na monitoring/documentation requirements.
- Ang workplace violence sa health care ay maaaring magmula sa pasyente, pamilya/visitors, coworkers, o iba pang personnel at nangangailangan ng organization-level prevention planning.
- Nahaharap ang health care workers sa malaking violence exposure sa buong karera, kaya kritikal ang maagang pagkilala sa agitation cues at team-based escalation pathways.
Patopisyolohiya
Lumilitaw ang violence risk sa psychiatric settings mula sa magkakaugnay na factors kabilang ang acute anxiety, takot, agitation, effects ng substance, environmental overstimulation, at unmet needs. Madalas sumunod ang escalation sa makikilalang behavioral at physiologic cue patterns.
Maaaring putulin ng proactive regulation support at person-centered approaches ang escalation bago magdulot ng pinsala.
Klasipikasyon
- Cue levels: Maagang anxiety/agitation, mid-level verbal aggression, at late-stage imminent violence.
- Intervention ladder: Verbal/relational interventions, PRN medication support, pagkatapos restrictive emergency measures lamang kung kinakailangan.
- Time-out versus seclusion domain: Boluntaryo ang time-out at maaaring umalis ang kliyente, samantalang ang seclusion ay staff-imposed protective confinement para sa emergency safety.
- Safety domains: Kaligtasan ng kliyente, kaligtasan ng staff, environmental safety, at post-incident recovery/debriefing.
- Child maltreatment domains: Neglect, physical abuse, sexual abuse/exploitation, at emotional abuse.
- Abuse-form domain: Ang physical, psychological/emotional, sexual, at financial abuse ay maaaring lumikha ng magkakapatong na agarang at pangmatagalang pinsala.
- Adolescent relationship-violence domain: Mga pattern ng teen dating abuse kabilang ang coercion, assault, at stalking behaviors.
- Elder abuse/neglect domain: Pinsala mula sa pinagkakatiwalaang caregiver at kabiguang tugunan ang basic needs (food, water, shelter, hygiene, medical/dental care).
- Vulnerable-adult domain: Mas mataas ang panganib ng abuse at exploitation sa adults na may physical o mental conditions na humahadlang sa independent self-care.
- Community-violence domain: School bullying/cyberbullying at workplace violence (threats, intimidation, harassment, physical assault).
- Workplace violence sources: Mga pasyente, visitors/family members, coworkers, at iba pang health system personnel.
- Workplace-pattern domain: Mga pattern ng horizontal/lateral violence, client-on-worker violence, at escalation ng incivility.
- Bias-targeted violence domain: Panganib ng hate crime na nakaaapekto sa marginalized populations.
- At-risk population domain: Mga napakabata/mas matatandang adults, may disability o communication barriers, veterans, LGBTQIA+ groups, trafficking survivors, at socially marginalized groups.
- High-risk workflow periods: Maaaring magpataas ng disruptive behavior at escalation risk ang mealtimes, shift changes, at transport transitions.
- Escalation-sequence domain: Ang ilang events ay sumusunod sa progression mula anger patungong authority-resistance hanggang confrontation, ngunit maaari ring maging marahas ang medical/syndromic agitation nang walang babala.
Nursing Assessment
Pokus sa NCLEX
Unahin ang maagang pagkilala sa agitation cues at agarang least-restrictive action planning.
-
Suriin ang observable escalation cues (voice, posture, pacing, clenched hands, threat language).
-
Suriin ang CDC-linked violence cues tulad ng pagmumura o menacing tone, staring, panting, crossed arms, uncared-for appearance, signs ng intoxication, at paghahagis ng objects.
-
Suriin ang anxiety, suspicion, trigger history, at tolerance sa environmental stimuli.
-
Suriin ang agarang panganib sa sarili/iba at pangangailangan sa mabilis na team activation.
-
Kung nag-uulat ang kliyente ng homicidal thoughts, suriin ang target specificity, plan, means access, intent, at prior history ng pananakit sa iba.
-
Suriin ang mga preference ng kliyente para sa calming strategies sa maagang distress.
-
Suriin ang unit-level safety conditions (crowding, ingay, staffing, escape routes).
-
Suriin ang high-volatility clinical contexts (halimbawa delirium, dementia, psychosis, intoxication/withdrawal, severe mental-illness exacerbation).
-
Suriin ang mga palatandaan ng imminent-workplace-violence: confrontational behavior, angry demeanor, loud/aggressive o mumbling speech, pagbabanta na umalis, tense posturing, pacing, at aggressive acts.
-
Suriin ang occupational-violence exposure at risk factors (halimbawa isolated work settings, law-enforcement roles, alcohol-service environments, at healthcare roles).
-
Sa posibleng combative encounters, suriin ang hand behavior (halimbawa fist clenching o gripping rails) bilang maagang nonverbal tension signal.
-
Suriin ang agarang at downstream abuse burden, kabilang ang trauma symptoms, social withdrawal, at suicidal-ideation risk kapag iniulat ang malubha o matagal na abuse.
-
Suriin ang workplace incivility at horizontal/lateral violence signals (halimbawa gossip, sabotage, exclusion, paulit-ulit na disrespect) bago mag-escalate sa lantad na aggression.
-
Suriin ang workload-fatigue burden at epekto nito sa situational awareness at kalidad ng tugon sa panahon ng posibleng violence events.
-
Suriin ang nurse self-response signals (fight/flight activation, trauma-history sensitivity, at cultural-bias activation) na maaaring magbago ng communication o safety decisions.
-
Suriin ang pediatric neglect cues tulad ng poor hygiene, weather-inappropriate clothing, malnutrition/hunger, kakulangan sa supervision, at paulit-ulit na pag-absent sa school.
-
Suriin ang pediatric physical-abuse red flags: patterned injuries, burns na may malinaw na demarcation, injury-history mismatch, delayed care seeking, at takot sa caregivers.
-
Suriin ang hidden injury risk sa infants/toddlers, kabilang ang posibleng abusive head trauma kapag hindi tugma ang behavior o neurologic status sa iniulat na mechanism.
-
Suriin ang child sexual-abuse indicators tulad ng genital pain/bleeding/discharge, hirap sa pag-upo/paglalakad, STIs, at age-incongruent sexualized behavior.
-
Suriin ang emotional-abuse patterns kabilang ang matinding anxiety/depression, kakaibang aggression, withdrawal, self-denigration, at pagbaba ng pagkatuto.
-
Suriin ang adolescent dating-violence risk (kabilang ang stalking) at magtanong nang direkta at pribado tungkol sa relationship safety kapag developmentally appropriate.
-
Suriin ang exposure sa bullying at cyberbullying sa children/adolescents, kabilang ang school-avoidance behavior, social isolation, at biglaang pagbaba ng academic performance.
-
Gumamit ng normalizing language kapag nag-screen ng bullying (halimbawa pagtatanong kung nakakita o nakaranas ang bata ng pangungutya) upang mapabuti ang disclosure.
-
Suriin ang elder-neglect indicators tulad ng dehydration, malnutrition, poor hygiene, untreated medical/dental needs, o hindi ligtas na kondisyon ng tirahan.
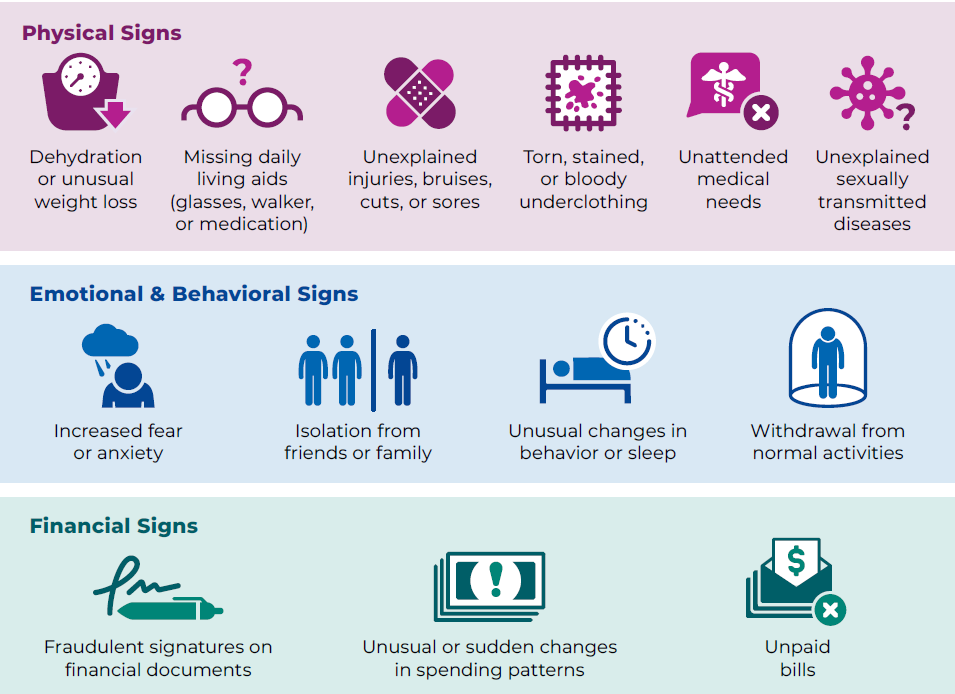 Illustration reference: OpenRN Nursing Health Promotion Ch.6.2.
Illustration reference: OpenRN Nursing Health Promotion Ch.6.2. -
Sa institutional elder-care settings, suriin ang caregiver burnout, staffing shortages, at mataas na workplace stress bilang abuse-risk multipliers.
-
Suriin ang elder physical-abuse patterns na hindi tugma sa aksidenteng trauma, kabilang ang maxillofacial injury, inner-arm o torso bruising, at paulit-ulit na injuries sa iba’t ibang yugto ng paghilom.
-
Sa elder-abuse screening, i-interview nang mag-isa ang older adult kung posible at gumamit ng structured tools (halimbawa EASI o H-S/EAST) bilang suspicion prompts sa halip na standalone diagnosis.
-
I-dokumento nang obhetibo ang elder-abuse findings gamit ang direktang quotes at policy-concordant photo/environment evidence kapag pinahihintulutan.
-
Suriin ang downstream mental-health burden pagkatapos ng violence exposure, kabilang ang depression, anxiety, trauma symptoms, at suicidal ideation.
-
Suriin ang panganib ng repeat victimization at posibleng victim-offender overlap kapag may naunang history ng violence.
-
Suriin ang caregiver-child interaction patterns para sa fear-based control at isaalang-alang ang posibleng caregiver victimization na maaaring makaapekto sa child safety.
Nursing Interventions
- Gumamit ng kalmado, hindi nakakatakot na komunikasyon at collaborative de-escalation techniques.
- Gumamit ng bukas at nakikitang mga kamay at bahagyang diagonal na tindig, at iwasang harangan ang doorways sa panahon ng escalating encounters.
- Gumamit ng nonprovocative stance at spacing: manatiling nakikita, iwasan ang biglaang paglapit o paglapit mula sa likod, at panatilihin ang humigit-kumulang dalawang arm-lengths na may malinaw na exit path.
- Sa posibleng escalating encounters, panatilihin ang access sa pinto at orientation sa malalapit na exits/emergency call resources, lalo na kapag floating sa hindi pamilyar na lugar.
- Bawasan ang agarang triggers sa pamamagitan ng paglipat ng cooperative agitated clients sa tahimik at low-stimulation na area kung posible.
- Ilapat muna ang least-restrictive alternatives (redirection, time-out option, comfort, activity, reduced stimuli).
- Mag-alok ng boluntaryong time-out bilang agarang low-restriction option at linawin na maaaring umalis ang kliyente sa area kapag handa na.
- Gumamit ng developmentally adapted behavior contracts (verbal o written) na may malinaw na expectations, reinforcement plan, at periodic review sa iba’t ibang care settings.
- Gumamit ng collaborative-proactive problem solving upang tukuyin ang trigger patterns at magkasundo sa praktikal na alternatives bago mag-escalate.
- Kapag attention-seeking at hindi mapanganib ang behavior, gumamit ng planned ignoring na may agarang reinforcement ng safe/on-task behavior.
- Gumamit ng maiikling nonverbal signals o napagkasunduang gestures (halimbawa eye contact cue o quiet-hand signal) upang i-prompt ang self-control nang walang public confrontation.
- Gumamit ng limit-setting language sa halip na threats, at direktang kilalanin ang emotions habang nagtatanong ng malinaw na safety questions (halimbawa intent na saktan ang sarili/iba o access sa weapon).
- Alisin ang neck-worn items (halimbawa stethoscopes o badge lanyards) sa panahon ng escalating encounters upang mabawasan ang strangulation risk.
- Gumamit ng personal dress-for-safety practices (halimbawa secure na mahabang buhok, iwas sa pullable jewelry/scarves, at paggamit ng breakaway lanyards).
- Mag-alok ng PRN medication nang maaga kapag indicated at ipagpatuloy ang therapeutic presence pagkatapos ng administration.
- Huwag magbigay ng medication nang palihim o maling ilarawan ang layunin ng gamot; gumamit ng transparent therapeutic communication.
- Gumamit ng emergency medication nang walang consent lamang para sa matinding agarang safety threat na may provider/supervisory involvement at malinaw na dokumentasyon ng impormasyong ibinigay at tugon ng kliyente.
- Gumamit ng seclusion/restraint lamang para sa emergency safety na may kinakailangang orders at tuloy-tuloy na monitoring.
- Kung nagpapatuloy ang escalation sa kabila ng verbal de-escalation, ligtas na umatras at agad tumawag ng team/security support ayon sa policy.
- Kung malamang na kailangan ang restrictive intervention, magtalaga ng isang staff leader para sa directions at mag-pre-brief ng team roles bago ang hands-on approach.
- Kapag kasangkot ang security staff, panatilihin ang client-care actions sa ilalim ng nursing direction at gumamit ng preplanned role clarity upang mabawasan ang therapeutic conflict.
- I-dokumento agad ang violence-risk level at collaborative intervention plan, pagkatapos ay abisuhan ang provider/team para sa kinakailangang legal at safety workflow.
- Magsagawa ng structured debriefing pagkatapos ng incidents upang suportahan ang staff recovery, pag-iwas sa PTSD/burnout, system learning, at client-perspective review.
- Makilahok sa institutional violence-prevention training, threat reporting workflows, at cross-team response drills.
- Gumamit ng formal behavioral-emergency activation pathways (halimbawa BERT o katumbas na team response) kapag available para sa napapanahong multidisciplinary containment.
- Gumamit ng violence-risk assessment tools sa admission at ulitin sa itinakdang pagitan (madalas araw-araw) upang mapabuti ang short-term prediction at consistency ng team communication.
- Palakasin ang multifaceted workplace-violence strategy: prevention policy, staff training, communication de-escalation, at access sa post-incident support.
- Sa home-health o community travel settings, ilapat ang field-safety protocols: suriin ang violence-risk background information kapag available, gumamit ng trained partner support sa high-risk visits, magdala ng charged communication devices, panatilihin ang location check-ins, at gumamit ng prearranged emergency code words.
- Sa emergency settings, panatilihin ang mataas na antas ng paghihinala para sa access sa weapon sa aktibong marahas na clients at unahin ang distansya, exit access, at agarang team/security support.
- I-activate ang mandated-reporting pathways at makipag-ugnayan sa Child Protective Services (o katumbas na ahensya) kapag pinaghihinalaan ang child neglect/abuse ayon sa jurisdiction at policy.
- Pagkatapos ng pag-uulat ng child abuse, suportahan ang trauma-informed follow-up pathways (halimbawa child advocacy-center forensic interviewing, pediatric medical evaluation, at referral sa trauma-focused psychotherapy gaya ng TF-CBT).
- I-coordinate ang multidisciplinary child-protection response (health care, mental health, social work, law enforcement, at education) at iayon ang plans sa developmental stage at cultural context.
- I-activate ang mandated-reporting pathways para sa pinaghihinalaang elder abuse/neglect at abuse ng at-risk adults ayon sa jurisdiction at policy.
- Ilapat ang family-violence prevention sa primary, secondary, at tertiary levels: palakasin ang social/economic supports, mag-screen nang maaga sa high-risk groups, at i-coordinate ang shelter/protection resources pagkatapos ng natukoy na pinsala.
- Para sa nalalapit na community/social-violence risk, i-escalate sa law enforcement o emergency pathways ayon sa policy habang sinusuportahan ang agarang protective actions.
- Gumamit ng context-matched screening tools (halimbawa urgent danger tools para sa agarang IPV threat at ACE-focused tools para sa chronic trauma history) upang gabayan ang follow-up planning.
- Magbigay ng age-appropriate prevention teaching tungkol sa healthy relationships, consent, at stalking red flags para sa adolescents at caregivers.
- Para sa school bullying plans, i-coach ang child/caregiver strategies: iwasan ang mga kilalang hotspots, lumapit sa mapagkakatiwalaang adults, gumamit ng kalmado at assertive na stop statements kapag ligtas, at makipag-coordinate sa school/families para sa joint response planning.
- Pagkatapos ng disruptive incidents sa youth settings, gumamit ng simpleng restitution steps (halimbawa pag-ayos ng kaguluhan o paghingi ng paumanhin) upang palakasin ang accountability at skills practice.
- Magbigay ng nonjudgmental counseling at resource linkage para sa high-risk populations, kabilang ang veterans, pregnant patients, at mga pasyenteng may social-access barriers.
Pinsala mula sa Sobrang Paggamit ng Restrictive Measures
Ang mabilis na pag-escalate sa seclusion/restraint nang walang sapat na less-restrictive attempts ay nagpapataas ng trauma at legal risk.
Pharmacology
Maaaring pigilan ng PRN medication ang pag-usad tungo sa karahasan kapag naibibigay sa maagang yugto ng agitation. Kabilang sa nursing responsibilities ang informed explanation, monitoring ng effect trajectory, at pagdodokumento ng indication, response, at safety follow-up.
Aplikasyon ng Clinical Judgment
Klinikal na Sitwasyon
Isang kliyente ang nagsimulang maglakad-lakad, sumisigaw, at nagkakamay-kamao sa visiting hours habang tumataas ang antas ng ingay sa unit.
- Recognize Cues: Naroroon ang mga palatandaan ng escalation at environmental triggers.
- Analyze Cues: Posibleng umusad sa physical aggression kung walang agarang intervention.
- Prioritize Hypotheses: Prayoridad ang mabilis na de-escalation at pagbawas ng stimuli.
- Generate Solutions: Ilipat sa tahimik na area, i-validate ang distress, at mag-alok ng coping choice at PRN support.
- Take Action: Ipatupad ang least-restrictive plan at i-activate ang team backup kung tumataas ang panganib.
- Evaluate Outcomes: Kumpirmahin ang de-escalation, i-update ang trigger-prevention plan, at i-debrief ang team.
Mga Kaugnay na Konsepto
- galit, abuse, at karahasan - Pinapalawak ang abuse cycle at aggression risk mechanisms.
- pangangalaga sa sexual abuse at assault - Kumukumpleto sa sexual-abuse response at trauma-informed follow-up care.
- restraints at restraint alternatives - Dinidetalye ang hierarchy at safeguards ng restrictive interventions.
- trauma-informed care - Sumusuporta sa non-coercive at dignity-preserving na safety practice.
- emergency situations at rapid response - Iniaayon ang escalation sa urgent response workflows.
- pakikilahok ng client - Gumagamit ng collaborative prevention plans upang mabawasan ang paulit-ulit na incidents.