Person Centered Care Foundations Shared Decision Making at Self Management
Mahahalagang Punto
- Isinasama ng person-centered care ang patient goals, values, social context, at beliefs sa care planning.
- Pinapahusay ng shared decision-making at self-management support ang outcomes sa chronic at complex care.
- Dapat sabay na i-assess ang physical, emotional, at spiritual needs sa halip na ihiwalay.
- Maaaring baguhin ng developmental stage at life events ang care preferences at barriers sa paglipas ng panahon.
- Pundasyon ng epektibong whole-person assessment at planning ang caring relationship (rapport at trust) na may compassionate presence.
- Dapat hayagang isama sa planning ang identity-affirming preferences at privacy/dignity expectations, lalo na kapag nabawasan ang trust dahil sa naunang healthcare experiences.
- Maaaring pahusayin ng patient-centered plans ang adherence, safety, at satisfaction habang binabawasan ang avoidable tests, procedures, at readmissions sa paglipas ng panahon.
- Pinapahalagahan ng epektibong patient-centered care ang emotional well-being at physical comfort nang magkapantay habang isinasama ang social, spiritual, at financial context.
- Sinusuportahan ng family participation preferences at napapanahong information sharing ang informed decisions at mas mahusay na continuity.
Pisyopatolohiya
Ang person-centered care ay care-delivery framework, hindi disease mechanism. Hinuhubog nito kung paano nangangalap ng cues ang nurses, nagtatakda ng priorities sa problems, at nakikipagbuo ng plans kasama ang patients at families. Pinapahusay ng mas mabuting alignment sa pagitan ng care plan at patient priorities ang adherence, engagement, at continuity.
Kapag hindi isinama ng care ang preferences o context, tumataas ang distress at madalas bumababa ang participation. Sa kabaligtaran, sinusuportahan ng person-centered planning ang trust, realistic goals, at mas ligtas na decisions sa nagbabagong clinical conditions.
Klasipikasyon
- Historical foundation: Naimpluwensiyahan ng Rogers-derived person-centered therapy principles ang shared decision-making at modern person-centered nursing care.
- Patient-centered care: Binibigyang-diin ang active patient participation, communication, at coordinated services.
- Person-centered care: Pinalalawak ang pokus sa social, cultural, at spiritual values na may individualized goals at preferences.
- Holistic care: Isinasama ang mind, body, at spirit, kabilang ang complementary approaches kapag ligtas at angkop.
- Operational tenets domain: Kabilang sa contemporary person-centered frameworks ang shared decision-making at structured self-management support bilang core practice elements.
- SHARE process domain: Ang AHRQ SHARE ay five-step shared decision-making approach na pinananatiling sentral ang patient participation sa buong decision formation at follow-up.
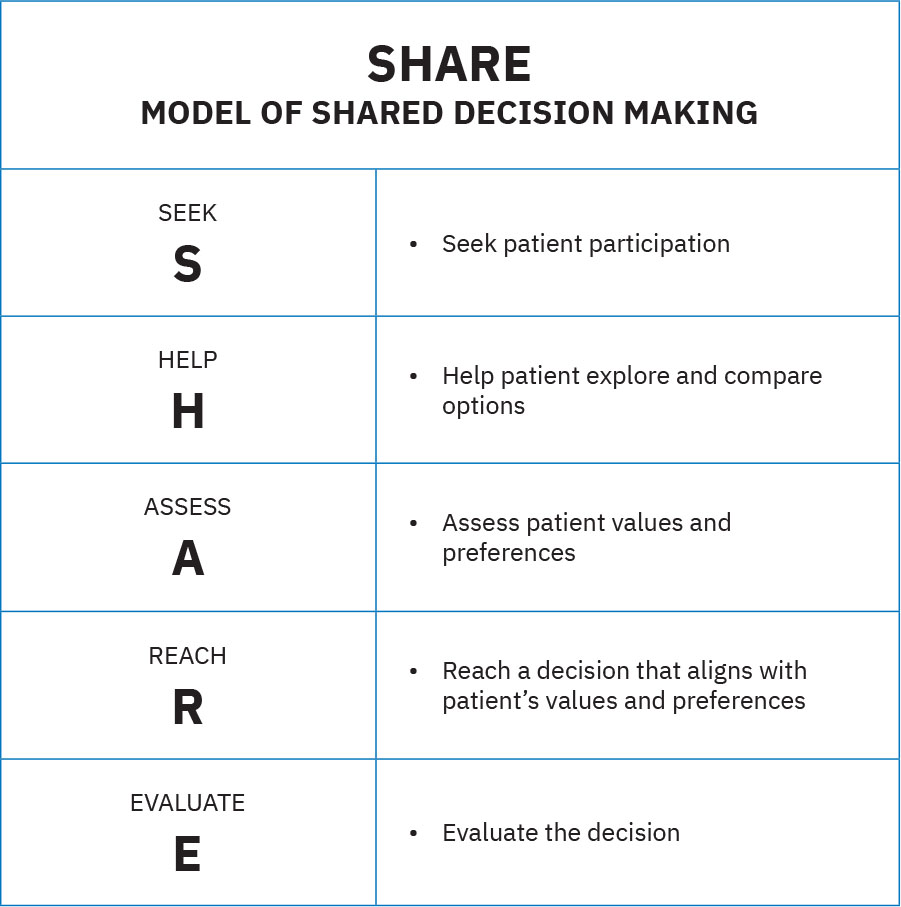 Illustration reference: OpenStax Fundamentals of Nursing Ch.15.2.
Illustration reference: OpenStax Fundamentals of Nursing Ch.15.2. - Patient-centered attribute domain: Isama ang family bilang preferred care partners, magbahagi ng impormasyon nang napapanahon, igalang ang culture at socioeconomic context, at ihatid ang tamang care sa tamang oras at tamang lugar.
Pagsusuri sa Pag-aalaga
Pokus sa NCLEX
Sinusubok ng priority questions kung kinukuha ng nurse ang values at preferences bago i-finalize ang interventions.
- Suriin ang patient goals, beliefs, at preferred role sa shared decision-making.
- Suriin ang prior healthcare harms o mistrust na maaaring magpababa ng engagement maliban kung aktibong muling mabubuo ang trust.
- Suriin ang patient preference para sa transparent information sharing (risks/benefits/alternatives) at written action plans.
- Suriin ang access at readiness para sa digital engagement tools (halimbawa patient portals) upang suportahan ang ongoing result review at treatment participation.
- Suriin ang physical at physiologic priorities tulad ng pain, mobility, elimination, at safety.
- Suriin ang emotional factors tulad ng fear, grief, anxiety, at readiness para sa self-management.
- Suriin nang maaga ang procedure-specific fear barriers (halimbawa claustrophobia bago MRI) upang maihanda ang alternatives o supports.
- Suriin ang spiritual preferences, practices, at desired supports.
- Suriin ang priority order gamit ang physiologic-first safety logic (Maslow-based sequencing) bago ang higher-level social/esteem goals.
- Suriin ang identity-affirming care preferences (halimbawa paggamit ng name/pronoun at privacy boundaries) at isama sa planning.
- Suriin ang developmental at life-event factors na maaaring magbago ng coping, consent, at treatment participation.
- Suriin ang safety/security context kabilang ang insurance coverage, financial strain, at available social supports na maaaring makaapekto sa plan feasibility.
- Suriin kung sino ang itinuturing ng pasyente bilang family/support system (kabilang ang chosen family) at kung sino ang pinahihintulutang makatanggap ng private health information.
- Suriin ang prior beliefs at naunang negative healthcare experiences o trauma na maaaring magbago ng acceptance sa recommended plans.
- Suriin ang practical constraints (halimbawa caregiver roles, work obligations, transportation, o home-support limits) na maaaring magbago ng feasible care options.
- Suriin kung gusto ng pasyente na naroroon ang family/support persons sa rounds, shift-report participation, at treatment discussions.
- Suriin kung ano ang pinakamahalaga sa pasyente at kung nananatiling nakaayon ang current orders at care goals sa documented directives.
Mga Interbensyon sa Pag-aalaga
- Gumamit ng shared decision-making upang ikumpara ang options at iayon ang plans sa patient priorities.
- Gumamit ng plain, jargon-free language at transparent risk/benefit discussion upang makagawa ang mga pasyente ng autonomous decisions.
- Ituro ang self-management skills gamit ang malinaw na wika at return-demonstration kung kailangan.
- Magkasamang bumuo ng written, personalized action plans na nag-uugnay ng treatment steps sa patient-defined life goals.
- Gumamit ng structured follow-up interactions pagkatapos ng procedures, test results, o medication changes upang mabawasan ang adverse events at mapatatag ang continuity.
- Gumamit ng integrated-service pathways kung available upang mapagplanuhan nang magkakasama ang treatment options, well-being goals, at comprehensive needs.
- I-coordinate ang interdisciplinary resources para sa kumplikadong physical, emotional, at spiritual needs.
- Isali ang family o legal decision makers (kabilang ang designated medical power of attorney kung naaangkop) ayon sa patient preference at capacity.
- Ikonekta ang patients/families sa financial at social-support resources nang maaga kapag nanganganib sa adherence ang safety/security needs.
- Panatilihin ang welcoming identity-affirming environment at ituring ang privacy/dignity protections bilang non-negotiable plan elements.
- Igalang ang confidentiality boundaries sa pagbabahagi ng impormasyon sa mga indibidwal lang na aprubado ng pasyente.
- Gumamit ng qualified medical interpreters kapag maaaring limitahan ng language discordance ang tumpak na preference elicitation o informed choice.
- Muling suriin ang goals pagkatapos ng major transitions, new diagnoses, o significant life events.
- I-coordinate ang trauma-informed o grief-support referrals kapag humahadlang ang previous loss o trauma sa healing at participation.
- Gumamit ng caring behaviors tulad ng active listening, eye contact, therapeutic touch kung naaangkop, at culturally respectful emotional support upang mapatatag ang trust.
- Anyayahan ang patient-designated family/support persons sa rounds o handoff discussions kapag gusto ng pasyente ang ganitong participation.
- Magbigay ng napapanahong updates sa pasyente at designated support persons upang manatiling informed at value-concordant ang decisions.
Preference-Plan Mismatch
Ang plans na binabalewala ang values, developmental context, o spiritual preferences ay nagpapataas ng nonadherence at avoidable poor outcomes.
Parmakolohiya
Mahalaga pa rin ang pharmacologic treatment, ngunit humuhusay ang outcomes kapag isinama ang medication plans sa person-centered strategy na sumusuporta sa understanding, adherence, at ongoing self-management.
Paglalapat ng Klinikal na Paghuhusga
Klinikal na Sitwasyon
Ang postoperative na pasyente ay nag-uulat ng uncontrolled pain, takot sa isa pang procedure, at humihiling ng prayer support bago ang treatment decisions.
- Recognize Cues: Aktibo ang physical, emotional, at spiritual needs.
- Analyze Cues: Malamang mabigo ang single-domain planning.
- Prioritize Hypotheses: Agarang prayoridad ang pain control, safety, at trust-building.
- Generate Solutions: Gumamit ng shared decision-making, magdagdag ng spiritual support, at magbigay ng malinaw na self-management teaching.
- Take Action: Ipatupad ang interdisciplinary plan at i-dokumento ang preferences.
- Evaluate Outcomes: Humuhusay ang participation at symptom control.
Mga Kaugnay na Konsepto
- person at family-centered care - Pinalalawak ang inclusive family at identity-sensitive care implementation.
- organizational culture, patient-centered, collaborative, at safety frameworks - Iniuugnay ang person-centered goals sa team at system workflows.
- self management at collaborative chronic care - Ginagawang operasyonal ang long-term self-management support.
- holistic health at interventions - Nagdaragdag ng whole-person at complementary intervention strategies.
- spiritual assessment at patient-centered care planning - Nagbibigay ng structured spiritual inquiry at planning.
Sariling Pagsusuri
- Paano mas malawak ang person-centered care kaysa patient-centered care sa araw-araw na nursing decisions?
- Aling findings ang nagpapahiwatig ng pangangailangang i-update ang care plan pagkatapos ng life event?
- Bakit dapat ituring na ongoing process ang self-management support at hindi single education event lang?