Mga Batayan ng ECG Waveform at 12-Lead Application
Mahahalagang Punto
- Itinatala ng ECG ang cardiac electrical activity na nade-detect sa balat sa pamamagitan ng electrodes.
- Sinusuportahan ng standard ECG paper ang timing interpretation gamit ang small at large boxes.
- Tumutugma ang waveform components sa conduction at contraction events sa buong cardiac cycle.
- Ang twelve-lead ECG ay pangunahing diagnostic tool sa pagsusuri ng acute cardiac symptoms.
- Sinusuportahan din ng ECG monitoring ang medication-safety reassessment at ischemia surveillance.
- Karaniwang isinasama ang ECG findings sa cardiac biomarkers sa acute ischemic presentations.
Pisyopatolohiya
Nagsisimula ang cardiac electrical activation sa sinoatrial node, kumakalat sa atrial tissue, humihinto sa atrioventricular node, at nagpapatuloy sa ventricular conduction pathways. Ang pinakamabilis na pacemaker focus ang nagtatakda ng rhythm, at kinukuha ng ECG ang sequence na ito bilang organisadong waveform segments at intervals. Sinasalamin ng normal sinus rhythm ang nakaayos na pathway na ito (SA node → AV node → His bundle → bundle branches → Purkinje fibers), kung saan sinusuportahan ng AV delay ang ventricular filling bago ang ventricular depolarization. Sa antas ng selula, ang automaticity ng conductive tissue ay sumasalamin sa paulit-ulit na sodium prepotential, calcium-driven depolarization, at potassium-mediated repolarization cycles. Pagkatapos nito, dumaraan ang contractile myocytes sa mabilis na depolarization, matagal na calcium-supported plateau, at repolarization na may refractory phases na nagpapababa ng panganib ng agarang paulit-ulit na contraction. Bumababa ang intrinsic pacing rates sa kahabaan ng pathway (pinakamabilis ang SA, kasunod ang AV node, pagkatapos ang His-Purkinje), kaya maaaring magpakita ang severe conduction failure ng mas mabagal na escape rhythms at perfusion compromise.
Dahil maaaring mauna ang electrical disturbance bago ang matinding hemodynamic collapse, sinusuportahan ng napapanahong ECG assessment ang maagang diagnosis at treatment guidance sa symptomatic patients.
Kinukuha ng 12-lead ECG ang electrical activity mula sa maraming perspektibo sa pamamagitan ng pagsasama ng anim na precordial chest leads (V1-V6) at limb-lead inputs mula sa extremity electrodes (RA, LA, RL, LL). Karaniwang ipinapakita ng standard printouts ang humigit-kumulang 2.5 seconds bawat lead sa 12-lead grid format.
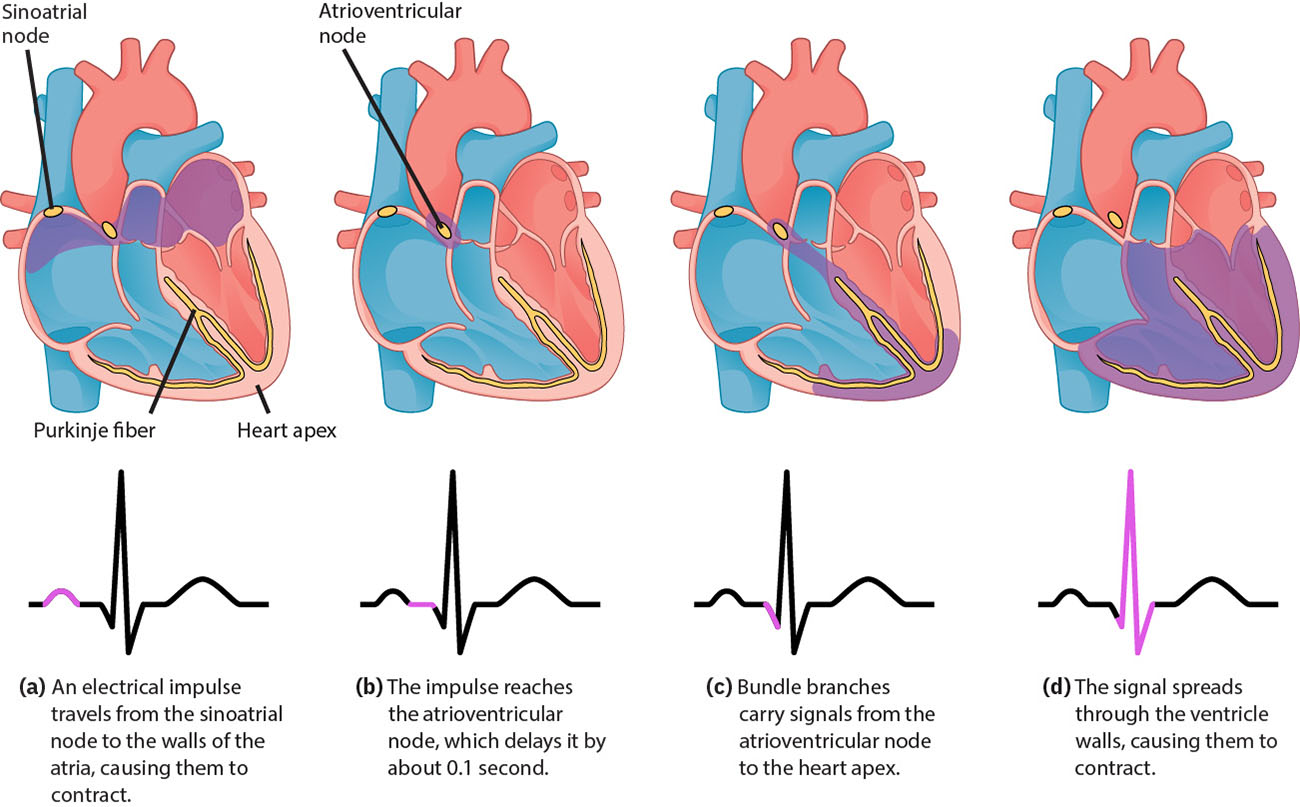 Illustration reference: OpenStax Clinical Nursing Skills Ch.18.3.
Illustration reference: OpenStax Clinical Nursing Skills Ch.18.3.
Klasipikasyon
- Baseline/isoelectric reference: Zero-line context para sa upward o downward waveform deflection.
- Core waveform elements: P wave, PR interval/segment, QRS complex, ST segment, T wave, QT interval.
- Cardiac-cycle mapping: P wave (atrial depolarization), QRS (ventricular depolarization na may simula ng ventricular systole), T wave (ventricular repolarization at relaxation phase).
- Rhythm regularity intervals: P-P at R-R interval consistency para sa atrial/ventricular rhythm checks.
- Sinus-pathway integrity: SA-node initiation at AV-node transmission delay bago ang His-Purkinje ventricular activation.
- Cellular-electrophysiology context: Pacemaker prepotential behavior kumpara sa contractile-cell depolarization/plateau/repolarization at refractory timing.
- Isoelectric reference: Baseline na ginagamit upang matukoy ang positive/negative deflection at interval start-end points.
- Monitoring formats: Six-second rhythm strips para sa surveillance at 12-lead ECG para sa mas malawak na diagnostic assessment, karaniwang ginagamit sa ED, ICU, telemetry, at PACU workflows.
- 12-lead panel structure: Limb leads (I, II, III), augmented limb leads (aVR, aVL, aVF), at precordial leads (V1-V6).
- Lead territory mapping: Inferior (II, III, aVF), lateral (I, aVL, V5, V6), septal (V1, V2), at anterior (V3, V4).
- Clinical-use breadth: Acute symptom triage, treatment/condition monitoring, at piling screening contexts (halimbawa cardiomyopathy evaluation).
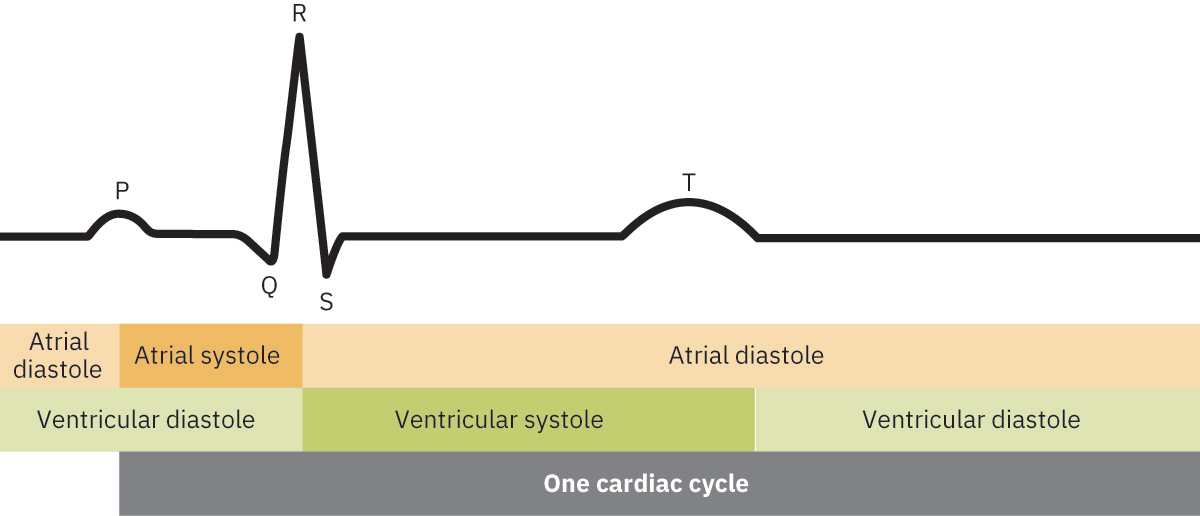 Illustration reference: OpenStax Clinical Nursing Skills Ch.24.1.
Illustration reference: OpenStax Clinical Nursing Skills Ch.24.1.
Waveform Reference Ranges
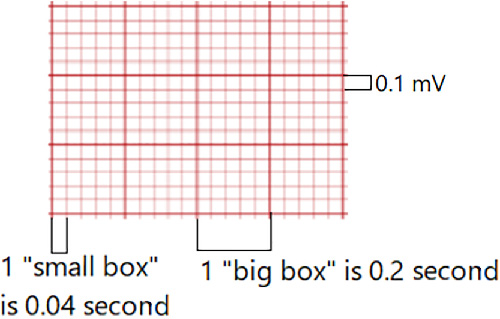 Illustration reference: OpenStax Fundamentals of Nursing Ch.19.3.
Illustration reference: OpenStax Fundamentals of Nursing Ch.19.3.
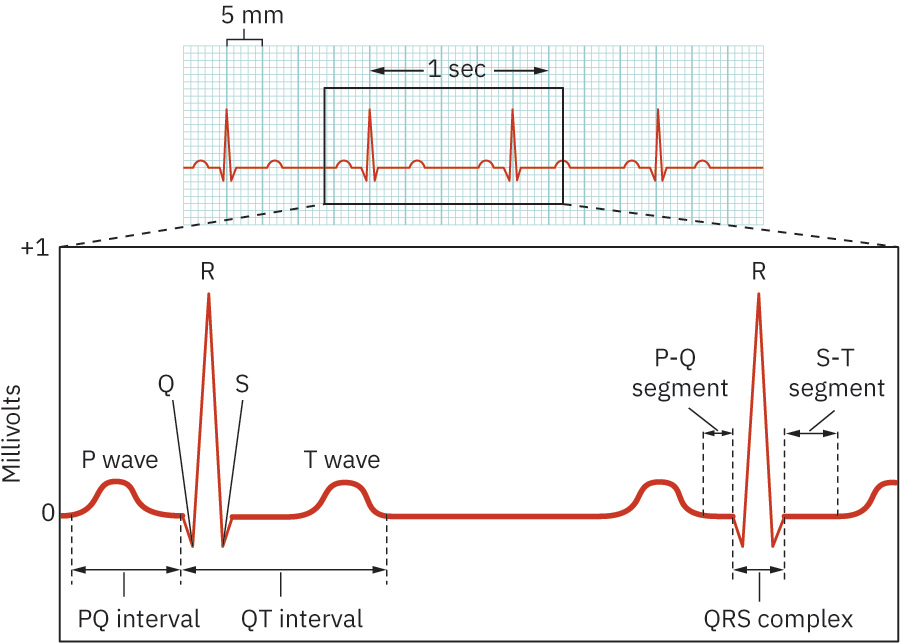 Illustration reference: OpenStax Clinical Nursing Skills Ch.18.3.
Illustration reference: OpenStax Clinical Nursing Skills Ch.18.3.
- ECG grid timing: Ang isang maliit na horizontal box ay katumbas ng
0.04seconds; ang isang malaking box (limang small boxes) ay katumbas ng0.20seconds. - Vertical scale context: Sinasalamin ng vertical deflection ang electrical voltage amplitude sa paligid ng isoelectric baseline.
- P wave: Karaniwang <0.12 seconds at <2.5 mm amplitude; karaniwang rounded, na may posibleng lead-dependent inversion/biphasic variation.
- PR interval: 0.12-0.20 seconds; may ilang adult med-surg rhythm-teaching references na inilalarawan ang normal sa humigit-kumulang 0.16-0.20 seconds. Ang pagtagal lampas 0.20 seconds ay nagmumungkahi ng AV-conduction delay/block.
- QRS complex: 0.06-0.12 seconds; ang pathologic Q wave pattern (halimbawa duration >0.04 seconds, depth >1 mm, o >25% ng QRS amplitude) ay maaaring magmungkahi ng prior infarction.
- QT interval: Humigit-kumulang 0.36-0.44 seconds, na nakadepende sa heart rate at kasarian; mas pinipili ang QTc monitoring kapag may medication-related prolongation risk.
- Long-QT concern threshold: Ang QT na lampas humigit-kumulang 0.47 seconds sa males o 0.48 seconds sa females ay nagpapataas ng panganib para sa torsades at iba pang malignant ventricular rhythms.
- T wave: Karaniwang upright/rounded, madalas mas mababa sa 10 mm amplitude, at karaniwang nasa pagitan ng humigit-kumulang one eighth at two thirds ng R-wave size.
- ST segment: Isoelectric interval sa pagitan ng endpoint ng S-wave (J point) at simula ng T-wave; maaaring magpahiwatig ng acute injury o ischemia ang elevation/depression patterns.
- Segment versus interval: Ang segment ay espasyo sa pagitan ng waves na walang waveform; ang interval ay may waveform kasama ang connecting segment.
- Cycle-timing concept: Nauuna ang electrical events bago ang mechanical contraction; tumutulong ang ECG timing sa pag-ugnay ng electrical sequence sa systolic at diastolic phases.
- Clinically significant ST shift: Humigit-kumulang >=1 mm ST elevation sa limb leads o >=2 mm sa precordial leads (sa contiguous leads) ay sumusuporta sa acute-injury concern; ang ST depression >1 mm ay maaaring magmungkahi ng ischemia.
- QTc extremes: Ang short QTc (<0.36 seconds) ay maaaring mangyari sa piling metabolic/electrolyte states, samantalang ang prolonged QTc ay nagpapataas ng panganib para sa torsades de pointes at iba pang malignant ventricular rhythms.
Iba pang ECG Findings
- U wave: Maliit na post-T deflection na maaaring makita sa ilang tracings; ang pagiging prominent nito ay karaniwang kaugnay ng hypokalemia.
- J wave: Karagdagang deflection sa QRS-ST junction, klasikong kaugnay ng hypothermia.
Pagsusuri sa Pag-aalaga
Pokus sa NCLEX
Madalas sinusubok sa mga tanong ang pagkilala sa inaasahang waveform structure at kung kailan prayoridad ang 12-lead acquisition.
- Suriin ang cardiac symptoms at urgency na nangangailangan ng agarang ECG acquisition.
- Suriin ang tracing quality, lead placement context, at artifact risk.
- Suriin ang basic cycle components at timing consistency sa ECG paper.
- Gumamit ng calipers kapag available para sa precision interval checks; box-based strip counting pa rin ang pinakakaraniwang bedside method.
- Suriin ang P-P at R-R interval patterns para sa regularity at atrial-ventricular dissociation clues.
- Iugnay ang unstable bradycardia sa posibleng conduction-system failure at i-prioritize ang oxygenation, hemodynamic support, telemetry, at agarang escalation.
- Sa pediatric at congenital contexts, iugnay ang persistent severe bradycardia o AV dissociation sa posibleng congenital complete heart block at malamang na pacing-pathway evaluation.
- Suriin kung ang rhythm-strip findings ay nangangailangan ng pinalawak na 12-lead evaluation.
- Tandaan na ang ECG lamang ay hindi nagpapatunay ng pumping effectiveness; isama ang pulse/perfusion findings at ituring ang pulseless electrical activity bilang no-output emergency state.
Mga Interbensyon sa Pag-aalaga
- Kunin at i-prioritize ang 12-lead ECG sa mga pasyenteng may acute cardiac-symptom concern.
- Suportahan ang continuous monitoring sa high-acuity settings at idokumento ang rhythm-strip findings ayon sa policy.
- Kilalanin ang telemetry bilang continuous rhythm monitoring na sumusuporta sa mabilis na pagtukoy ng umuusbong na dysrhythmia patterns.
- Agad ipahayag ang bago o nakababahalang conduction-pattern changes.
- Isama ang ECG findings sa biomarkers at overall perfusion status.
- Ikoordina ang escalation pathways kapag ang findings ay nagmumungkahi ng umuusbong na cardiac instability.
Panganib ng Delay-to-Diagnosis
Ang kabiguang makakuha ng napapanahong ECG evaluation sa acute symptoms ay maaaring magpaantala ng tiyak na paggamot sa life-threatening cardiac events.
Parmakolohiya
Ini-interpret ang ECG trends kasabay ng cardiac biomarkers at treatment response upang gabayan ang medication timing, escalation, at reassessment sa acute cardiac care.
Paglalapat ng Klinikal na Paghuhusga
Klinikal na Sitwasyon
Isang pasyente ang dumating na may acute chest discomfort at diaphoresis, at ang bedside monitoring ay nagpapataas ng concern para sa conduction abnormality.
- Recognize Cues: Ang symptom pattern at monitor change ay nagmumungkahi ng posibleng acute cardiac event.
- Analyze Cues: Ang concern sa rhythm strip ay nangangailangan ng mas malawak na electrical evaluation.
- Prioritize Hypotheses: Maaaring umuusbong ang ischemic o dysrhythmic process.
- Generate Solutions: Kumuha ng 12-lead ECG, ikumpara ang findings, at maghanda para sa mabilis na intervention.
- Take Action: Isagawa at agad ipahayag ang ECG sa treatment team.
- Evaluate Outcomes: Sinusuportahan ng napapanahong diagnosis ang mas maagang target na management.
Mga Kaugnay na Konsepto
- systematic ECG interpretation at dysrhythmia triage - Madalas i-interpret ang biomarker trends kasama ng ECG findings sa acute care.
- paggamit ng arterial kumpara sa venous blood gas sa pangangalaga - Maaaring pinuhin ng pinagsamang physiologic data ang urgent cardiopulmonary assessment.
- respiratory failure - Tinutulungan ng ECG monitoring ang pagtukoy ng cardiac strain sa matinding respiratory compromise.
- koordinasyon ng pangangalaga sa pasyente, interdisciplinary referrals, at case management - Pinapabuti ng mabilis na interdisciplinary communication ang emergency throughput.
- evidence-based decision-making sa nursing - Ang ECG-driven action ay halimbawa ng data-informed nursing judgment.
Sariling Pagsusuri
- Paano sinusuportahan ng ECG paper boxes ang interval at rhythm interpretation?
- Kailan dapat mag-udyok ang six-second rhythm concern ng agarang 12-lead ECG acquisition?
- Bakit karaniwang ini-interpret ang ECG findings kasama ng cardiac biomarkers sa acute presentations?