ECG 파형 기초와 12유도 적용
핵심 요점
- ECG는 피부 전극으로 감지한 심장 전기활동을 기록합니다.
- 표준 ECG 용지는 작은 칸과 큰 칸을 이용한 시간 해석을 지원합니다.
- 파형 구성요소는 심주기 전반의 전도 및 수축 사건에 대응합니다.
- 12유도 ECG는 급성 심장 증상 평가의 핵심 진단 도구입니다.
- ECG 모니터링은 약물 안전 재사정과 허혈 감시도 지원합니다.
- 급성 허혈 임상에서는 ECG 소견을 심장 바이오마커와 통합해 해석하는 경우가 흔합니다.
병태생리
심장 전기 활성은 동방결절(sinoatrial node, SA node)에서 시작해 심방 조직으로 전파되고, 방실결절(atrioventricular node, AV node)에서 잠시 지연된 뒤 심실 전도 경로를 따라 진행됩니다. 가장 빠른 박동원 초점이 리듬을 결정하며, ECG는 이 순서를 조직화된 파형 구간과 간격으로 포착합니다. 정상 동리듬은 이 정렬된 경로(SA node → AV node → His bundle → bundle branches → Purkinje fibers)를 반영하며, AV 지연은 심실 탈분극 전에 심실 충만을 돕습니다. 세포 수준에서 전도 조직 자동능은 반복되는 나트륨 전기전위, 칼슘 구동 탈분극, 칼륨 매개 재분극 주기를 반영합니다. 이후 수축성 심근세포는 급속 탈분극, 연장된 칼슘 지지 plateau, 재분극과 함께 즉시 반복 수축 위험을 줄이는 불응기를 거칩니다. 고유 박동수는 경로를 따라 감소하므로(SA 최속, 다음 AV node, 다음 His-Purkinje), 중증 전도 실패는 느린 이탈 리듬과 관류 저하로 나타날 수 있습니다.
전기 교란은 중증 혈역학적 붕괴에 선행할 수 있으므로, 적시 ECG 사정은 증상 환자의 조기 진단과 치료 지침을 지원합니다.
12유도 ECG는 사지 전극(RA, LA, RL, LL) 입력과 6개의 흉부 전흉유도(V1-V6)를 결합해 다각도의 전기활동을 포착합니다. 표준 출력은 흔히 12유도 격자 형식에서 유도당 약 2.5 seconds를 표시합니다.
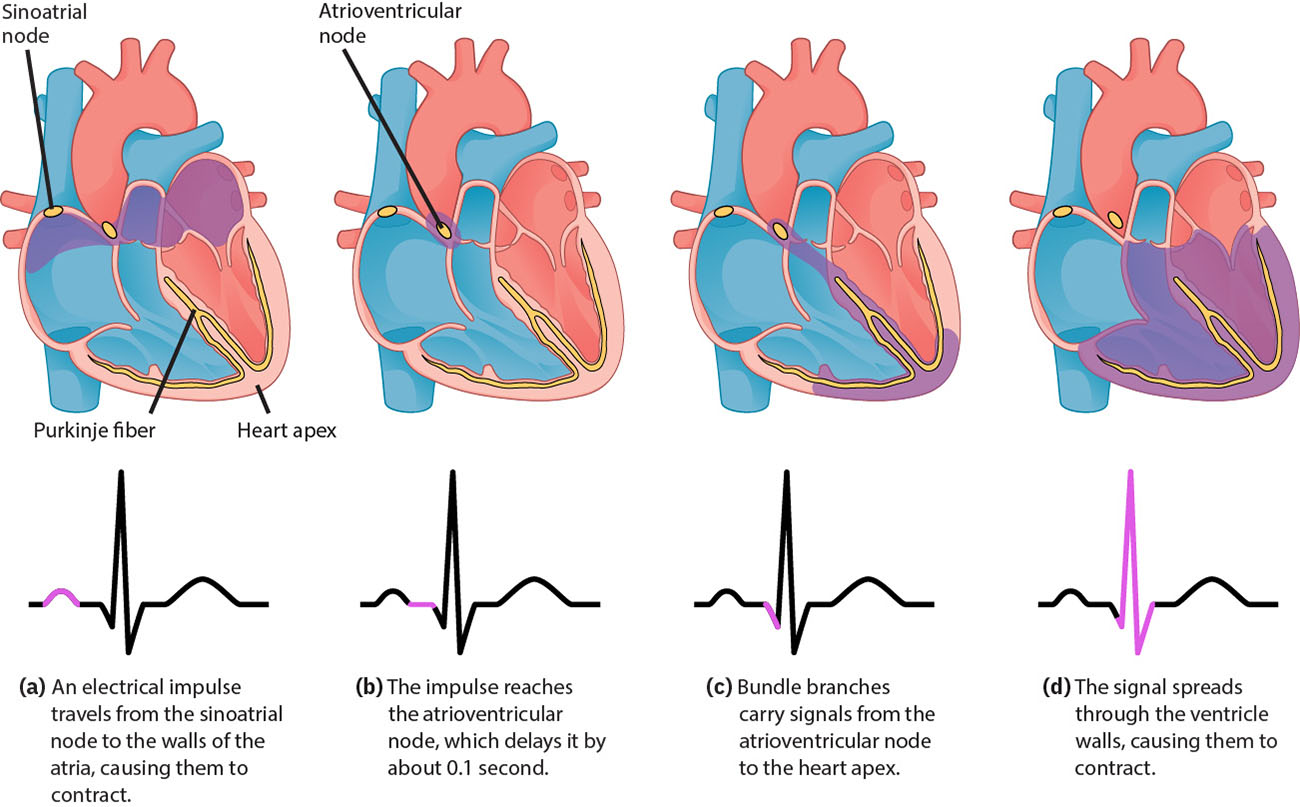 Illustration reference: OpenStax Clinical Nursing Skills Ch.18.3.
Illustration reference: OpenStax Clinical Nursing Skills Ch.18.3.
분류
- 기저선/등전위 기준: 상향 또는 하향 파형 편위를 해석하기 위한 영점선 맥락.
- 핵심 파형 요소: P wave, PR interval/segment, QRS complex, ST segment, T wave, QT interval.
- 심주기 매핑: P wave(심방 탈분극), QRS(심실 탈분극과 심실 수축 시작), T wave(심실 재분극과 이완 단계).
- 리듬 규칙성 간격: 심방/심실 리듬 확인을 위한 P-P 및 R-R 간격 일관성.
- 동성 경로 완전성: His-Purkinje 심실 활성 전 SA-node 시작과 AV-node 전달 지연.
- 세포 전기생리 맥락: 박동원 prepotential 거동 대 수축세포 탈분극/plateau/재분극 및 불응기 시점.
- 등전위 기준: 양성/음성 편위와 간격 시작-종료점을 식별하는 기저선.
- 모니터링 형식: 감시용 6-second 리듬 스트립과 더 넓은 진단 사정을 위한 12유도 ECG로, ED, ICU, telemetry, PACU에서 흔히 사용됩니다.
- 12유도 패널 구조: 사지 유도(I, II, III), 증폭 사지 유도(aVR, aVL, aVF), 전흉유도(V1-V6).
- 유도 영역 매핑: 하벽(II, III, aVF), 측벽(I, aVL, V5, V6), 중격(V1, V2), 전벽(V3, V4).
- 임상 활용 범위: 급성 증상 분류, 치료/상태 모니터링, 선택적 선별 맥락(예: 심근병증 평가).
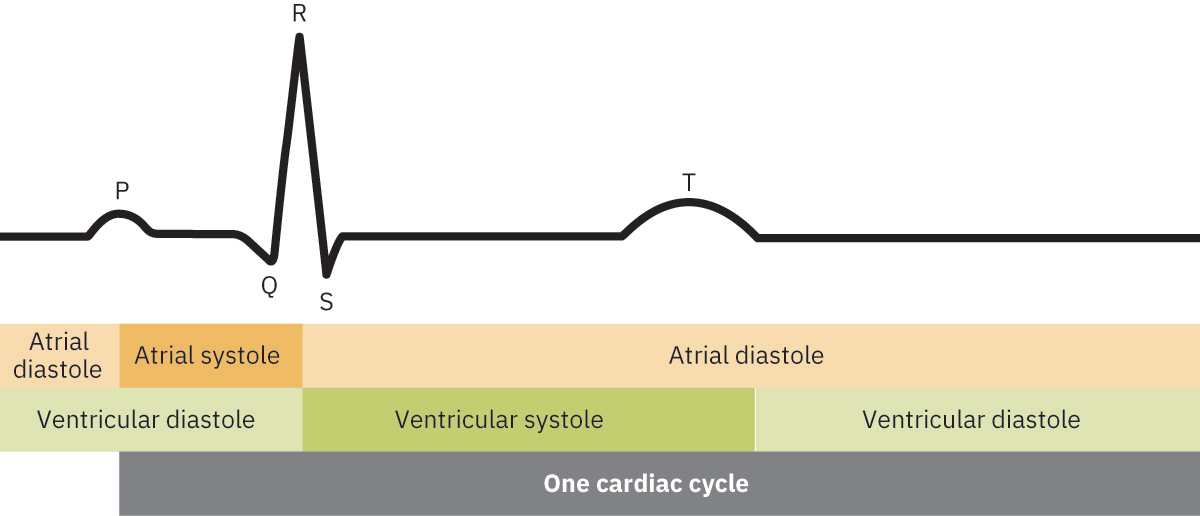 Illustration reference: OpenStax Clinical Nursing Skills Ch.24.1.
Illustration reference: OpenStax Clinical Nursing Skills Ch.24.1.
Waveform Reference Ranges
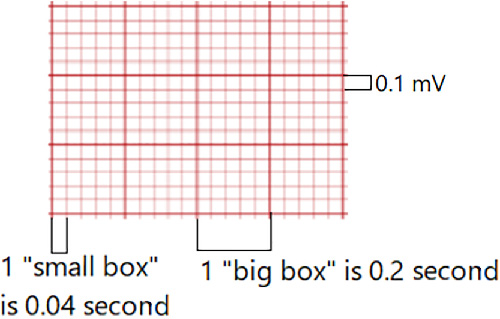 Illustration reference: OpenStax Fundamentals of Nursing Ch.19.3.
Illustration reference: OpenStax Fundamentals of Nursing Ch.19.3.
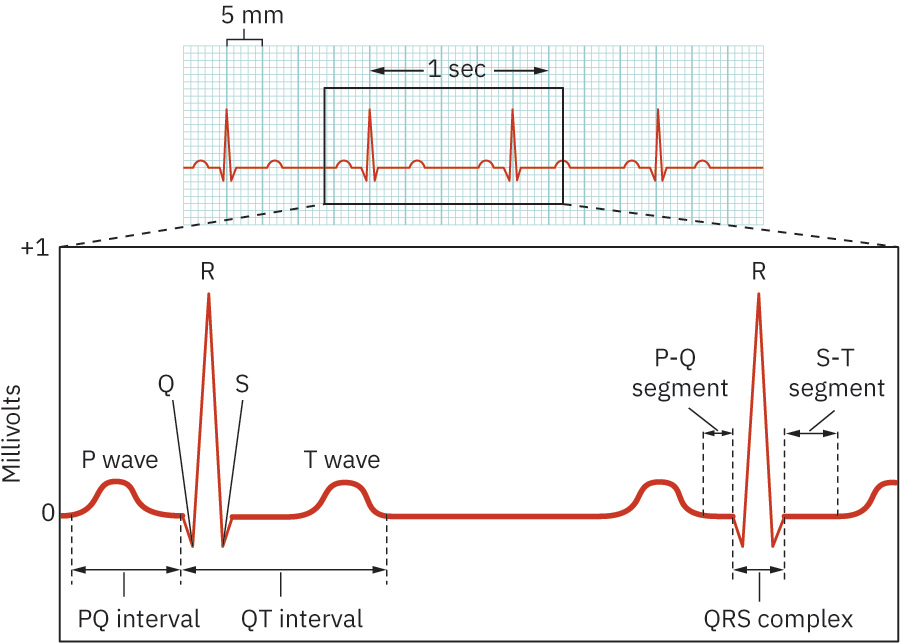 Illustration reference: OpenStax Clinical Nursing Skills Ch.18.3.
Illustration reference: OpenStax Clinical Nursing Skills Ch.18.3.
- ECG 격자 시간: 가로 작은 칸 1개는
0.04seconds, 큰 칸 1개(작은 칸 5개)는0.20seconds입니다. - 수직 눈금 맥락: 수직 편위는 등전위 기저선 주변의 전기 전압 진폭을 반영합니다.
- P wave: 일반적으로 <0.12 seconds, 진폭 <2.5 mm; 보통 둥근 형태이며 유도에 따라 역전/이상성 변이가 가능합니다.
- PR interval: 0.12-0.20 seconds; 일부 성인 내·외과 리듬 교육 자료는 정상을 0.16-0.20 seconds로 제시합니다. 0.20 seconds 초과 연장은 AV 전도 지연/차단을 시사합니다.
- QRS complex: 0.06-0.12 seconds; 병적 Q wave 양상(예: 기간 >0.04 seconds, 깊이 >1 mm, 또는 QRS 진폭의 >25%)은 과거 경색을 시사할 수 있습니다.
- QT interval: 약 0.36-0.44 seconds로 심박수·성별 의존성이 있으며, 약물 관련 연장 위험이 있을 때 QTc 모니터링을 선호합니다.
- 긴 QT 우려 기준: 남성 약 0.47 seconds, 여성 약 0.48 seconds 초과 QT는 torsades 및 기타 악성 심실 리듬 위험을 높입니다.
- T wave: 대개 상향·둥근 형태, 흔히 진폭 10 mm 미만, 보통 R파 크기의 약 1/8에서 2/3 사이입니다.
- ST segment: S파 종료점(J point)과 T파 시작 사이의 등전위 구간으로, 상승/하강 양상은 급성 손상 또는 허혈을 시사할 수 있습니다.
- segment 대 interval: segment는 파형 없는 파와 파 사이 공간이며, interval은 파형과 연결 segment를 함께 포함합니다.
- 주기-시간 개념: 전기 사건이 기계적 수축보다 선행하며, ECG 시간은 전기 순서를 수축기·이완기 단계와 연계하는 데 도움됩니다.
- 임상적으로 유의한 ST 이동: 연속 유도에서 limb leads의 약 >=1 mm ST 상승 또는 precordial leads의 >=2 mm는 급성 손상을 지지하며, ST 하강 >1 mm는 허혈을 시사할 수 있습니다.
- QTc 극단값: 짧은 QTc(<0.36 seconds)는 특정 대사/전해질 상태에서 발생할 수 있고, 연장 QTc는 torsades de pointes 및 기타 악성 심실 리듬 위험을 증가시킵니다.
Other ECG Findings
- U wave: 일부 파형에서 보이는 작은 T파 이후 편위로, 뚜렷한 경우 흔히 저칼륨혈증과 연관됩니다.
- J wave: QRS-ST 접합부의 추가 편위로, 전형적으로 저체온증과 연관됩니다.
간호 사정
NCLEX Focus
문항은 흔히 예상 파형 구조 인지와 12유도 획득이 우선 조치인 상황을 평가합니다.
- 즉시 ECG 획득이 필요한 심장 증상과 긴급도를 사정합니다.
- 파형 품질, 유도 부착 맥락, 아티팩트 위험을 사정합니다.
- ECG 용지에서 기본 주기 요소와 시간 일관성을 사정합니다.
- 가능할 때 정밀 간격 확인을 위해 캘리퍼를 사용하고, 칸 기반 스트립 계산은 가장 흔한 병상 방법으로 유지합니다.
- P-P 및 R-R 간격 양상을 사정해 규칙성과 심방-심실 해리 단서를 확인합니다.
- 불안정 서맥을 전도계 실패 가능성과 연계해 사정하고, 산소화, 혈역학 지지, telemetry, 긴급 상급 보고를 우선합니다.
- 소아·선천성 맥락에서는 지속 중증 서맥 또는 AV 해리를 선천성 완전 방실차단 가능성과 연계하고, pacing 경로 평가 가능성을 사정합니다.
- 리듬 스트립 소견이 확장된 12유도 평가를 요구하는지 사정합니다.
- ECG 단독으로 펌프 효율을 확정할 수 없음을 기억하고, 맥박/관류 소견을 통합하며 무맥성 전기활동은 무출력 응급 상태로 다룹니다.
간호 중재
- 급성 심장 증상 우려 환자에서 12유도 ECG를 획득하고 우선 처리합니다.
- 고중증 환경에서 지속 모니터링을 지원하고 정책에 따라 리듬 스트립 소견을 문서화합니다.
- telemetry를 진화하는 부정맥 양상을 신속 탐지하는 지속 리듬 모니터링으로 인지합니다.
- 새롭거나 우려되는 전도 양상 변화는 즉시 의사소통합니다.
- ECG 소견을 바이오마커 및 전반 관류 상태와 통합합니다.
- 소견이 진행성 심장 불안정을 시사하면 상급 보고 경로를 조정합니다.
진단 지연 위험
급성 증상에서 적시 ECG 평가를 수행하지 않으면 생명 위협 심장 사건의 확정 치료가 지연될 수 있습니다.
약리학
ECG 추세는 급성 심장 간호에서 약물 시점, 상급 보고, 재사정을 안내하기 위해 심장 바이오마커와 치료 반응과 함께 해석됩니다.
임상 판단 적용
임상 시나리오
급성 흉부 불편감과 발한이 있는 환자에서 병상 모니터링이 전도 이상 가능성을 시사합니다.
- Recognize Cues: 증상 양상과 모니터 변화가 급성 심장 사건 가능성을 시사합니다.
- Analyze Cues: 리듬 스트립 우려는 더 넓은 전기 평가를 요구합니다.
- Prioritize Hypotheses: 허혈성 또는 부정맥 과정이 진행 중일 수 있습니다.
- Generate Solutions: 12유도 ECG를 획득하고 소견을 비교하며 신속 중재를 준비합니다.
- Take Action: ECG를 즉시 시행하고 치료팀에 긴급 전달합니다.
- Evaluate Outcomes: 적시 진단이 조기 표적 관리를 지원합니다.
관련 개념
- 체계적 ECG 해석과 부정맥 분류 - 급성 간호에서 바이오마커 추세는 ECG 소견과 함께 해석되는 경우가 많습니다.
- 간호에서 동맥혈 대 정맥혈 가스 활용 - 결합된 생리 데이터는 긴급 심폐 사정을 정교화할 수 있습니다.
- 호흡부전 - ECG 모니터링은 중증 호흡 손상 중 심장 부담을 탐지하는 데 도움됩니다.
- 환자 간호 조정·다학제 의뢰·사례관리 - 신속한 다학제 의사소통은 응급 처리량을 향상합니다.
- 간호의 근거 기반 의사결정 - ECG 기반 조치는 데이터 기반 간호 판단의 예시입니다.
자가 점검
- ECG 용지 칸은 간격과 리듬 해석을 어떻게 지원합니까?
- 어떤 경우 6-second 리듬 우려가 즉각 12유도 ECG 획득을 유발해야 합니까?
- 급성 임상에서 ECG 소견을 심장 바이오마커와 함께 해석하는 이유는 무엇입니까?