Comunicacion clinica de traspaso ISBAR
Puntos clave
- ISBAR estandariza la comunicacion clinica urgente y rutinaria entre equipos.
- La secuencia es Introduction, Situation, Background, Assessment, Recommendation.
- El traspaso estructurado reduce omisiones y apoya comprension compartida mas rapida.
- ISBAR es util para reportes de turno, traslados entre unidades y llamadas de escalamiento.
- Las actualizaciones interprofesionales deben priorizar lenguaje conciso y clinicamente relevante para reducir demora de tratamiento.
- La nemotecnia es facil de recordar y mantiene visibles los puntos de atencion inmediata durante comunicacion urgente.
- Agregar readback (ISBARR) fortalece confiabilidad del traspaso durante transiciones de alto riesgo.
- ISBARR se alinea con competencia QSEN de trabajo en equipo/colaboracion y metas de seguridad del paciente de la Joint Commission enfocadas en comunicacion.
- I-PASS puede usarse como estructura complementaria para traspaso interprofesional, especialmente donde se espera sintesis explicita por el receptor.
- El traspaso a pie de cama con inclusion del cliente mejora continuidad, seguridad y satisfaccion de enfermeria/cliente cuando se mantienen salvaguardas de privacidad.
- La comunicacion deficiente de traspaso es un riesgo reconocido de dano severo, por lo que estructura estandarizada y readback son controles centrales de seguridad.
- El traspaso es una transferencia y aceptacion en tiempo real de responsabilidad de cuidado, no solo un reporte unidireccional de informacion.
- El reporte de traslado debe enfocarse en el destino para que el equipo receptor reciba los datos mas accionables para ese nivel de agudeza.
- El traspaso perioperatorio debe confirmar explicitamente procedimiento/lateralidad verificados por paciente, marcado de sitio por cirujano y perfil de reacciones alergicas para reducir riesgo de sitio incorrecto.
- En vias de emergencia-trauma, combine actualizacion prearribo de EMS con traspaso ISBAR a pie de cama para reducir omisiones de preparacion y transferencia.
Equipamiento
- Expediente del paciente actualizado y tendencias actuales de signos vitales/laboratorios
- Plantilla de traspaso de la unidad o tarjeta guia ISBAR
- Ruta de contacto de escalamiento para seguimiento de recomendaciones
Pasos del procedimiento
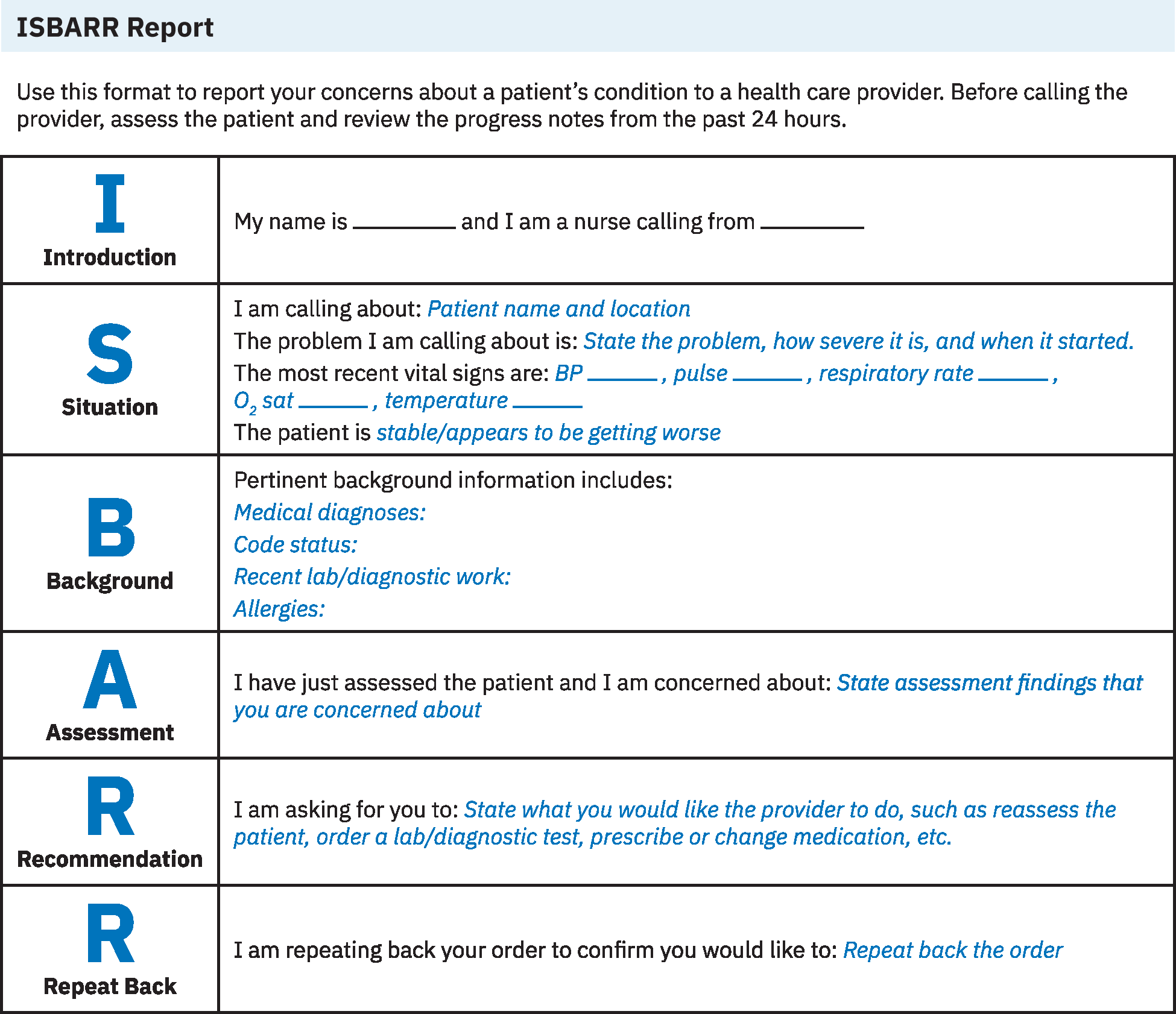 Illustration reference: OpenStax Fundamentals of Nursing Ch.8.2.
Illustration reference: OpenStax Fundamentals of Nursing Ch.8.2.
- Introduction: Identifique su nombre, rol, unidad e identificadores del paciente.
- Situation: Indique la razon inmediata de la comunicacion, nivel de urgencia, estado actual y tendencia reciente de signos vitales.
- Background: Proporcione historia relevante concisa, contexto de ingreso, estado de codigo, alergias, intervenciones recientes y hallazgos clave de laboratorio/diagnostico.
- Assessment: Informe interpretacion clinica actual usando indicios objetivos y subjetivos.
- Recommendation: Especifique accion solicitada, plazo y contingencia si el estado empeora.
- Confirme transferencia y aceptacion de responsabilidad de cuidado y pida al receptor que reitere elementos clave del plan.
- Agregue confirmacion explicita de readback para detalles de traslado de alto riesgo (estado de codigo, lineas, heridas, tareas pendientes).
- Para ordenes verbales de proveedores, realice secuencia completa de circuito cerrado: repita la orden, ejecute la accion y luego informe finalizacion.
- Antes de llamadas de escalamiento, complete preparacion previa a la llamada: valoracion directa del paciente, revision de ordenes/protocolos actuales, revision reciente de notas de proveedor y enfermeria, y consulta con enfermeria a cargo cuando se necesite.
- Antes de llamar, tenga disponibles de inmediato datos de alto rendimiento (diagnostico/fecha de ingreso, estado de codigo, alergias, signos vitales/laboratorios recientes, medicamentos/liquidos IV actuales y dispositivo/flujo de oxigeno activo cuando se use).
- Durante planificacion de la llamada, declare claramente resultado/solicitud esperados, luego documente a quien se contacto, hora exacta de llamada y resumen de informacion compartida/recibida inmediatamente despues.
- En traspaso relacionado con admision, identifique explicitamente hallazgos presentes al ingreso (por ejemplo lesion por presion existente o herida de piel) y estado de tomador legal de decisiones para evitar errores de seguridad, documentacion y reembolso.
- En traslado interinstitucional donde difieren sistemas de registro, reitere explicitamente lineas/drenajes/heridas/terapias activas criticas en lugar de asumir acceso del equipo receptor al EHR.
- Si su unidad usa I-PASS, verifique severidad de enfermedad, resumen del paciente, lista de acciones, conciencia situacional/planificacion de contingencias y sintesis por el receptor.
- Para traspaso de turno a turno a pie de cama, incluya en tiempo real al cliente, enfermera saliente y enfermera entrante; incluya familia solo con permiso del cliente y configuracion segura para HIPAA.
- Durante intercambio de valoracion en traspaso a pie de cama, incluya hallazgos basales de cabeza a pies, lineas/tubos/drenajes actuales y cambios recientes en medicamentos, laboratorios, diagnosticos y tratamientos.
- Durante traspaso estructurado, asegure transferencia minima de contenido critico: informacion de contacto del emisor, marco de severidad de enfermedad, resumen conciso de curso hospitalario, lista de tareas, planes de contingencia, alergias, estado de codigo, lista de medicamentos, laboratorios recientes y signos vitales recientes.
- Documente contenido del traspaso, acciones solicitadas y cronologia de respuesta.
- Para traslado de PACU a hospitalizacion, incluya elementos minimos del conjunto de datos: identificadores completos (incluyendo ID medico), estado de codigo y alergias, procedimiento y tipo/duracion de anestesia, tendencia vital actual, medicamentos/liquidos IV y hemoderivados, gasto urinario, salida de drenajes, estado de incision/aposito, complicaciones intraoperatorias, orientacion/LOC basal versus actual, restricciones de movilidad, necesidades de apoyo de idioma/sensorial, contexto de familia/tomador de decisiones, pruebas/procedimientos pendientes y plan actual para hemoglobina baja o manejo hemodinamico.
- Para traslado interagencial, use requisitos de lista de verificacion de la institucion receptora y envie detalles ampliados de continuidad mas alla de minimos de traspaso unidad a unidad.
- Para traslado preoperatorio a quirofano, verifique con paciente y enfermera receptora: identificadores completos, procedimiento y lateralidad, alineacion de consentimiento, sitio marcado por cirujano, banda de alergia/sintomas de reaccion y detalles de contacto familiar acompanante cuando aplique.
- Durante llamadas de alta de PACU o traslado de unidad, reporte explicitamente estado de criterios de preparacion: estabilidad de signos vitales, control efectivo del dolor, retorno a alerta/orientacion basal, estado de miccion y plan seguro de deambulacion.
- En ingreso de emergencia-trauma, integre informe prearribo de EMS en preparacion temprana de ISBAR y luego complete un traspaso secundario mas completo despues de estabilizacion.
- Si servicios especializados definitivos no estan disponibles localmente (por ejemplo quemados, ACV o atencion especializada materno-neonatal), use ISBAR para coordinar escalamiento y traslado oportunos al centro apropiado.
Errores comunes
- Dar narrativa no estructurada sin recomendacion → accion tardia.
- Omitir riesgos clave de antecedentes → contexto clinico incompleto.
- Fallar en confirmacion de circuito cerrado → malentendidos en puntos de transicion.
- Omitir sintesis por el receptor → plan no verificado y mayor riesgo de error de traspaso.
- No documentar traspaso y solicitudes → rastro de responsabilidad debil.
- Un traspaso inadecuado puede contribuir a eventos de dano severo (por ejemplo demora de tratamiento, caidas, errores de medicacion y eventos de sitio incorrecto).
Relacionado
- continuidad del cuidado durante la fase de evaluacion - ISBAR apoya transiciones seguras del cuidado.
- principios ANA de documentacion de enfermeria - La calidad del traspaso depende de datos de origen precisos.
- flujo de documentacion orientada a fuente vs problema - La estructura de documentacion influye en claridad del traspaso.
- atributos y competencias de liderazgo en enfermeria - Las conductas de liderazgo impulsan comunicacion confiable del equipo durante transiciones.