Esclerosis Múltiple
Puntos Clave
- La esclerosis múltiple es un trastorno crónico del SNC mediado por el sistema inmune, caracterizado por desmielinización progresiva y formación de lesiones.
- Es la enfermedad neurológica discapacitante más común en adultos jóvenes, con diagnóstico frecuente entre los 20 y 40 años.
- El curso puede ser remitente-recurrente o progresivo, con efectos variables motores, sensoriales, visuales, cognitivos y psicosociales.
- El tratamiento de recaída aguda típicamente usa glucocorticoides IV de dosis alta en curso corto; el control a largo plazo depende de terapias inmunomoduladoras.
- Las prioridades de cuidado se enfocan en control de recaídas, preservación funcional, manejo de fatiga/calor y prevención de caídas, lesión cutánea y aislamiento social.
- Las estrategias nutricionales adyuvantes (incluidos ensayos de patrón cetogénico) tienen evidencia limitada pero emergente para apoyo de síntomas cognitivos y de fatiga.
Fisiopatología
La EM está impulsada por lesión mediada por el sistema inmune en la mielina y el tejido neural del cerebro y la médula espinal. La desmielinización enlentece o bloquea la conducción de impulsos, produciendo déficits en movilidad, sensibilidad, coordinación y comunicación.
La enfermedad temprana puede incluir remielinización parcial con mejoría temporal de síntomas, pero la formación recurrente de lesiones lleva a lesión neuronal acumulativa, atrofia cortical y discapacidad progresiva.
Clasificación
- EM remitente-recurrente: Exacerbaciones episódicas con remisión parcial o completa; presentación más común.
- EM primaria progresiva: Deterioro neurológico constante sin remisiones claras.
- EM secundaria progresiva: Deterioro progresivo después de un curso inicial remitente-recurrente.
- EM progresiva-recurrente: Deterioro continuo con recaídas superpuestas y recuperación incompleta.
Situación de Riesgo y Etiología
- La disfunción autoinmune es central en los mecanismos de enfermedad.
- El sexo femenino y el inicio en adultez temprana (a menudo 20-40 años) son patrones epidemiológicos comunes.
- Las asociaciones infecciosas incluyen exposición previa a EBV y otros desencadenantes virales.
- La susceptibilidad genética aumenta con familiares de primer grado afectados.
- El estado bajo de vitamina D y vivir más lejos del ecuador son patrones de riesgo asociados.
- Fumar aumenta el riesgo y se vincula con progresión más rápida de discapacidad.
Valoración de Enfermería
Enfoque NCLEX
Sigue el patrón de progresión en el tiempo y distingue exacerbaciones intermitentes de deterioro persistente.
- Valora la línea de tiempo de síntomas (constantes vs intermitentes, tendencia al empeoramiento, patrón de remisión) y agravantes comunes como fatiga, estrés y extremos de temperatura.
- Valora hallazgos visuales (pérdida visual unilateral, diplopía, nistagmo, ceguera parcheada) y cambios de comunicación (por ejemplo disartria).
- Valora patrones inflamatorios del nervio óptico (por ejemplo pérdida visual dolorosa) porque la lesión desmielinizante puede reducir de forma aguda la función visual.
- Valora hallazgos motores/sensoriales y de coordinación: debilidad, espasticidad, ataxia, dismetría, temblor, parestesia/hipoestesia, tolerancia de movilidad y desequilibrio relacionado con mareo.
- Valora cambios intestinales/vesicales y de función sexual, deterioro cognitivo, estado de ánimo/ansiedad/labilidad y riesgo de retraimiento social.
- Valora la carga de fatiga y su efecto en dosificación de actividad, riesgo de caídas y cumplimiento del autocuidado.
- Valora diagnósticos en su situación clínica: los análisis sanguíneos se usan principalmente para excluir imitadores (por ejemplo enfermedad de Lyme) e identificar factores de riesgo modificables como deficiencia de vitamina D.
- Valora de forma conjunta hallazgos de LCR y neurodiagnóstico: la punción lumbar puede mostrar anormalidades de anticuerpos con patrón de EM, mientras las lesiones en MRI y los potenciales evocados retardados apoyan defectos de conducción desmielinizante.
- Durante terapia inmunomoduladora, valora señales de efectos adversos relacionadas con nutrición como pérdida de apetito, náusea persistente, orina oscura, heces color arcilla o ictericia que puedan señalar hepatotoxicidad.
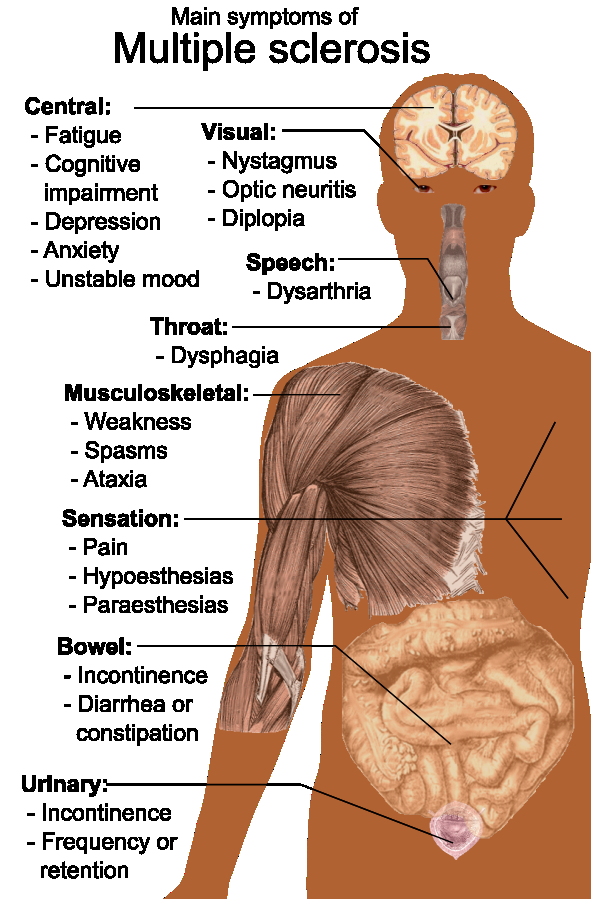 Illustration reference: OpenRN Health Alterations Ch.9.10.
Illustration reference: OpenRN Health Alterations Ch.9.10.
Intervenciones de Enfermería
- Fomenta actividad independiente segura y estiramiento/fortalecimiento diarios dentro de la tolerancia.
- Monitorea tendencias de signos vitales durante exacerbaciones y durante terapia con corticosteroides; cambios de PA y variaciones de sueño/estado de ánimo pueden indicar carga del tratamiento.
- Usa planes de conservación de energía (agrupar actividades, descanso planificado, organización de artículos de uso frecuente).
- Implementa entrenamiento intestinal/vesical con horarios de baño y apoyo de hidratación.
- Aplica precauciones de caída y medidas de protección cutánea, incluida valoración frecuente de deterioro por inmovilidad/incontinencia.
- Maneja sensibilidad al calor (estrategias de control de temperatura y ayudas de enfriamiento cuando estén indicadas) para reducir empeoramiento temporal de síntomas.
- Apoya adaptación visual y de comunicación (por ejemplo uso alternado de parche ocular para diplopía, estrategias de comunicación guiadas por terapia).
- Monitoriza sesiones de plasmaféresis cuando se indiquen, incluyendo estado del sitio de acceso, prevención de infección y tolerancia hemodinámica.
- Coordina terapia física y apoyo de salud conductual para déficits de marcha/equilibrio y afrontamiento de ansiedad/depresión.
- Si el paciente sigue modificación dietética terapéutica, coordina planificación guiada por nutricionista y monitoriza tolerancia/adherencia para que los déficits nutricionales no empeoren la fatiga o la función.
- Escala tempranamente náusea persistente relacionada con tratamiento o disminución de la ingesta para prevenir malnutrición y deshidratación secundarias durante terapia de prevención de recaídas.
- Promueve descanso, habilidades de manejo de estrés y participación en grupos de apoyo para reducir aislamiento y mejorar afrontamiento.
Manejo Médico y de Rehabilitación
- El manejo modificador de enfermedad comúnmente usa interferones, inmunomoduladores orales, anticuerpos monoclonales y moduladores del receptor S1P; monitoriza riesgo de infección, toxicidad orgánica y complicaciones cardiovasculares o neurooftalmológicas específicas de clase.
- Las exacerbaciones agudas suelen tratarse primero con glucocorticoides IV de dosis alta en curso corto (por ejemplo metilprednisolona); la plasmaféresis es una estrategia de segunda línea común cuando la respuesta a esteroides es insuficiente.
- Las vías con inmunoglobulina IV pueden considerarse en situaciones refractarias seleccionadas o de intolerancia a esteroides.
- Los medicamentos dirigidos a síntomas pueden incluir relajantes musculares para espasticidad, opciones anticonvulsivantes o tricíclicas para dolor relacionado con parestesias, agentes para régimen intestinal y medicación relajante vesical.
- PT/OT/ST son centrales para movilidad, adaptación de ADL, estrategias de exploración visual y soporte de comunicación/deglución.
- En temblor severo refractario, pueden considerarse opciones neuroquirúrgicas (incluidas situaciones de estimulación cerebral profunda).
Riesgo de Deterioro Funcional y Seguridad
Fatiga no controlada, debilidad progresiva, empeoramiento de síntomas desencadenado por calor y caídas pueden reducir rápidamente la independencia y la calidad de vida.
Farmacología
| Situación de Medicación | Ejemplos | Consideraciones Clave de Enfermería |
|---|---|---|
| terapia de recaída aguda | curso corto de metilprednisolona IV en dosis alta; situación con gamma globulina IV | Monitoriza glucosa, estado de ánimo, riesgo de infección y respuesta al tratamiento de recaída. |
| terapia de vía con interferón | interferón beta-1a, interferón beta-1b | Monitoriza tendencias de CBC/LFT/tiroides, lesión en sitio de inyección, estado de ánimo o suicidalidad y síntomas tipo gripal. |
| inmunomoduladores orales | teriflunomida, monometil fumarato, acetato de glatirámero | Tamiza riesgo de TB/embarazo, monitoriza hepatotoxicidad y PA, evita vacunas vivas y refuerza anticoncepción de barrera cuando esté indicada. |
| terapia con anticuerpos monoclonales | ocrelizumab, natalizumab, alemtuzumab | Usa precauciones por reacción a infusión con premedicación, monitoriza infección/PML y toxicidad autoinmune, y sigue los requisitos de monitorización de programas restringidos cuando aplique. |
| moduladores del receptor S1P | situación de vía con siponimod | Se requieren ECG/laboratorios basales y monitorización de bradicardia en la primera dosis; verifica genotipo CYP2C9 antes de siponimod y monitoriza edema macular, PRES y señales de malignidad cutánea. |
| control de espasticidad y síntomas | situaciones de clase con baclofeno y dantroleno | Valora tono, sedación, riesgo de caídas, seguridad de retiro y riesgo de toxicidad hepática con dantroleno. |
| control de síntomas neuropáticos/sensoriales | situaciones anticonvulsivantes o tricíclicas (por ejemplo gabapentina/pregabalina) | Monitoriza respuesta funcional, cognición, cambios de edema/peso y riesgo de retiro abrupto. |
| control de síntomas de fatiga | situaciones con modafinilo, metilfenidato | Revalora calidad del sueño, apetito, respuesta de FC/PA y función diurna con terapia de clase estimulante. |
| programas de síntomas intestinales/vesicales | situaciones con ablandadores/laxantes y relajantes vesicales | Monitoriza patrón de eliminación, riesgo de retención y estado de hidratación. |
Enseñanza en Salud y Evaluación
- Enseña el propósito de la medicación, efectos adversos y cuándo llamar al proveedor por efectos adversos o sospecha de recaída.
- Enseña habilidades adaptativas de autocuidado, uso de equipo, cuidado cutáneo, rutinas intestinales/vesicales y modificaciones de seguridad en el hogar.
- Refuerza cese de tabaquismo y hábitos de reducción de riesgo que pueden desacelerar la progresión de discapacidad.
- Incluye a familiares/cuidadores en la educación y conéctalos con servicios de consejería/apoyo comunitario.
- Reevalúa resultados en cada control y ajusta planes conforme cambie el patrón de síntomas o el estado funcional.
Aplicación del Juicio Clínico
Escenario Clínico
Un paciente con EM remitente-recurrente reporta empeoramiento de fatiga vespertina, aumento de tropiezos, urgencia urinaria y nuevo retraimiento social durante un periodo de verano caluroso.
- Reconocer indicios: Empeoramiento de síntomas vinculado con calor más deterioro de movilidad y psicosocial.
- Analizar indicios: El riesgo de exacerbación y la carga de fatiga están reduciendo seguridad y participación.
- Priorizar hipotesis: Las prioridades inmediatas son prevención de caídas, soporte funcional y reducción de desencadenantes de síntomas.
- Generar soluciones: Iniciar plan de conservación de energía, estrategias de mitigación de calor, apoyo de rutina vesical y derivaciones de terapia/apoyo social.
- Tomar accion: Implementar intervenciones de seguridad, reforzar enseñanza y coordinar seguimiento multidisciplinario.
- Evaluar resultados: Disminuyen las caídas, la fatiga está mejor controlada y mejora la participación en actividades diarias.
Conceptos Relacionados
- Sistema neurológico - Fundamentos de mielina y transmisión de impulsos para la patología de EM.
- Reconocimiento de trastornos neurológicos comunes y cuidado prioritario - Situación de reconocimiento de patrones y escalamiento.
- Prioridades de cuidado de enfermería para deterioro neuromuscular - Superposición de riesgo en movilidad, aspiración, eliminación y piel.
- Relajantes musculares - Situación de manejo farmacológico enfocado en espasticidad.
- Prevención de caídas - Marco central de seguridad para alteración de marcha y coordinación.
Autoevaluación
- ¿Qué hallazgos sugieren progresión frente a remisión en los patrones de síntomas de EM?
- ¿Cómo modifican la fatiga y la sensibilidad al calor las prioridades del cuidado de enfermería?
- ¿Qué estrategias interdisciplinarias preservan mejor la movilidad y la independencia?