Salud mental en poblaciones sin vivienda y desplazadas
Puntos clave
- La inestabilidad de vivienda es tanto causa como consecuencia de enfermedad mental y trastornos por uso de sustancias.
- Las barreras incluyen pobreza, discriminacion, enredo legal, servicios limitados y carga de trauma psicosocial.
- Los enfoques orientados a recuperacion requieren sistemas coordinados de vivienda, salud, salud conductual y apoyo social.
- Las enfermeras son conectores criticos para valoracion, referencia, abogacia y colaboracion intersectorial.
- La falta de vivienda y la salud son bidireccionales: los problemas de salud pueden llevar a falta de vivienda, la falta de vivienda puede causar enfermedad y la falta de vivienda puede bloquear tratamiento efectivo.
- Los modelos integrados de hogar medico de bajo umbral pueden reducir visitas de emergencia y hospitalizaciones en poblaciones sin vivienda.
- La terminologia centrada en la persona (por ejemplo preferencias de
unhoused/houseless) y la comunicacion sin estigma mejoran confianza y participacion.- Personas veteranas, familias con ninos y comunidades rurales requieren alcance adaptado porque los patrones de barreras y los recursos locales difieren.
- Los encuentros comunitarios de enfermeria suelen combinar apoyo de salud mental con cuidado practico de primera linea (por ejemplo cuidado de heridas, inmunizaciones y tamizaje basico) para estabilizar participacion.
- Las estimaciones de punto en el tiempo en este contexto de fuente resaltan una carga sustancial no albergada, lo que requiere alcance de baja barrera en lugar de planes de seguimiento solo en clinica.
- En poblaciones desplazadas, las diferencias de estatus legal (persona refugiada vs solicitante de asilo) pueden cambiar rutas de reasentamiento y acceso practico a servicios de salud.
- La planificacion de cuidado para personas refugiadas debe integrar valoracion de salud mental informada por trauma con tamizaje de enfermedades transmisibles, revision de vacunacion y apoyo de acceso linguistico.
Fisiopatologia
La falta de vivienda y el desplazamiento exponen a las personas a estres cronico, trauma, riesgo de victimizacion e interrupcion del cuidado, todo lo cual empeora sintomas psiquiatricos y resultados de salud fisica. La coexistencia de enfermedad mental grave y trastornos por uso de sustancias es comun y puede crear inestabilidad ciclica.
La perdida repetida de vivienda erosiona apoyo social y continuidad del tratamiento, aumenta uso de emergencias y reduce probabilidad de recuperacion a largo plazo sin intervenciones integradas.
Clasificacion
- Factores de inestabilidad de vivienda: Choques economicos, desplazamiento legal, discriminacion y vivienda asequible inadecuada.
- Dominio de estatus legal en desplazamiento: Las rutas de persona refugiada y solicitante de asilo difieren en reconocimiento legal y tiempos de derechos, lo que influye en acceso a servicios y planificacion de continuidad.
- Dominio de contribuyentes a falta de vivienda: Pobreza, escasez de vivienda asequible, atencion de salud no costeable, violencia domestica, carga de TUS y riesgo persistente de enfermedad mental.
- Dominios de matriz de riesgo: Presion economica, carga de salud, conflicto familiar/exposicion a violencia, aislamiento social, acciones legales (desalojo/ejecucion hipotecaria), desplazamiento por desastres, tendencias de politica (gentrificacion), uso problematico de sustancias y acceso limitado a servicios de apoyo.
- Factores de vulnerabilidad clinica: Enfermedad mental grave, TUS, exposicion a trauma y comorbilidad no tratada.
- Barreras de acceso a servicios: Brechas de transporte, limitaciones de seguro, sistemas fragmentados y escasez rural.
- Cluster de barreras de acceso clinico: Limites de transporte, servicios fragmentados, barreras de programacion, estigma, desconfianza, aislamiento social y necesidades de supervivencia en competencia.
- Dominio de respeto terminologico:
homeless,unsheltered,unhousedyhouselesspueden tener significados vividos diferentes; la valoracion debe incluir la preferencia de lenguaje de la persona. - Dominio de poblaciones especiales: Falta de vivienda en personas veteranas con carga de TEPT/ansiedad, riesgo de desarrollo en familias/ninos durante inestabilidad y falta de vivienda rural oculta con baja densidad de servicios.
- Modelo de hogar medico de bajo umbral: Acceso flexible/sin cita, alcance en calle/refugio, cuidado primario-salud mental integrado, apoyos de sustento en sitio y gestion intensiva de cuidado entre agencias.
Valoracion de enfermeria
Enfoque NCLEX
Valore juntos seguridad inmediata, estado de vivienda y coexistencia de SMI/TUS para guiar planificacion de cuidado realista.
- Valore estado actual de vivienda, seguridad del refugio y riesgos inmediatos de supervivencia.
- Valore carga de sintomas psiquiatricos, suicidabilidad y severidad de uso de sustancias.
- Valore factibilidad practica de manejo de enfermedad en el contexto actual de vivienda (por ejemplo almacenamiento de medicamentos, acceso a higiene, restricciones de dieta y continuidad de cuidado de heridas).
- Valore barreras de acceso: transporte, seguro, documentos de identificacion y elegibilidad de servicios.
- Valore barreras practicas de acceso al cuidado especificas de falta de vivienda (factibilidad de asistir a citas, patrones de confianza/desconfianza y necesidades inmediatas de recursos de supervivencia).
- Para clientes recien desplazados/refugiados, valore riesgos de exposicion en campamento/ruta (hacinamiento, limitaciones de saneamiento/agua, historial de vacunacion interrumpido y tratamiento tardio de enfermedad cronica).
- Pregunte a la persona que terminologia de vivienda prefiere y evite etiquetas identitarias que puedan aumentar estigma o desconexion.
- Valore apoyos sociales, estresores legales y participacion previa con recursos comunitarios.
- Valore preparacion para terapias motivacionales y opciones de vivienda para recuperacion.
- Valore patron de uso de emergencias y riesgo de hospitalizacion repetida asociado con carga de necesidades basicas no tratadas.
- Valore involucramiento legal-penal, historial de arresto/victimizacion y patrones de dependencia de departamentos de emergencia vinculados a inestabilidad de vivienda.
- Valore necesidades de poblaciones especiales (condicion de veterano, preocupaciones de seguridad-desarrollo en familia/ninos y limitaciones de acceso a servicios rurales).
- Valore cuidadosamente historial de trauma/persecucion (incluido riesgo de tortura o violencia sexual/de genero) y observe presentaciones somaticas (por ejemplo cefalea, dolor abdominal, dolor inespecifico) que pueden enmascarar malestar mental.
Intervenciones de enfermeria
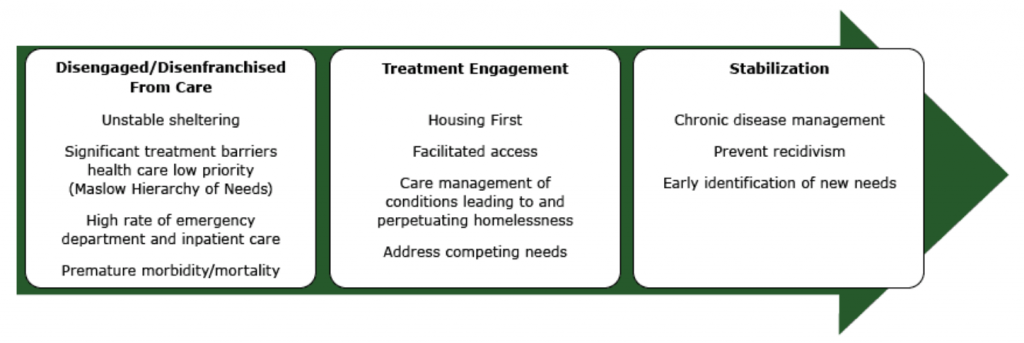 Illustration reference: OpenRN Nursing Mental Health and Community Concepts 2e Ch.17.2.
Illustration reference: OpenRN Nursing Mental Health and Community Concepts 2e Ch.17.2.
- Coordine vinculacion rapida con vivienda, gestion de casos y servicios integrados de salud conductual.
- Use entrevista motivacional y planificacion orientada a recuperacion para estabilizacion de TUS/SMI.
- Abogue por rutas de cuidado informadas por trauma y de baja barrera entre agencias.
- Colabore con trabajo social, apoyo legal y programas publicos para acceso a beneficios y transporte.
- En entornos de alcance/comunidad, integre cuidado practico inmediato (por ejemplo manejo de heridas, vinculacion a inmunizacion y controles basicos de salud) con triage de salud mental para mejorar confianza y seguimiento.
- Use interpretes calificados con sensibilidad de dialecto/genero cuando sea posible, y explique claramente limites de confidencialidad para reducir miedo a que resultados de pruebas afecten procesos de inmigracion/asilo.
- Apoye continuidad mediante puntos de seguimiento y comunicacion con socios comunitarios.
- Use diseno de cuidado de bajo umbral cuando sea posible (capacidad sin cita, encuentros de alcance y servicios integrados en el mismo lugar).
- Para ninos/familias en falta de vivienda, coordine temprano vinculacion con salud escolar y gestion de casos para apoyar continuidad de matricula, seguridad y seguimiento del desarrollo.
- Coordine acceso a apoyos inmediatos de sustento (vales de comida, kits de higiene, ropa, pases de bus y asistencia de transporte) como parte de la estabilizacion clinica.
- Asociese con agencias de reasentamiento de personas refugiadas y de apoyo especializado para alinear tamizaje de enfermedades infecciosas, recuperacion de vacunacion, servicios de trauma y navegacion legal-social.
- Transicione clientes a entornos tradicionales de atencion primaria cuando mejoren vivienda y estabilidad de autocuidado, manteniendo salvaguardas de continuidad.
- Use alianzas de ingreso con refugios/centros drop-in/clinicas moviles para reducir barreras de primer contacto y acelerar finalizacion de referencias.
- Refiera clientes elegibles a programas de vivienda para recuperacion que combinan ubicacion estable con servicios de consejeria/apoyo.
- Coordine con agencias locales/estatales/federales rutas de financiamiento que expandan vivienda de apoyo, tratamiento integrado de TUS y capacidad de alcance rural.
Riesgo de fragmentacion
Las referencias aisladas sin seguimiento coordinado suelen fallar para clientes que enfrentan multiples barreras estructurales.
Farmacologia
La efectividad de medicamentos depende de acceso estable, factibilidad de almacenamiento y continuidad de seguimiento. El cuidado de enfermeria debe priorizar apoyos practicos de adherencia, simplificacion de regimen cuando sea posible y monitorizacion integrada con servicios de alcance.
Aplicacion del juicio clinico
Escenario clinico
Un cliente sin vivienda con trastorno bipolar y uso de alcohol reporta perdida repetida de refugio, dosis de medicamentos omitidas y visitas recurrentes a emergencia.
- Reconocer indicios: La inestabilidad clinica esta vinculada a alteracion de vivienda y acceso.
- Analizar indicios: SMI/TUS y barreras estructurales se estan reforzando entre si.
- Priorizar hipotesis: Las prioridades inmediatas son seguridad, vinculacion de vivienda y continuidad de tratamiento.
- Generar soluciones: Construya un plan integrado con psiquiatria de alcance, gestion de casos y referencia a vivienda de recuperacion.
- Tomar accion: Active coordinacion interdisciplinaria y seguimiento a intervalos cortos.
- Evaluar resultados: Reduccion de visitas de crisis y mejora de continuidad de medicacion.
Conceptos relacionados
- trastornos por uso de sustancias - Condicion coexistente frecuente en contextos de vivienda inestable.
- manejo de la adiccion - Los apoyos de recuperacion son esenciales para estabilidad de vivienda.
- necesidades comunitarias en atencion de salud mental - Marco de determinantes sociales para planificacion.
- colaboracion y coordinacion de cuidados - La coordinacion intersectorial impulsa resultados.
- TEPT y trauma en personas veteranas - La carga de trauma en personas veteranas puede aumentar riesgo de falta de vivienda y requiere rutas de referencia dirigidas.