Fundamentos del cuidado centrado en la persona toma de decisiones compartida y autogestion
Puntos clave
- El cuidado centrado en la persona integra metas, valores, contexto social y creencias del paciente en la planificacion.
- La toma de decisiones compartida y el apoyo de autogestion mejoran resultados en cuidado cronico y complejo.
- Las necesidades fisicas, emocionales y espirituales deben valorarse en conjunto y no de forma aislada.
- La etapa del desarrollo y los eventos de vida pueden cambiar con el tiempo las preferencias de cuidado y las barreras.
- Una relacion de cuidado (rapport y confianza) con presencia compasiva es base para una valoracion y planificacion efectivas de la persona completa.
- La planificacion debe incluir de forma explicita preferencias que afirmen identidad y expectativas de privacidad/dignidad, especialmente cuando experiencias previas de salud redujeron la confianza.
- Los planes centrados en el paciente pueden mejorar adherencia, seguridad y satisfaccion, y reducir con el tiempo pruebas, procedimientos y reingresos evitables.
- El cuidado efectivo centrado en el paciente valora por igual bienestar emocional y confort fisico, integrando contexto social, espiritual y financiero.
- Las preferencias de participacion familiar y el intercambio oportuno de informacion apoyan decisiones informadas y mejor continuidad.
Fisiopatologia
El cuidado centrado en la persona es un marco de entrega de cuidado, no un mecanismo de enfermedad. Determina como enfermeria recolecta indicios, prioriza problemas y co-crea planes con pacientes y familias. Una mejor alineacion entre el plan de cuidado y las prioridades del paciente mejora adherencia, participacion y continuidad.
Cuando el cuidado excluye preferencias o contexto, aumenta el malestar y suele disminuir la participacion. En contraste, la planificacion centrada en la persona apoya confianza, metas realistas y decisiones mas seguras ante condiciones clinicas cambiantes.
Clasificacion
- Fundamento historico: Los principios de terapia centrada en la persona derivados de Rogers influyeron en la toma de decisiones compartida y en el cuidado moderno de enfermeria centrado en la persona.
- Cuidado centrado en el paciente: Enfatiza participacion activa del paciente, comunicacion y servicios coordinados.
- Cuidado centrado en la persona: Amplia el enfoque hacia valores sociales, culturales y espirituales con metas y preferencias individualizadas.
- Cuidado holistico: Integra mente, cuerpo y espiritu, incluyendo enfoques complementarios cuando son seguros y apropiados.
- Dominio de principios operativos: Los marcos contemporaneos centrados en la persona incluyen como elementos nucleares la toma de decisiones compartida y el soporte estructurado de autogestion.
- Dominio del proceso SHARE: AHRQ SHARE es un enfoque de cinco pasos de toma de decisiones compartida que mantiene la participacion del paciente en el centro durante la formacion de decisiones y el seguimiento.
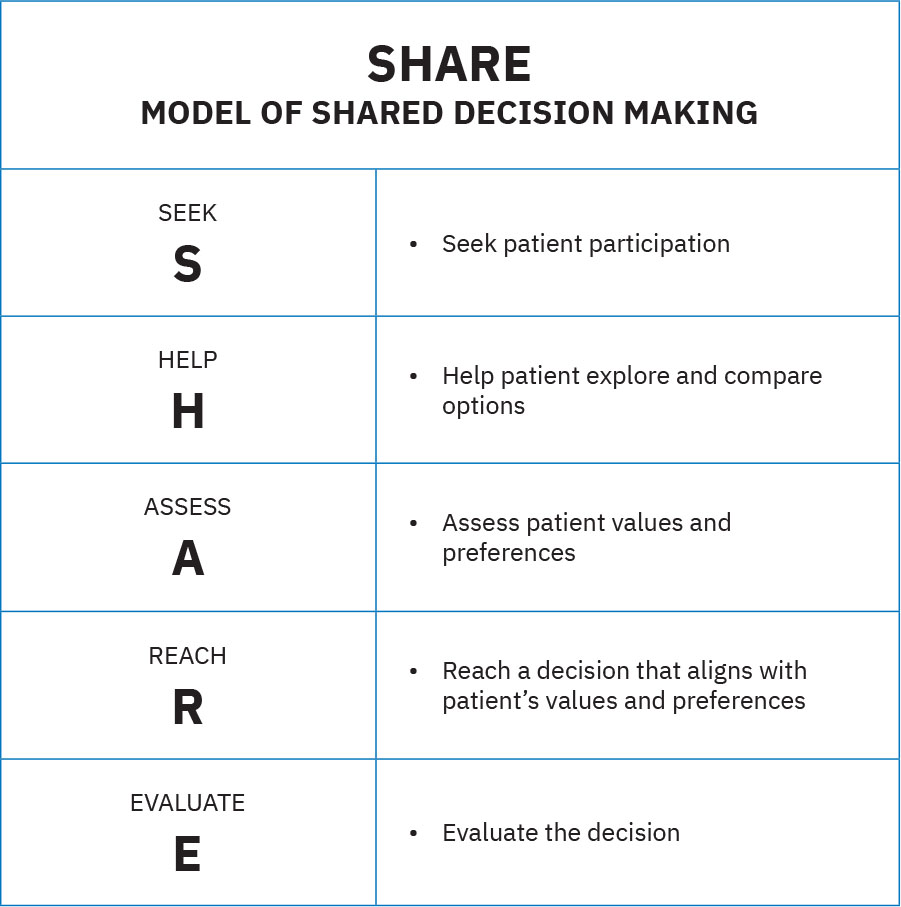 Illustration reference: OpenStax Fundamentals of Nursing Ch.15.2.
Illustration reference: OpenStax Fundamentals of Nursing Ch.15.2. - Dominio de atributos centrados en el paciente: Incluir a la familia como socios de cuidado preferidos, compartir informacion de forma oportuna, respetar cultura y contexto socioeconomico, y entregar el cuidado correcto en el momento correcto y en el lugar correcto.
Valoracion de enfermeria
Enfoque NCLEX
Las preguntas prioritarias prueban si enfermeria obtiene valores y preferencias antes de finalizar intervenciones.
- Valore metas, creencias y rol preferido del paciente en la toma de decisiones compartida.
- Valore danos previos en salud o desconfianza que puedan reducir participacion salvo que la confianza se reconstruya activamente.
- Valore preferencia del paciente por intercambio transparente de informacion (riesgos/beneficios/alternativas) y planes de accion escritos.
- Valore acceso y preparacion para herramientas digitales de participacion (por ejemplo portales del paciente) para apoyar revision continua de resultados y participacion terapeutica.
- Valore prioridades fisicas y fisiologicas como dolor, movilidad, eliminacion y seguridad.
- Valore factores emocionales como miedo, duelo, ansiedad y preparacion para autogestion.
- Valore temprano barreras de miedo especificas de procedimientos (por ejemplo claustrofobia antes de MRI) para coordinar alternativas o apoyos.
- Valore preferencias espirituales, practicas y apoyos deseados.
- Valore orden de prioridad usando logica de seguridad con fisiologia primero (secuenciacion basada en Maslow) antes de metas sociales/de estima de mayor nivel.
- Valore preferencias de cuidado que afirmen identidad (por ejemplo uso de nombre/pronombres y limites de privacidad) e incorporarlas en la planificacion.
- Valore factores del desarrollo y de eventos de vida que puedan modificar afrontamiento, consentimiento y participacion terapeutica.
- Valore contexto de seguridad/proteccion, incluyendo cobertura de seguro, tension financiera y apoyos sociales disponibles que puedan afectar factibilidad del plan.
- Valore a quien el paciente define como familia/sistema de apoyo (incluida familia elegida) y quien tiene permiso para recibir informacion privada de salud.
- Valore creencias previas y experiencias negativas o trauma en salud que puedan modificar aceptacion de planes recomendados.
- Valore restricciones practicas (por ejemplo roles de cuidador, obligaciones laborales, transporte o limites de apoyo en el hogar) que puedan modificar opciones de cuidado factibles.
- Valore si el paciente desea presencia de familiares/personas de apoyo durante rondas, participacion en reporte de turno y discusiones de tratamiento.
- Valore que es lo mas importante para el paciente y si ordenes y metas actuales de cuidado siguen alineadas con directivas documentadas.
Intervenciones de enfermeria
- Use toma de decisiones compartida para comparar opciones y alinear planes con prioridades del paciente.
- Use lenguaje claro, sin jerga, y discusion transparente de riesgo/beneficio para que el paciente tome decisiones autonomas.
- Ensene habilidades de autogestion con lenguaje claro y demostracion de retorno cuando se necesite.
- Co-cree planes de accion escritos y personalizados que conecten pasos de tratamiento con metas de vida definidas por el paciente.
- Use interacciones estructuradas de seguimiento despues de procedimientos, resultados de pruebas o cambios de medicacion para reducir eventos adversos y fortalecer continuidad.
- Use vias de servicios integrados cuando esten disponibles para planificar en conjunto opciones terapeuticas, metas de bienestar y necesidades integrales.
- Coordine recursos interdisciplinarios para necesidades fisicas, emocionales y espirituales complejas.
- Involucre a familia o tomadores legales de decisiones (incluyendo poder medico designado cuando aplique) de acuerdo con preferencia y capacidad del paciente.
- Vincule de forma temprana a pacientes/familias con recursos financieros y de apoyo social cuando necesidades de seguridad/proteccion amenacen adherencia.
- Mantenga un entorno acogedor que afirme identidad y trate protecciones de privacidad/dignidad como elementos no negociables del plan.
- Respete limites de confidencialidad compartiendo informacion solo con personas aprobadas por el paciente.
- Use interpretes medicos calificados cuando la discordancia de idioma pueda limitar obtencion precisa de preferencias o la decision informada.
- Revalore metas despues de transiciones mayores, nuevos diagnosticos o eventos de vida significativos.
- Coordine referencias con enfoque de trauma o apoyo de duelo cuando perdida previa o trauma interfieran con sanacion y participacion.
- Use conductas de cuidado como escucha activa, contacto visual, tacto terapeutico cuando sea apropiado y apoyo emocional culturalmente respetuoso para fortalecer confianza.
- Invite a familiares/personas de apoyo designadas por el paciente a rondas o discusiones de traspaso cuando el paciente prefiera esa participacion.
- Proporcione actualizaciones oportunas al paciente y a personas de apoyo designadas para que las decisiones se mantengan informadas y concordantes con valores.
Desajuste entre preferencias y plan
Los planes que ignoran valores, contexto del desarrollo o preferencias espirituales aumentan no adherencia y resultados pobres evitables.
Farmacologia
El tratamiento farmacologico sigue siendo importante, pero los resultados mejoran cuando los planes de medicacion se integran en una estrategia centrada en la persona que apoye comprension, adherencia y autogestion continua.
Aplicacion del juicio clinico
Escenario clinico
Un paciente postoperatorio reporta dolor no controlado, miedo a otro procedimiento y solicita apoyo de oracion antes de decidir tratamientos.
- Reconocer indicios: Estan activas necesidades fisicas, emocionales y espirituales.
- Analizar indicios: La planificacion de un solo dominio probablemente fracasara.
- Priorizar hipotesis: Las prioridades inmediatas son control del dolor, seguridad y construccion de confianza.
- Generar soluciones: Usar toma de decisiones compartida, agregar apoyo espiritual y brindar ensenanza clara de autogestion.
- Tomar accion: Implementar plan interdisciplinario y documentar preferencias.
- Evaluar resultados: Mejoran participacion y control de sintomas.
Conceptos relacionados
- cuidado centrado en la persona y la familia - Amplia la implementacion de cuidado inclusivo de familia y sensible a la identidad.
- cultura organizacional y marcos centrados en paciente, colaboracion y seguridad - Conecta metas centradas en la persona con flujos de trabajo del equipo y del sistema.
- autogestion y cuidado cronico colaborativo - Operacionaliza soporte de autogestion a largo plazo.
- salud holistica e intervenciones - Agrega estrategias de intervencion de persona completa y complementarias.
- valoracion espiritual y planificacion de cuidado centrado en el paciente - Proporciona indagacion espiritual estructurada y planificacion.
Autoevaluacion
- Como es mas amplio el cuidado centrado en la persona que el cuidado centrado en el paciente en decisiones diarias de enfermeria?
- Que hallazgos indican necesidad de actualizar un plan de cuidado despues de un evento de vida?
- Por que el soporte de autogestion debe tratarse como un proceso continuo y no como un unico evento educativo?