Modelos de prestacion de salud y estructuras organizacionales
Puntos clave
- Los sistemas de salud difieren por modelo de financiamiento, gobernanza y organizacion de servicios.
- Las categorias comunes de modelos incluyen Beveridge, Bismarck, National Health Insurance y estructuras Out-of-Pocket.
- La atencion de salud en EE. UU. es hibrida y combina elementos de los cuatro arquetipos principales.
- La prestacion en EE. UU. incluye instituciones con fines de lucro, sin fines de lucro y gubernamentales en sectores publicos y privados.
- Los sistemas de prestacion integrados mejoran continuidad al vincular servicios e informacion entre entornos de cuidado.
- Los entornos de prestacion abarcan servicios intrahospitalarios, subagudos, ambulatorios, postagudos y comunitarios para adultos, cada uno con metas e intensidad de dotacion distintas.
- El tipo organizacional cambia obligaciones de impuestos, ganancias, cuidado de caridad y red de seguridad que afectan de forma directa las vias de acceso.
- El gasto en salud en EE. UU. puede aumentar mientras los resultados se rezagan frente a paises pares, por lo que las decisiones de financiamiento deben juzgarse por valor y no solo por volumen de gasto.
- La difusion de nueva tecnologia medica puede ser un gran impulsor de gasto, por lo que las decisiones de adopcion deben usar criterios explicitos de costo-efectividad y equidad.
- La ACA (firmada en marzo de 2010) amplio cobertura con protecciones mas fuertes para condiciones preexistentes y acceso mas amplio a beneficios esenciales.
- Las protecciones de la era ACA mejoraron la equidad, pero la presion de asequibilidad (primas, costos out-of-pocket y limites de formulario) aun afecta el acceso real.
- Las fuentes de financiamiento en EE. UU. combinan programas gubernamentales, seguro privado de empleador/Marketplace y vias de pago directo, creando restricciones de acceso distintas.
- Los cambios demograficos (poblacion que envejece, mayor diversidad y crecimiento por inmigracion) remodelan continuamente la demanda de servicios y las prioridades de prestacion.
- La ejecucion de politicas de salud publica usa categorias de mecanismos como politica fiscal, regulacion, educacion, tratamiento preventivo y tamizaje.
- La asequibilidad y el acceso farmaceutico estan moldeados por resiliencia de la cadena global de suministro, intermediarios de precios PBM y palancas de politica como requisitos de reembolso por inflacion de Medicare.
- Las leyes y las politicas interactuan pero no son intercambiables: las leyes son reglas exigibles por el gobierno, mientras las politicas son marcos de accion estructurados usados por gobiernos, profesiones e instituciones.
Fisiopatologia
Este concepto describe diseno macro del sistema de salud y no fisiologia de enfermedad. La estructura del sistema influye en acceso, coordinacion, asequibilidad y resultados de calidad.
La fragmentacion entre estructuras de financiamiento y prestacion puede producir acceso desigual y servicios duplicados. Las estructuras integradas reducen estos riesgos mediante redes unificadas y datos compartidos.
Clasificacion
- Modelos de financiamiento: Beveridge, Bismarck, National Health Insurance, Out-of-Pocket.
- Dominio de estructura de modelos de pago: Modelos nucleares (pago por servicio, capitacion, pago agrupado/por episodio), modelos suplementarios (pago por desempeno, ahorro compartido, esquema por retencion) y modelos organizacionales (ACO, hogar medico) usados en combinaciones mixtas.
- Enfoque economico: Macroeconomia evalua decisiones de gasto a nivel de sociedad; microeconomia evalua decisiones financieras organizacionales e individuales.
- Implementacion de modelo hibrido: Los sistemas nacionales pueden seguir un modelo dominante, mientras la prestacion en EE. UU. mezcla elementos de modelos por pagador y entorno.
- Enfoque de impulsores de costo: Impulsores intrinsecos (demografia envejecida, carga de enfermedad cronica, crecimiento de demanda) y extrinsecos (tecnologia, precios de recetas, costos laborales, entorno de politica).
- Dominio de cadena de suministro farmaceutico: La disponibilidad de medicamentos depende de abastecimiento global de materias primas, capacidad de manufactura, logistica de distribuidores y continuidad de supervision regulatoria.
- Dominio de intermediacion de precios PBM: Los pharmacy benefit managers negocian precios de medicamentos y acceso de formulario entre fabricantes, aseguradoras/empleadores, farmacias y programas gubernamentales.
- Impulsores de escalada de precio de medicamentos: Competencia limitada/condiciones de monopolio, altos costos de desarrollo y tiempos largos de aprobacion, inelasticidad de demanda en enfermedad grave e influencia de politica por lobby de la industria.
- Dominio de politica de reembolso por inflacion: Los requisitos de reembolso por inflacion enfocados en Medicare son una herramienta de politica para limitar crecimiento excesivo interanual de precios.
- Dominio de politica ACA: Vias de planes Marketplace, protecciones para condiciones preexistentes, menor riesgo de exclusion-limite, reglas de cobertura de servicios preventivos, acceso a beneficios esenciales y salvaguardas de apelacion al asegurador.
- Dominio de fuentes de financiamiento en EE. UU.: Financiamiento gubernamental (Medicare/Medicaid y otros programas publicos), seguro privado y pago directo.
- Dominio de estructura Medicare: Part A (hospitalizacion/enfermeria especializada/hospice/algo de salud en el hogar), Part B (servicios ambulatorios/proveedor/preventivos), Part C (Medicare Advantage privado que combina A/B y a menudo D), y Part D (cobertura de recetas con variacion de formulario por plan).
- Dominio de estructura Medicaid: Cobertura conjunta federal-estatal para bajos ingresos con variacion estatal de servicios y vias de expansion ligadas a ACA.
- Dominio de otras coberturas publicas: CHIP, sistemas militares/de veteranos y otros programas especiales con apoyo federal/estatal.
- Dominio de diseno de planes de seguro: Estructuras HMO, PPO, POS y HDHP/HSA con intercambios distintos en prima, flexibilidad de red, carga de referencia/preautorizacion y costo compartido inicial.
- Dominio de costo compartido: Los requisitos de deducible y copago influyen en si los clientes asegurados pueden usar de forma practica el cuidado que necesitan.
- Estructuras de propiedad: con fines de lucro, sin fines de lucro, gobierno estatal/local.
- Tipos de instituciones: Instituciones publicas, instituciones privadas y sistemas de servicios administrados federalmente.
- Diseno de prestacion: Sitios independientes versus integrated delivery systems (IDS).
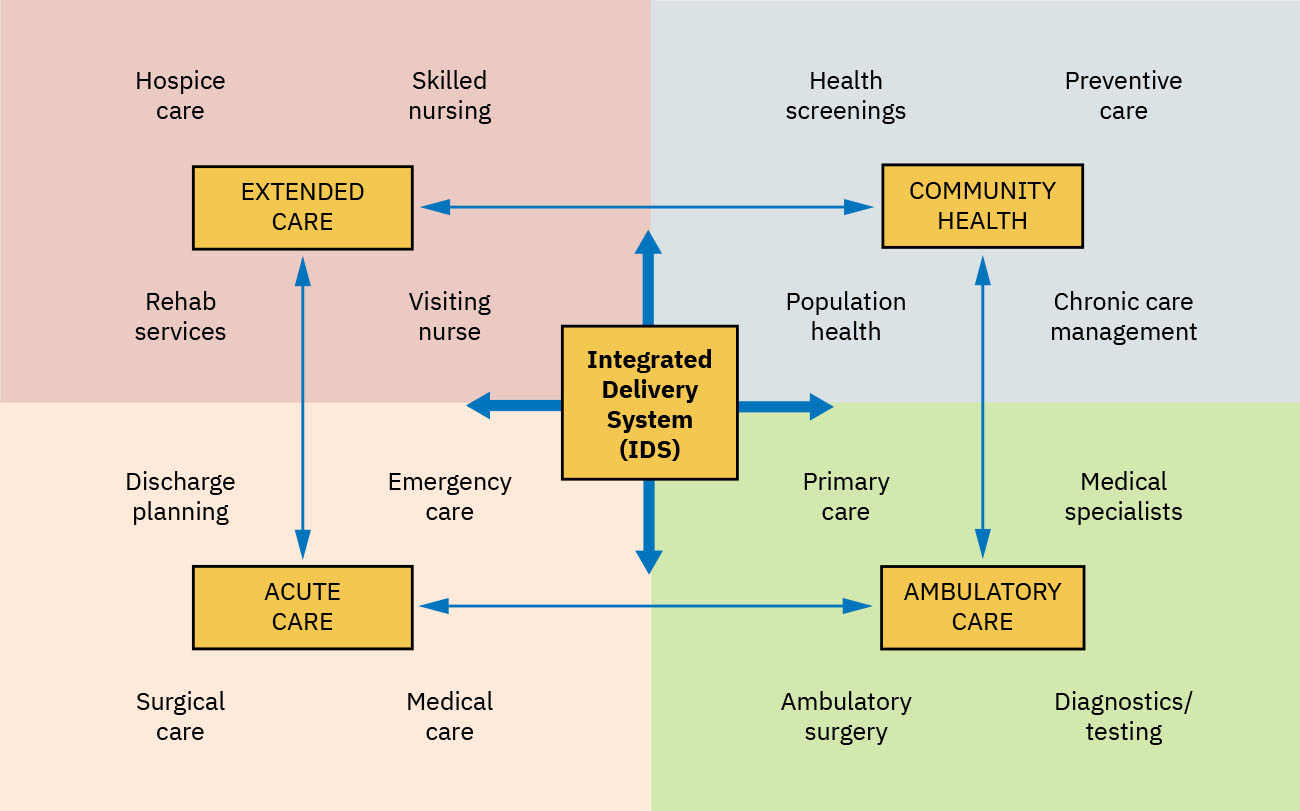 Illustration reference: OpenStax Fundamentals of Nursing Ch.3.2.
Illustration reference: OpenStax Fundamentals of Nursing Ch.3.2.
- Dominio de continuo de servicios: Cuidado agudo intrahospitalario, servicios especializados subagudos, cuidado ambulatorio, apoyo de recuperacion postaguda y servicios comunitarios de cuidado para adultos.
- Dominio de desierto de cuidado: Regiones con hospitales/clinicas limitados, acceso a especialistas, acceso a trauma, servicios maternos o servicios de farmacia; a menudo empeorado por cierre de hospitales rurales y escasez de personal.
- Dominio de servicios comunitarios de apoyo: Salud en el hogar, hospice, terapia de infusion, cuidado diurno de adultos y asistencia en el hogar con alcances de habilidades y requisitos de supervision distintos.
- Dominio de apoyo de agencias publicas: Programas ligados a Medicare/Medicaid y agencias estatales-locales (por ejemplo servicios de envejecimiento y discapacidad) ayudan a cerrar brechas de acceso con variacion por estado.
- Prueba de decision organizacional: Fuente de financiamiento, expectativa/disposicion de ganancias, estado tributario y obligacion de red de seguridad definen el tipo operativo.
- Patron de gobernanza por nivel de cuidado: Algunos sistemas mantienen roles primarios/secundarios/terciarios en trayectorias separadas de practicantes, mientras otros permiten practica fluida entre niveles.
- Perfil con fines de lucro: Instituciones financiadas por inversionistas, sujetas a impuestos, con expectativas de retorno a accionistas y menor alcance rutinario de red de seguridad.
- Perfil sin fines de lucro: Instituciones exentas de impuestos con expectativas de servicio comunitario y cuidado de caridad; las ganancias se reinvierten y no se distribuyen.
- Perfil de gobierno estatal/local: Instituciones financiadas publicamente, exentas de impuestos, con responsabilidades explicitas de red de seguridad para poblaciones sin seguro o con seguro insuficiente.
- Enfoque operativo publico-versus-privado: Las instituciones publicas son administradas por el gobierno y orientadas a la poblacion; las privadas no son administradas por el gobierno e incluyen entidades con fines de lucro y sin fines de lucro.
- Capa de gobernanza de salud publica: Las agencias federales y estatales/locales de salud publica establecen condiciones de politica y supervision que afectan a todas las organizaciones de prestacion.
- Dominio politica-versus-ley: Las leyes son reglas regulatorias promulgadas con consecuencias de cumplimiento; las politicas son planes deliberados de accion que operacionalizan metas en sistemas y organizaciones.
- Dominio de taxonomia de tipos de politica: Politica publica (regulacion gubernamental), politica de salud (via para meta de salud), politica social (bienestar poblacional), politica de enfermeria (limites/requisitos de practica) y politica institucional (reglas especificas de la organizacion).
- Dominio de ajuste cultural de politica: El diseno de politica debe considerar cultura/religion/etnia y usar lideres comunitarios de confianza durante la planificacion para mejorar adopcion y reducir impacto inequitativo.
- Dominio de mecanismos de ejecucion de salud publica: La ejecucion de politicas puede usar herramientas fiscales (subsidios/impuestos/servicios gratuitos), regulacion, educacion en salud/soporte de alfabetizacion en salud, vias de tratamiento preventivo y programas de tamizaje.
- Operaciones estatales/locales de salud publica: Inmunizacion y servicios familiares, vigilancia/reporte de enfermedades transmisibles, preparacion para emergencias y flujos comunitarios de registros vitales.
- Perfil de funcion IDS: Redes que comparten informacion, responsabilidad y recursos para coordinar cuidado primario, secundario y terciario.
- Vinculo con medical home de atencion primaria: Ejemplo practico de IDS en el que atencion primaria ancla coordinacion multinivel.
- Perfil IDS no federal: Sistemas orientados a la comunidad que combinan hospitales y sitios ambulatorios con continuidad basada en EHR compartida entre niveles de cuidado.
- Perfil de hospital comunitario: Hospitales no federales que atienden al publico general; pueden integrarse en sistemas mayores u operar como sitios independientes.
- Perfil de sistema federal: Estructuras IDS para poblaciones especificas (por ejemplo sistemas de veteranos, tribales/indigenas y familias militares) con acceso basado en elegibilidad.
- Ejemplos IDS federales: Sistemas de veteranos, tribales/indigenas y de salud militar que ofrecen cuidado multinivel en redes dedicadas.
- Estructura de practica de proveedores: Practicas independientes (individuales) versus practicas grupales, con consolidacion progresiva hacia grupos mas grandes en muchos mercados.
Valoracion de enfermeria
Enfoque NCLEX
Vincule barreras del paciente y retrasos de cuidado con factores de sistema como seguro, estructura de red y vias de referencia.
- Valore contexto de seguro/cobertura y barreras probables de asequibilidad.
- Valore que tipo de sistema navega el paciente (publico, privado, IDS, federal).
- Valore complejidad de la via de referencia y riesgo de fragmentacion de servicios.
- Valore amenazas de continuidad durante transiciones entre organizaciones.
- Valore implicaciones de equidad para poblaciones subatendidas.
- Valore si los pacientes estan confundiendo niveles de prevencion con niveles de cuidado, lo que puede distorsionar expectativas y navegacion.
- Valore probable destino de transferencia si la institucion actual no funciona como sitio de red de seguridad.
- Valore riesgo de que lineas de servicio orientadas a ganancia o cierres de sitios reduzcan acceso local, especialmente en entornos rurales.
- Valore si pacientes sin seguro o con seguro insuficiente pueden enfrentar flujos de estabilizacion-y-transferencia y prepare salvaguardas de continuidad.
- Valore elegibilidad para sistema federal (por ejemplo estado de veterano, vias de afiliacion/servicio tribal, estado de familia militar) antes de asumir opciones de referencia estandar en red comunitaria.
- Valore si el mercado local de proveedores esta dominado por grupos grandes versus practicas independientes, porque disponibilidad y patrones de acceso fuera de horario pueden diferir.
- Valore si los planes locales de cuidado estan aumentando carga de costos sin ganancia clara de resultados y escale preocupaciones de revision de valor por canales de calidad.
- Valore si los pacientes asegurados aun enfrentan barreras practicas de asequibilidad (carga de primas, deducibles, medicamentos no cubiertos o restricciones de formulario).
- Valore si la estructura del plan del paciente (por ejemplo limites de referencia HMO o deducible alto) esta bloqueando diagnosticos oportunos, acceso a especialistas o retiro de medicamentos.
- Valore contexto de elegibilidad Medicare/Medicaid y efectos de variacion estatal antes de asumir beneficios uniformes.
- Valore si las necesidades actuales del paciente se ajustan mejor a servicios intrahospitalarios, subagudos, ambulatorios, postagudos o comunitarios para adultos.
- Valore si pacientes y cuidadores comprenden la diferencia entre servicios de salud en el hogar especializados y asistencia no especializada en el hogar.
Intervenciones de enfermeria
- Guie a los pacientes en navegacion del sistema y procesos de referencia.
- Coordine con gestion de casos para barreras de red, cobertura y acceso.
- Use registros integrados y traspaso estructurado para reducir duplicacion.
- Escale barreras de sistema que afecten la entrega oportuna de cuidado.
- Apoye planificacion centrada en el paciente que se ajuste a restricciones reales de cobertura y recursos.
- Ensene que los niveles de prevencion (prevencion primaria/secundaria/terciaria) son dominios de accion y no son sinonimos de complejidad del nivel de cuidado.
- Haga pre-brief con pacientes sobre vias probables de estabilizacion-y-transferencia cuando el alcance de red de seguridad institucional sea limitado.
- Active recursos estatales/locales de salud publica cuando se necesiten servicios preventivos o acceso de red de seguridad mas alla del cuidado hospitalario.
- Verifique de forma temprana vias de cuidado de caridad y soporte de cobertura cuando el tipo organizacional prediga barreras financieras.
- Use capacidad de registro compartido en sistemas integrados para reducir diagnosticos duplicados y perdida de informacion en transiciones.
- Para pacientes elegibles a sistema federal, enrute referencias dentro del mismo IDS cuando sea factible para preservar alineacion de beneficios y continuidad.
- Enrute a pacientes elegibles a programas estatales/locales de salud publica (por ejemplo vacunacion, servicios familiares o seguimiento de condicion reportable) para cerrar brechas de prevencion y continuidad.
- En planificacion sensible a costos, priorice intervenciones y tecnologias con mayor beneficio de resultado relativo al costo agregado y evite duplicacion de bajo valor.
- Para pacientes con cobertura ACA/Marketplace, verifique temprano ajuste de red del plan y formulario y ayude con vias de apelacion al asegurador cuando este indicado.
- Para pacientes de pago directo o con seguro insuficiente, refiera temprano a gestion de casos/trabajo social/asesoria financiera para evaluacion de Marketplace o programas publicos.
- Durante planificacion del alta, alinee sitios de seguimiento y medicamentos recomendados con restricciones reales de red y costo compartido del paciente.
- Conecte a pacientes y cuidadores elegibles con apoyos comunitarios y de agencias publicas (por ejemplo servicios para envejecimiento, vias de exencion y recursos locales de cuidado para adultos) para sostener planes de cuidado en casa y postagudos.
- Empareje resultados objetivo con el mecanismo de prestacion mas adecuado (fiscal, regulatorio, educativo, tratamiento preventivo o tamizaje) y defina medicion antes de desplegar.
- Al disenar o implementar politica en comunidades diversas, involucre temprano a lideres de grupos culturales para validar valores, aceptabilidad y barreras practicas de implementacion.
- Para planificacion de acceso a medicamentos, incluya verificaciones de confiabilidad de suministro y vias tempranas de contingencia (alternativas de formulario, sustituciones terapeuticas y planificacion de continuidad de resurtido) cuando desabasto o alzas de precio amenacen adherencia.
Planificacion ciega al sistema
Un plan clinicamente correcto aun puede fallar si no se abordan restricciones del modelo de prestacion y barreras de acceso.
Farmacologia
El acceso a medicamentos esta fuertemente afectado por el modelo de cobertura y la estructura del formulario; enfermeria debe anticipar barreras de asequibilidad y acceso al planificar tratamiento.
Aplicacion del juicio clinico
Escenario clinico
Un paciente recibe recomendaciones de especialidad pero pierde seguimiento por confusion de red y preocupaciones de costo.
- Reconocer indicios: El fracaso del plan de cuidado esta vinculado a barreras de navegacion del sistema y asequibilidad.
- Analizar indicios: Los factores estructurales, y no solo la motivacion del paciente, estan impulsando la no adherencia.
- Priorizar hipotesis: La prioridad es redisenar el plan para ajustarlo a las realidades del modelo de prestacion.
- Generar soluciones: Involucrar coordinacion de cuidado, verificar opciones de red y simplificar via de referencia.
- Tomar accion: Implementar plan de seguimiento revisado y alineado al sistema.
- Evaluar resultados: Mejoran asistencia y continuidad.
Conceptos relacionados
- marco de niveles de cuidado primario, secundario y terciario - Movimiento operativo por niveles del sistema.
- coordinacion del cuidado del paciente, referencias interdisciplinarias y gestion de casos - Flujo de trabajo de equipo para complejidad estructural.
- barreras de comunicacion, inteligencia emocional y conciencia de sesgos - Factores de comunicacion que amplifican barreras del sistema.
Autoevaluacion
- Como influyen los modelos de financiamiento en el acceso del paciente al cuidado?
- Por que los sistemas de prestacion integrados suelen mejorar continuidad?
- Que acciones de enfermeria reducen mejor el dano por fragmentacion organizacional?